حول علاج التلقيح الاصطناعي
What is Infertility?
Infertility is a medical condition in which a couple is unable to achieve pregnancy after 12 months of regular, unprotected sexual intercourse. For women over the age of 35, this period is reduced to 6 months, as fertility naturally declines with age. The condition can affect both men and women, and in many situations, it is the result of factors from both partners.
In women, infertility may be caused by blocked fallopian tubes, endometriosis, uterine abnormalities, ovulation disorders, or diminished ovarian reserve. In men, it can be linked to low sperm count, reduced sperm motility, abnormal sperm shape, hormonal imbalances, or genetic factors.
Early diagnosis is essential, as timely treatment improves the chances of success. With advancements in reproductive medicine, including IVF (In Vitro Fertilization), IUI (Intrauterine Insemination), and genetic screening, many couples are now able to achieve their dream of parenthood despite complex challenges.
As per the reports of the World Health Organization (WHO), approximately 1 in 6 adults worldwide are affected by infertility, making it not only a personal issue but also a global health concern that demands awareness and access to effective treatment options.
What is IVF?
In Vitro Fertilization (IVF) is one of the most widely used and successful fertility treatments in modern medicine. It involves fertilizing an extracted egg with sperm outside the body in a lab, then transferring the resulting embryo into the uterus to attain pregnancy.
Globally, IVF has transformed the landscape of infertility care. As of 2024, medical research estimates that between 13 and 17 million babies have been born through IVF, with success rates averaging 50–60% for women under 35. These rates decrease with age but continue to improve thanks to innovations like time-lapse embryo imaging, preimplantation genetic testing (PGT), and refined cryopreservation techniques.
Who Needs IVF?
IVF is recommended for individuals and couples who face fertility challenges that cannot be resolved with simpler treatments. It is also an option for those who wish to preserve their fertility for the future.
Couples may be advised to consider IVF when:
- Fallopian tubes are blocked or damaged, preventing natural fertilization.
- Male infertility factors, such as low sperm count, poor motility, or abnormal sperm shape, limit natural conception.
- Ovulation disorders reduce the number or quality of eggs released each month.
- Endometriosis affects reproductive anatomy or egg quality.
- Unexplained infertility persists despite normal test results and attempts with other treatments like IUI.
- Advanced maternal age reduces the chance of pregnancy naturally.
IVF also plays a role in:
- Fertility preservation for individuals undergoing treatments like chemotherapy that may damage reproductive cells.
- Single parents and same-sex couples who require donor eggs, donor sperm, or surrogacy.
- Genetic condition prevention through preimplantation genetic testing (PGT) to avoid passing on hereditary disorders.
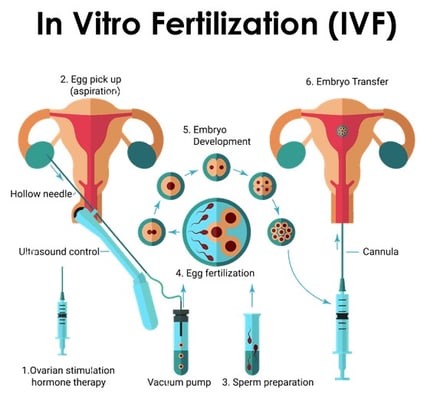
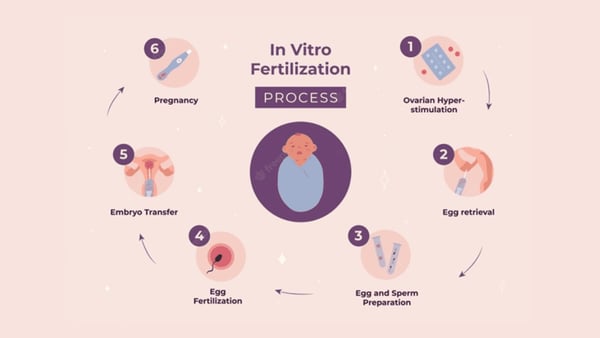
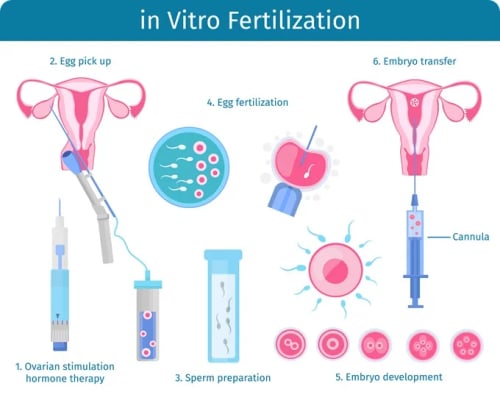
How is IVF Treatment Done?
IVF is a step-by-step process designed to help overcome a wide range of fertility challenges. The goal is simple: create a healthy embryo in the laboratory and transfer it into the uterus for implantation.
- The process begins with a personalized fertility assessment. Doctors review medical history, perform hormonal blood tests, and check the reproductive organs using ultrasound or other imaging. Fertility assessment helps identify any issues that may affect treatment outcomes.
- Once the assessment is complete, ovarian stimulation starts. The patient takes hormone injections to activate the ovaries to produce many mature eggs in a single cycle. Monitoring through blood tests and scans ensures that egg development is progressing as planned.
- When the eggs are ready, a minor procedure called egg retrieval is performed under sedation. On the same day, sperm are collected from the partner or donor. In the lab, the eggs and sperm are fused, either through standard insemination or advanced techniques like ICSI (Intracytoplasmic Sperm Injection), to promote fertilization.
- The resulting embryos are closely monitored for several days. Embryologists select the healthiest embryos for transfer to the uterus, aiming to maximize the chances of implantation. Remaining viable embryos (if any) can be frozen for future attempts.
The process concludes with a pregnancy test approximately two weeks after the transfer. If successful, the patient continues with early pregnancy care, ensuring a smooth transition to regular prenatal follow-up.
What are the Different Types of IVF Procedures?
Modern IVF is not a one-size-fits-all treatment. Specialists adapt the approach based on the patient’s medical condition, fertility goals, and available resources. Here are the main variations:
- Standard IVF: This is the most common approach, where eggs and sperm are combined in a petri dish and left to fertilize naturally. It works best when sperm quality is adequate and no severe male factor infertility exists.
- IVF with ICSI (Intracytoplasmic Sperm Injection): In this method, an embryologist injects a single healthy sperm directly into each mature egg. ICSI is recommended for cases of low sperm count, poor motility, or previous fertilization failures.
- IVF with Donor Eggs: Used when a woman’s own eggs are not healthy due to age, poor ovarian reserve, or genetic concerns. Eggs from a screened donor are fertilized with the partner’s or donor sperm and put into the intended mother’s uterus.
- IVF with Donor Sperm: Chosen when male infertility is severe or when a single woman or a same-sex female couple wishes to conceive. Donor sperm is sourced from certified sperm banks and used for fertilization.
- IVF with Surrogacy: Involves transferring embryos into the uterus of a gestational carrier who will fulfil the pregnancy on behalf of the original parents. It is often used when medical conditions prevent the intended mother from carrying a baby.
- Frozen Embryo Transfer (FET): Embryos created in a previous IVF cycle are frozen and later thawed for transfer. FET can be scheduled for a later date, offering flexibility and often reducing the physical and emotional strain of back-to-back cycles.
- IVF with PGT/PGS (Preimplantation Genetic Testing/Screening): This advanced technique screens embryos for genetic abnormalities prior to transfer, increasing the likelihood of a healthy pregnancy and reducing the chances of inherited disorders.
IVF Procedure Timeline
An IVF cycle follows a structured sequence that typically spans 4–6 weeks from start to embryo transfer. The exact duration of the complete cycle can vary depending on individual treatment plans.
- Step 1: Pre-Treatment Evaluation (Days 1–7): Fertility specialists conduct hormonal blood tests, pelvic ultrasound scans, and semen analysis. The goal is to identify any hurdles to conception and prepare a tailored stimulation plan.
- Step 2: Ovarian Stimulation (Days 8–14): The patient begins daily hormone injections to encourage the ovaries to produce multiple mature eggs. Regular monitoring through ultrasound and blood work ensures optimal follicle growth.
- Step 3: Egg Retrieval (Day 15): When follicles reach the right size, a minor surgical procedure is done to collect the eggs. It typically takes 20–30 minutes and requires only a short recovery period.
- Step 4: Fertilization and Embryo Culture (Days 15–20): Eggs are fertilized with sperm using standard IVF or ICSI. Embryologists monitor the embryos for 3–5 days, assessing their development and selecting the healthiest ones for transfer.
- Step 5: Embryo Transfer (Days 18–22): One or more embryos are placed into the uterus through a painless procedure. Remaining healthy and viable embryos can be frozen for future use.
- Step 6: Pregnancy Test (Around Day 35): A blood test is conducted about two weeks after embryo transfer to confirm pregnancy. If positive, the patient begins early prenatal care and monitoring.
احصل على خطة علاج مجانية
About علاج التلقيح الاصطناعي in India
ما هي تكلفة علاج التلقيح الاصطناعي في الهند؟
التكلفة علاج أطفال الأنابيب في الهنديتراوح عموما بين1600 دولار و 3700 دولارلكل دورة. يعتمد الاختلاف على خبرة العيادة والتكنولوجيا المستخدمة والأدوية الموصوفة ومدى تعقيد حالة المريض. وبالمقارنة بالدول الأخرى، فإن هذه التكلفة أقل بكثير دون المساس بجودة الرعاية.
عند تقييم السعر، من الضروري معرفة ما يتم تضمينه وما قد يتطلب دفعًا إضافيًا. فهو يساعد المرضى على تخطيط شؤونهم المالية بشكل أكثر دقة وتجنب النفقات غير المتوقعة.
الادراج
عادةً ما تغطي تكلفة التلقيح الاصطناعي المذكورة ما يلي:
- الاستشارات المتخصصة الأولية وزيارات المتابعة خلال دورة العلاج.
- الأدوية الهرمونية لتحفيز المبيض ضمن حدود الجرعة القياسية.
- فحوصات بالموجات فوق الصوتية واختبارات الدم لمراقبة نمو البويضات.
- عملية سحب البويضات تحت التخدير.
- الإخصاب في المختبر (التلقيح الاصطناعي القياسي أو الحقن المجهري، إذا كان متضمنًا في الحزمة).
- ثقافة الأجنة واختيارها.
- إجراء واحد لنقل الأجنة الطازجة.
- رسوم المستشفى والتمريض الأساسية أثناء الإجراءات.
الاستثناءات
قد يتم تطبيق تكاليف إضافية على:
- بيض المتبرع أو شراء الحيوانات المنوية من المتبرع.
- رسوم تجميد الأجنة وتخزينها.
- الاختبار الجيني قبل الزرع (PGT) أو الفحص الجيني قبل الزرع (PGS).
- ترتيبات تأجير الأرحام والخدمات القانونية ذات الصلة.
- الأدوية الهرمونية بجرعات عالية أو طويلة الاستخدام بما يتجاوز الحزمة القياسية.
- السفر والإقامة والنفقات الشخصية للمرضى الخارجيين أو المرضى الدوليين.
توزيع تكلفة التلقيح الاصطناعي
تكلفة دورة التلقيح الصناعي القياسية في الهند تقع بشكل عام بين1,30,000 روبية هندية و 3,00000 روبية هندية(تقريبًا1,600 دولار - 3,700 دولار). يشمل السعر عادةً الاستشارات المتخصصة وأدوية تحفيز المبيض وفحوصات المراقبة والاختبارات واسترجاع البويضات والتخصيب المختبري وزراعة الأجنة ونقل الأجنة. نفقات الدواء عادة ما تكون مسؤولة عن35-40%من التكلفة الإجمالية، في حين أن الإجراءات والأعمال المخبرية تشكل الباقي. الخدمات الاختيارية مثل الحقن المجهري، والبويضات/الحيوانات المنوية المتبرع بها، والاختبارات الجينية، وتجميد الأجنة تضيف رسومًا إضافية.
مكون النفقات | متوسط التكلفة (روبية هندية) | متوسط التكلفة (بالدولار الأمريكي) |
| الاستشارة الأولية والمتابعة | 8,000 - 15,000 | 100 - 180 |
| أدوية تحفيز المبيض | 45,000 - 90,000 | 550 - 1,100 |
| الموجات فوق الصوتية ومراقبة الدم | 15,000 - 30,000 | 180 - 360 |
| إجراءات استرجاع البويضات | 25,000 - 50,000 | 300 - 620 |
| الإخصاب في المختبر (IVF) | 20,000 - 40,000 | 250 - 500 |
| ثقافة الأجنة واختيارها | 10,000 – 25,000 | 125 - 310 |
| نقل الأجنة الطازجة | 7,000 – 15,000 | 90 - 180 |
| إجمالي التكلفة المقدرة (لكل دورة) | 1,30,000 - 3,00,000 | 1,600 - 3,700 |
تكاليف الوظيفة الإضافية (إن وجدت):
- البيض المتبرع به أو الحيوانات المنوية المتبرع بها:+80,000 روبية هندية - 1,60,000 (1,000 - 2,000 دولار أمريكي)
- إجراء الحقن المجهري (إذا لم يتم تضمينه):+ 40.000 - 80.000 روبية هندية (500 - 1000 دولار أمريكي)
- الاختبار الجيني قبل الزرع (PGT/PGS):+1,20,000 روبية هندية - 2,00,000 (1,500 - 2,500 دولار أمريكي)
- تجميد الأجنة وتخزينها سنوياً:+40,000 - 64,000 روبية هندية (500 - 800 دولار أمريكي)
مقارنة تكلفة التلقيح الصناعي مع الدول الأخرى
يعد علاج أطفال الأنابيب في الهند أقل تكلفة بكثير مما هو عليه في العديد من الدول المتقدمة، مع الحفاظ على معدلات نجاح ومعايير طبية قابلة للمقارنة. يتراوح متوسط التكلفة في الهند منمن 1,30,000 إلى 3,000,000 روبية هندية(1600 – 3700 دولار أمريكي) لكل دورة، وهو غالبًا ما يكون أقل من ثلث السعر في الولايات المتحدة أو المملكة المتحدة أو أستراليا. يساهم انخفاض النفقات التشغيلية والبنية التحتية الطبية التنافسية وأخصائيي الخصوبة ذوي الخبرة في تقليل التكلفة دون المساس بالجودة.
دولة | متوسط التكلفة لكل دورة (بالعملة المحلية) | تقريبا. التكلفة بالدولار الأمريكي |
| الهند | 1,30,000 روبية هندية - 3,00,000 روبية هندية | 1,600 - 3,700 |
| الولايات المتحدة | 12,000 – 15,000 دولار أمريكي | 12,000 – 15,000 |
| المملكة المتحدة | 6000 جنيه إسترليني - 8000 جنيه إسترليني | 7,500 - 10,000 |
| أستراليا | 8,000 – 10,000 دولار أسترالي | 5,200 - 6,500 |
| الإمارات العربية المتحدة | 25,000 – 35,000 درهم إماراتي | 6,800 - 9,500 |
يعد هذا الاختلاف الكبير في التكلفة أحد الأسباب الرئيسية التي جعلت الهند وجهة مفضلة للمرضى الدوليين الذين يبحثون عن علاج التلقيح الصناعي.
ما هي العوامل التي تؤثر على تكلفة التلقيح الصناعي في الهند؟
تختلف تكلفة علاج التلقيح الاصطناعي لكل مريض بسبب العوامل الطبية والإجرائية واللوجستية. إن معرفة هذه التأثيرات تساعد الأزواج على وضع ميزانية أكثر دقة ومقارنة العيادات بشكل عادل.
- نوع إجراء التلقيح الاصطناعي:تعد دورة التلقيح الاصطناعي القياسية أقل تكلفة من الإصدارات المتقدمة مثل الحقن المجهري، أو التلقيح الاصطناعي مع الأمشاج المانحة، أو التلقيح الاصطناعي مع PGT/PGS. وتتطلب كل خطوة إضافية المزيد من العمل المعملي والخبرة المتخصصة، مما يزيد من التكلفة الإجمالية.
- عدد الدورات المطلوبة:يحمل بعض الشركاء في المحاولة الأولى، بينما قد يحتاج البعض الآخر إلى أكثر من دورة واحدة لتحقيق الحمل. تضيف كل دورة إضافية إلى النفقات الإجمالية.
- صحة العمر والخصوبة:تستجيب النساء الأصغر سنًا، وخاصة أولئك الذين تقل أعمارهم عن 35 عامًا، بشكل أفضل لتحفيز المبيض ويحققون معدلات نجاح أعلى، مما يقلل من احتمالية تكرار الدورة الشهرية. يمكن أن يؤدي انخفاض جودة البويضات المرتبطة بالعمر إلى زيادة الاحتياجات الدوائية وانخفاض معدلات النجاح، مما يؤدي إلى زيادة التكاليف بشكل غير مباشر.
- جرعة الدواء ومدته:تختلف كمية ونوع أدوية الخصوبة المطلوبة اعتمادًا على احتياطي المبيض ومستويات الهرمون والاستجابة للعلاج. الجرعات العالية أو فترات التحفيز الممتدة تزيد من النفقات.
- استخدام البويضات أو الحيوانات المنوية أو الأجنة المتبرع بها:يؤدي الحصول على المواد المانحة إلى إضافة تكاليف الشراء والفحص والتكاليف القانونية إلى حزمة العلاج.
- تكنولوجيا المختبرات والجودة:غالبًا ما تتقاضى العيادات ذات المرافق المتقدمة (مثل مراقبة الأجنة بفاصل زمني، والحاضنات عالية الجودة، ووسائط الثقافة المتقدمة) رسومًا أكبر بسبب التكنولوجيا الأفضل وارتفاع تكاليف التشغيل.
- خدمات إضافية:تضيف الاختبارات الجينية قبل الزرع، وتجميد الأجنة، وترتيبات تأجير الأرحام، والخدمات القانونية رسومًا منفصلة يمكن أن تزيد الفاتورة النهائية بشكل كبير.
- فئة المستشفى/العيادة:عادةً ما تتقاضى مراكز الخصوبة المتميزة في المدن الكبرى رسومًا أكثر من العيادات الأصغر حجمًا في المناطق الأقل حضرية بسبب النفقات العامة ومعايير المعدات وسمعة العلامة التجارية.
لماذا تختار الهند لإجراء التلقيح الاصطناعي؟
تحصلمتخصصون في الخصوبة من ذوي الخبرة، والعديد منها حاصل على تدريب دولي وكميات إجرائية كبيرة تُترجم إلى بروتوكولات منقحة ونتائج متسقة. استخدام العياداتمختبرات علم الأجنة الحديثةمع غرف نظيفة مفلترة بواسطة HEPA، وحاضنات بفاصل زمني، ووسائط استزراع تم التحقق من صحتها لحماية جودة الأجنة.
تقدم المراكزرعاية شاملة تحت سقف واحد(التشخيص، والتحفيز، والاسترجاع، وعلم الأجنة، والاختبارات الجينية (PGT)، والتجميد، والاستشارة)، بحيث يمكنك التحرك خلال كل خطوة دون تأخير. تتبع الفرقالمعايير العالميةللتحقق من صحة المختبر ومراقبة الجودة والوقاية من العدوى ومشاركة بيانات النجاح المدققة لدعم القرارات المستنيرة.
يستفيد منها المرضىخطط التحفيز الشخصيةوتصنيف الأجنة من قبل كبار علماء الأجنة، ونقل جنين واحد عند الاقتضاء، والإضافات القائمة على الأدلة فقط عند الإشارة إليها. للحالات المعقدة توفر العياداتالحقن المجهري، واسترجاع الحيوانات المنوية جراحياً، وبرامج المانحين، ومسارات تأجير الأرحامبما يتماشى مع اللوائح الحالية.
العثور على المرضى الدوليينالتنسيق المبسط: دعم التأشيرات الطبية، والمساعدة اللغوية، وعروض الأسعار الشفافة، وجدول مواعيد مرن للأزواج العاملين. بعد العلاج، تحافظ العيادات على المتابعة من خلال الاستشارات عن بعد، والتوجيه الدوائي، ومراقبة الحمل المبكر لضمان استمرارية الرعاية.
ما هو معدل نجاح التلقيح الصناعي في الهند؟
تحسنت معدلات نجاح التلقيح الصناعي في الهند بشكل مطرد خلال العقد الماضي بسبب التقدم في تكنولوجيا الإنجاب، وتقنيات زراعة الأجنة الأفضل، وتخطيط العلاج الشخصي. تعتمد نتيجة كل دورة على عدة عوامل، بما في ذلك عمر المرأة، وسبب العقم، وخبرة العيادة.
للنساءتحت 35، يبلغ متوسط معدل المواليد الأحياء لكل دورة التلقيح الصناعي في الهند حوالي50-60%. تنخفض نسبة النجاح إلى35-40%للنساء الذين تتراوح أعمارهم بين 35-37 سنة،25-30%لمن تتراوح أعمارهم بين 38-40 عامًا10-15%للنساء فوق سن 40. كما تؤثر عوامل خصوبة الذكور وجودة الأجنة والصحة العامة على هذه النسب.
تقنيات مثلالحقن المجهري,مراقبة الأجنة بفاصل زمني، والاختبار الجيني قبل الزرع (PGT)وقد عززت النتائج بشكل أكبر، وخاصة في الحالات المعقدة. بالإضافة إلى ذلك، فإن استخدام بويضات المتبرع بها لدى المرضى الأكبر سنًا يمكن أن يرفع معدلات النجاح إلى مستويات مماثلة للفئات العمرية الأصغر سنًا.
من المهم أن نفهم أنه على الرغم من أن التلقيح الاصطناعي يوفر فرصًا كبيرة للنجاح، إلا أنه لا يوجد علاج يمكن أن يضمن الحمل. تتحسن معدلات النجاح عندما يتبع المرضى النصائح الطبية المتخصصة، ويحافظون على نمط حياة صحي، ويختارون عيادة ذات نتائج مثبتة ومرافق حديثة.
مقارنة تكاليف علاج التلقيح الاصطناعي حسب البلد
قارن تكاليف علاج التلقيح الاصطناعي عبر البلدان المختلفة لاتخاذ قرار مدروس بشأن علاجك الطبي.
| البلد | نطاق التكلفة (دولار أمريكي) | التوفير المحتمل | الإجراء |
|---|---|---|---|
INIndiaالحاليأفضل قيمة | $1,600 - $3,700 | — | احصل على عرض سعر |
ملاحظة: قد تختلف التكاليف بناءً على اختيار المستشفى ونوع الغرفة والخدمات الإضافية والمتطلبات الطبية الفردية. اتصل بنا للحصول على عرض سعر شخصي.
المستشفيات الرائدة لـ علاج التلقيح الاصطناعي في India

BLK-Max Super Speciality Hospital, New Delhi
BLK-Max Super Speciality Hospital in New Delhi is one of India's premier healthcare institutions, offering 650 beds, 22 advanced operation theatres, a...
الاعتمادات


المرافق

Fortis Memorial Research Institute (FMRI), Gurgaon
Fortis Memorial Research Institute (FMRI), Gurgaon, is a world-class multi-specialty hospital established in 2013. The hospital offers 330 beds, 15 op...
الاعتمادات


المرافق

Artemis Hospital, Gurgaon
Artemis Hospital, Gurgaon, is a JCI accredited multispecialty hospital that was established in 2007. It offers 750+ beds and world -class infrastructu...
الاعتمادات



المرافق

Kokilaben Dhirubhai Ambani Hospital, Mumbai
Kokilaben Dhirubhai Ambani Hospital, Mumbai, is a JCI, NABH, NABL, and CAP-accredited quaternary care hospital established in 2009. With 750 beds, 180...
الاعتمادات



المرافق

Medicover Hospitals, Hitech City, Hyderabad
Medicover Hospitals, Hitech City, Hyderabad, is a 400-bed NABH-accredited super-specialty hospital established in 2011. It is part of Medicover, a glo...
الاعتمادات


المرافق
SP Medifort Hospital
SP Medifort, Thiruvananthapuram, is a JCI-accredited, 475-bed multi-super-specialty hospital spread across 500,000 sq. ft. The hospital houses 10 modu...
الاعتمادات


المرافق
Gleneagles Global Health City, Chennai
Gleneagles Global Health City, Chennai, is a 200-bed quaternary-care hospital and part of the IHH Healthcare network, one of the world’s largest priva...
الاعتمادات

المرافق
MIOT International, Chennai
MIOT International, Chennai, is a 1,000-bed NABH- and NABL-accredited multispecialty hospital serving patients from more than 130 countries. Establish...
الاعتمادات

المرافق
Paras Hospital, Gurgaon
Paras Hospital, Gurgaon, established in 2006, is a 300-bed NABH- and NABL-accredited tertiary care hospital offering over 36 super specialties. The ho...
الاعتمادات

المرافق
Shalby Sanar International Hospital, Gurgaon
Shalby Sanar International Hospital, Gurgaon, is a 150-bed NABH-accredited multispecialty hospital offering advanced care in oncology, cardiology, org...
الاعتمادات



المرافق
إجراءات مشابهة
المعرض
الأسئلة الشائعة
المراجع
عرض الكلDr. Sowjanya Aggarwal is a highly experienced and renowned obstetrician, gynecologist, and infertility specialist. She specializes in IVF, laparoscopy, and robotic surgery, with a career spanning over... اقرأ المزيد
مؤلف
عرض الكلالدكتور ديبانشو سيواتش هو صيدلي سريري ذو خبرة وحاصل على درجة دكتوراه في الصيدلة. لديه أكثر من 4 سنوات من الخبرة وعمل مع آلاف المرضى. لقد ارتبط ببعض أفضل المستشفيات، مثل Artemis Gurgaon وكلية Teertha... اقرأ المزيد
تصفح حسب القسم
استكشف الإجراءات في أقسام مختلفة
الإجراءات ذات الصلة
إجراءات أخرى في هذا القسم
احصل على خطة علاج مجانية
يستخدم موقعنا ملفات تعريف الارتباط. سياسة الخصوصية.







