حول زراعة نخاع العظم – BMT
ما هي عملية زرع نخاع العظم؟
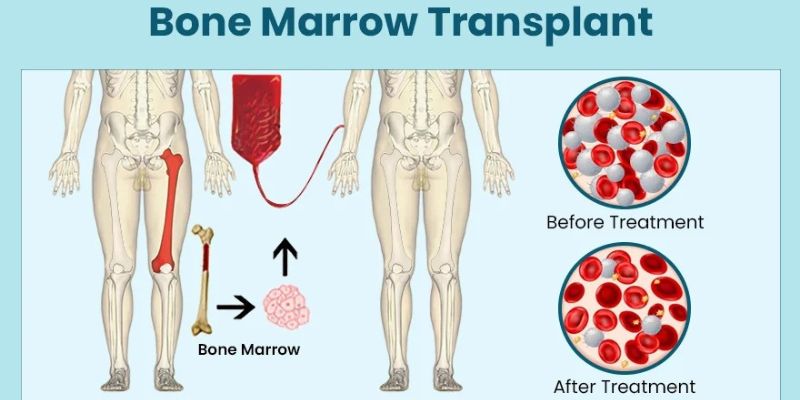
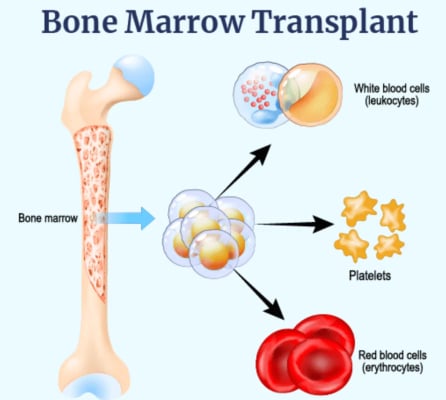
إن عملية زرع نخاع العظم، والمختصرة بـ BMT، هي علاج طبي يحل محلنخاع العظم غير الصحي أو التالفمع الخلايا الجذعية السليمة المكونة للدم. النخاع هو النسيج الإسفنجي الناعم الموجود داخل عظامنا. إنه يعمل مثل المصنع، حيث ينتج خلايا الدم الحمراء وخلايا الدم البيضاء والصفائح الدموية (المكونات الأساسية للدم).
عندما يتوقف نخاع العظم عن العمل بشكل صحيح (إما بسبب أمراض مثل سرطان الدم، أو الحالات الوراثية، أو بعض أنواع العدوى)، فإنه لم يعد قادرًا على إنتاج خلايا دم سليمة. وذلك عندما تصبح عملية زرع نخاع العظم ضرورية.
كيف يعمل؟
تتضمن عملية الزرعأولاً إزالة الخلايا غير الصحية أو السرطانيةفي نخاع العظم باستخدام العلاج الكيميائي أو الإشعاعي. وبمجرد أن يصبح الجسم جاهزًا،يتم غرس الخلايا الجذعية السليمةفي مجرى الدم. تنتقل هذه الخلايا الجديدة إلى مساحات النخاع العظمي وتبدأ في تكوين خلايا دم جديدة وصحية (عملية تسمىالنقش).
فكر في الأمر على أنهإعادة تشغيل نظام صنع الدم في الجسم، على غرار إعادة ضبط جهاز الكمبيوتر لإصلاح خطأ عميق.
لماذا تعتبر الخلايا الجذعية مهمة جدًا؟
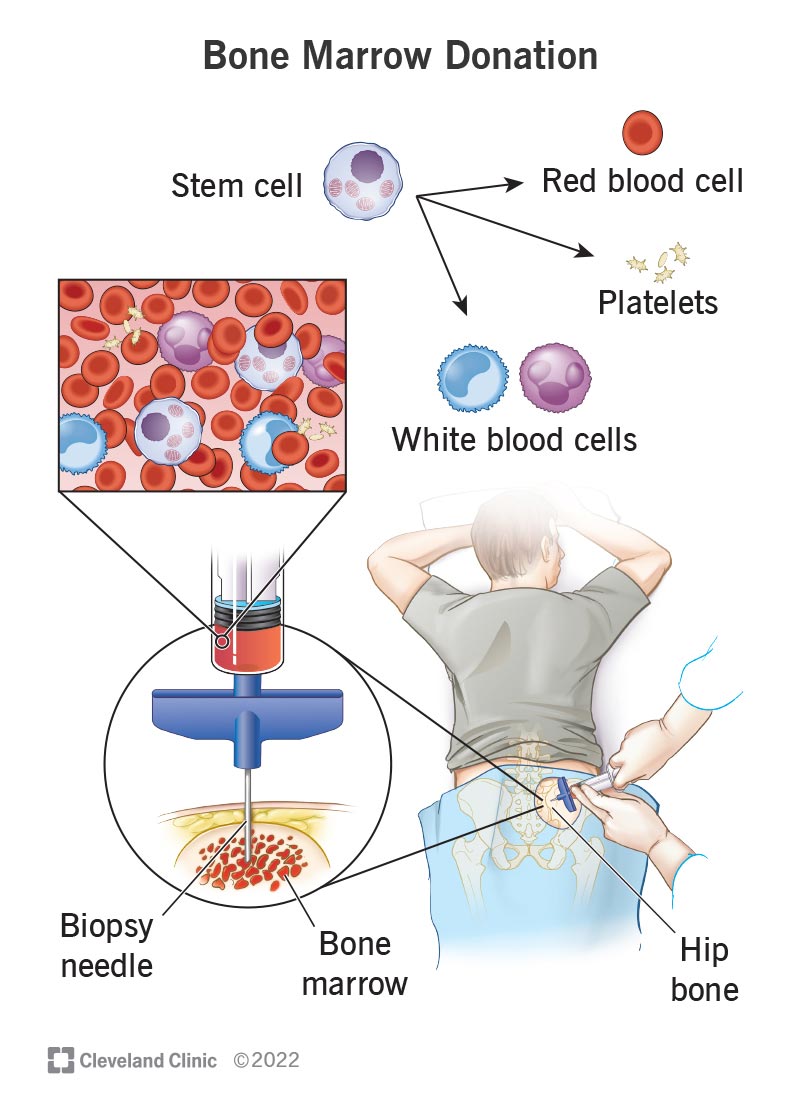
الخلايا الجذعية هي خلايا خاصة يمكن أن تتطور إلى أي خلية دم يحتاجها جسمك. في BMT، نستخدم هذه الخلايا الجذعية لإعادة بناء الدم الصحي والجهاز المناعي. وبدون ما يكفي من الخلايا الجذعية العاملة، لا يستطيع الجسم مكافحة العدوى، أو حمل الأكسجين، أو وقف النزيف.
من أين تأتي هذه الخلايا الجذعية؟
يمكن أن تأتي الخلايا الجذعية المستخدمة في عمليات زرع نخاع العظم من مصادر مختلفة:
- جسمك (زرع ذاتي):في بعض الحالات، يتم جمع الخلايا الجذعية من دمك قبل العلاج الكيميائي وإعادتها بعد العلاج.
- متبرع (زرع خيفي):بالنسبة لبعض الأمراض، فإن الخيار الأفضل هو استخدام الخلايا الجذعية من متبرع سليم. يمكن أن يكون أخًا أو متبرعًا غير متطابق، أو حتى أحد أفراد العائلة غير المتطابقين.
- دم الحبل السري:في حالات استثنائية، قد تأتي الخلايا الجذعية من دم الحبل السري المتبرع به والذي تم جمعه عند الولادة.
ما الذي يجعل المطابقة مهمة؟
في عمليات زرع الأعضاء المعتمدة على الجهات المانحة (BMT الخيفي)،مطابقة HLAهو المفتاح. HLA، أو مستضد الكريات البيض البشرية، هو علامة وراثية تستخدم لمطابقة الجهات المانحة والمتلقية لأغراض الزرع. إن التطابق الأقرب يعني تعقيدات أقل وفرصة أفضل للنجاح.
لماذا هناك حاجة إلى زراعة نخاع العظم؟
إن عملية زرع نخاع العظم ليست شيئًا يحتاجه الناس بشكل يومي. إنه علاج رئيسي يوصى به عادة عندما لا يكون نخاع العظم لدى الشخص قادرًا على إنتاج خلايا دم سليمة أو عندما تكون خلايا الدم نفسها غير طبيعية. يمكن أن يحدث بسبب بعضسرطانات الدم، أو الأمراض الوراثية، أو فشل نخاع العظام.
فيما يلي الحالات الأكثر شيوعًا حيث يمكن أن يكون زرع النخاع العظمي منقذًا للحياة أو يغير الحياة.
- سرطان الدمهو نوع من سرطان الدم حيث ينتج النخاع خلايا دم بيضاء غير طبيعية تنمو بشكل لا يمكن السيطرة عليه وتزاحم الخلايا السليمة. يمكن لعملية زرع نخاع العظم استبدال النخاع المليء بالسرطان بخلايا جذعية صحية جديدة، مما يساعد المريض على التعافي والبقاء خاليًا من السرطان.
- سرطان الغدد الليمفاويةيؤثر على الجهاز اللمفاوي، وهو أحد مكونات الجهاز المناعي. في حالات سرطان الغدد الليمفاوية العدوانية أو المنتكسة، وخاصة سرطان الغدد الليمفاوية هودجكين وغير هودجكين، يتم استخدام BMT لإعادة بناء الجهاز المناعي بعد العلاج الكيميائي المكثف.
- ورم نقيي متعددهو نوع من السرطان يصيب خلايا البلازما. في العديد من المرضى، تساعد عملية زرع ذاتي (باستخدام الخلايا الجذعية الخاصة بالمريض) في السيطرة على المرض وإطالة فترة البقاء.
- فقر دم لا تنسّجيهي حالة يتوقف فيها النخاع عن إنتاج ما يكفي من خلايا الدم تمامًا. يمكن أن يكون سببه مهاجمة الجهاز المناعي للجسم للنخاع، أو بعض الأدوية، أو لأسباب غير معروفة. يمكن لعملية زرع المتبرع (BMT الخيفي) استبدال النخاع غير العامل بالخلايا الجذعية السليمة.
- الثلاسيمياهو اضطراب وراثي في الدم، حيث يكون الجسم غير قادر على إنتاج الهيموجلوبين الطبيعي، مما يؤدي إلى فقر الدم الشديد. يحتاج الأطفال المصابون بالثلاسيميا غالبًا إلى عمليات نقل دم منتظمة. إن BMT هو العلاج الوحيد المعروف لهذه الحالة، خاصة عند المرضى الأصغر سنًا.
- داء الكريات المنجليةهي حالة وراثية تتسبب في تشوه كرات الدم الحمراء (على شكل منجل)، مما يؤدي إلى انسداد وألم وتلف الأعضاء. يمكن لـ BMT الناجح علاج مرض الخلايا المنجلية عن طريق تزويد المريض بخلايا جذعية جديدة تنتج خلايا دم حمراء ذات شكل طبيعي.
- حالات وراثية نادرة(مثل فقر الدم فانكوني، ونقص المناعة المشترك الشديد، وبعض اضطرابات التمثيل الغذائي أو اضطرابات الجهاز المناعي) يمكن أيضًا علاجها أو علاجها من خلال عملية زرع نخاع العظم، خاصة إذا تم إجراؤها في وقت مبكر من الحياة.
ما هي أنواع زراعة نخاع العظم المختلفة؟
يختار الأطباء نوع زراعة نخاع العظم بناءً على مرض المريض وعمره وصحته العامة ومدى توفر المتبرع المناسب. يستخدم كل نوع الخلايا الجذعية السليمة، ولكن مصدرها قد يختلف.
زرع نخاع العظم ذاتيًا
في عملية زرع ذاتي، يقوم الأطباء بجمع الخلايا الجذعية الخاصة بالمريض والحفاظ عليها قبل البدء في العلاج الكيميائي أو الإشعاعي بجرعة عالية. وبمجرد انتهاء العلاج، يقومون بإعادة حقن الخلايا الجذعية لمساعدة الجسم على التعافي. يُستخدم زرع النخاع العظمي الذاتي بشكل شائع في علاج أنواع السرطان مثل سرطان الغدد الليمفاوية والورم النقوي المتعدد، حيث يظل نخاع العظم الخاص بالمريض سليمًا وقابلاً للحياة.
- الميزة الرئيسية:من غير المرجح أن يرفض جسم المريض الخلايا الجذعية لأنها تأتي من نفس الشخص.
- الحد:إذا بقيت أي خلايا سرطانية في الخلايا الجذعية المجمعة، فقد تسبب الانتكاس.
زراعة نخاع العظم الخيفي
تستخدم عملية الزراعة الخيفي خلايا جذعية من شخص آخر، عادة ما يكون شقيقًا أو قريبًا أو متبرعًا متطابقًا غير ذي صلة. يعتبر BMT الخيفي ضروريًا لعلاج الاضطرابات الوراثية وسرطان الدم ومتلازمات فشل نخاع العظم. تعمل الخلايا الجذعية الجديدة على إنشاء نظام دم صحي وقد تهاجم أيضًا الخلايا السرطانية المتبقية (عملية تسمى تأثير الكسب غير المشروع مقابل الورم).
- الميزة الرئيسية:يمكن للخلايا الجذعية المتبرع بها أن تحل محل الجهاز المناعي التالف تمامًا وتقضي على السرطان بشكل أكثر فعالية.
- الحد:قد يرفض الجسم الخلايا الجديدة أو يصاب بمرض الكسب غير المشروع مقابل المضيف (GVHD)، حيث تهاجم الخلايا المانحة أنسجة المتلقي.
زرع نخاع العظم المتطابق
عندما لا يتوفر تطابق مثالي بين المتبرعين، يفكر الأطباء في إجراء عملية زرع متطابقة. في زرع النخاع العظمي الفرداني، يشارك المتبرع فقط في نصف العلامات الجينية (عادةً أحد الوالدين، أو الأخ، أو الطفل). التقنيات والأدوية الحديثة تجعل هذا الخيار أكثر أمانًا وفعالية.
- الميزة الرئيسية:من السهل العثور على متبرع مناسب داخل الأسرة، حتى لو لم يكن التطابق مثاليًا.
- الحد:يمكن أن يكون خطر حدوث مضاعفات مثل مرض الطعم ضد المضيف (GVHD) أعلى، على الرغم من أن الرعاية الطبية الحديثة يمكن أن تقلل من ذلك.
زراعة دم الحبل السري
يمكن للأطباء أيضًا استخدام الخلايا الجذعية التي يتم جمعها من الحبل السري والمشيمة لحديثي الولادة. يتم تخزين هذه الخلايا الجذعية في بنوك دم الحبل السري ولا تتطلب تطابقًا مثاليًا لأنها قابلة للتكيف بشكل كبير.
- الميزة الرئيسية:توفر عمليات زرع دم الحبل السري المزيد من المرونة مع مطابقة الجهات المانحة.
- الحد:قد لا يكون عدد الخلايا الجذعية في وحدة دم الحبل السري الواحدة كافيًا للبالغين، مما يؤدي إلى وقت تعافي أطول.
إجراء زراعة نخاع العظم خطوة بخطوة
إن فهم كل مرحلة من مراحل عملية زرع نخاع العظم يساعد المرضى وعائلاتهم على الاستعداد بشكل أفضل، عاطفيًا وجسديًا. فيما يلي نظرة عامة واضحة على ما يحدث بدءًا من الاستشارة الأولى وحتى مرحلة التعافي.
التقييم والتخطيط قبل الزرع
يبدأ الأطباء بتقييم طبي كامل. ويشمل اختبارات الدم، وفحوصات التصوير، واختبارات وظائف القلب والرئة، وخزعة نخاع العظم. يقومون بتقييم ما إذا كان المريض مناسبًا للزراعة وتحديد النوع الأنسب. يجتمع المرضى أيضًا مع منسقي زراعة الأعضاء وأخصائيي التغذية وعلماء النفس لفهم الإجراء والآثار الجانبية المحتملة والتأثير العاطفي للعلاج.
جمع الخلايا الجذعية
إذا كانت عملية الزرع ذاتية، يقوم الأطباء بجمع الخلايا الجذعية للمريض باستخدام عملية تسمى فصل الدم. يتلقى المريض الحقن على مدى بضعة أيام لتحفيز إنتاج الخلايا الجذعية. يقوم الأطباء بسحب الدم، وتمريره عبر آلة تفصل الخلايا الجذعية، ثم إعادته إلى الجسم. بالنسبة لـ BMT الخيفي، يتم جمع الخلايا الجذعية من المتبرع المطابق باستخدام نفس الطريقة. وبدلاً من ذلك، يمكن استخراج نخاع العظم مباشرة من عظم ورك المتبرع تحت التخدير.
العلاج التكييفي (العلاج الكيميائي/الإشعاعي)
بمجرد جمع الخلايا الجذعية، يتلقى المريض جرعة عالية من العلاج الكيميائي، بالإضافة إلى العلاج الإشعاعي في بعض الأحيان. تقوم مرحلة التكييف بإزالة الخلايا السرطانية وتثبيط جهاز المناعة، مما يسمح للخلايا الجذعية الجديدة بالاستقرار. وعلى الرغم من أن هذه المرحلة عدوانية، إلا أنها تلعب دورًا رئيسيًا في إزالة الخلايا التالفة أو المريضة.
يوم الزرع (تسريب الخلايا الجذعية)
بعد التكييف، يقوم الأطباء بحقن الخلايا الجذعية السليمة عبر خط وريدي (IV). هذه العملية تشبه عملية نقل الدم. يُعرف هذا باسم "اليوم 0". إنها عملية بسيطة وغير مؤلمة وتستغرق عادةً بضع ساعات. تنتقل الخلايا الجذعية الجديدة عبر مجرى الدم إلى نخاع العظم، حيث تبدأ هذه الخلايا في إنتاج خلايا دم صحية.
التطعيم والمراقبة
التطعيم هو العملية التي تبدأ من خلالها الخلايا الجذعية المزروعة في إنتاج خلايا دم جديدة. عادة ما يستغرق الأمر من 10 إلى 28 يومًا. خلال هذه الفترة، يبقى المريض في وحدة زرع معقمة لتقليل خطر الإصابة بالعدوى. تتم مراقبة تعداد الدم يوميًا، ويتم توفير الرعاية الداعمة (المضادات الحيوية ومضادات الفطريات والسوائل والتغذية) لإدارة الآثار الجانبية.
التعافي والمتابعة
بعد إجراء عملية التطعيم الناجحة، يتم إخراج المرضى تدريجيًا. ومع ذلك، تظل زيارات المتابعة ضرورية لمدة 6 إلى 12 شهرًا القادمة. يقوم الأطباء بمراقبة وظائف الأعضاء، وتعداد الدم، والتعافي المناعي، والمضاعفات المحتملة، مثل العدوى أو مرض الكسب غير المشروع مقابل المضيف (GVHD). يتلقى المرضى اللقاحات والأدوية لدعم إعادة بناء المناعة.
احصل على خطة علاج مجانية
حول زراعة نخاع العظم – BMT في الهند
ما هي تكلفة زراعة نخاع العظم في الهند؟
تتراوح تكلفة زراعة نخاع العظم في الهند من18,00,000 إلى 35,00,000 روبية هندية(تقريبًا21,600 دولار إلى 42,000 دولار). يعتمد السعر على نوع عملية الزرع (ذاتية أو خيفية)، وموقع المستشفى، والحالة الطبية للمريض، وما إذا كان المتبرع مشاركًا أم لا.
تقدم الهند حزمة زراعة كاملة بسعر معقول دون المساس بالجودة أو السلامة. العديد من المستشفيات رفيعة المستوى في الهند معتمدة دوليًا ويديرها أطباء أمراض الدم وجراحو زرع الأعضاء ذوو الخبرة العالية. تستخدم هذه المراكز أحدث التقنيات وتلتزم ببروتوكولات العلاج العالمية، مما يجعل الهند الوجهة المفضلة للمرضى في جميع أنحاء العالم.
ما هو مدرج في التكلفة؟
عادةً ما تتضمن تكلفة زراعة نخاع العظم المذكورة في الهند ما يلي:
- استشارة الطبيب ورسوم الجراح
- الإقامة في المستشفى ورسوم التمريض
- رسوم العناية المركزة وغرفة العزل
- التحقيقات والتشخيصات قبل الزرع
- تكلفة العلاج الكيميائي أو الإشعاعي (العلاج التكييفي)
- فحص ومطابقة الجهات المانحة (لزراعة خيفي)
- عملية حصاد نخاع العظم
- عملية ضخ الخلايا الجذعية
- الأدوية أثناء العلاج في المستشفى
- مراقبة ما بعد الزرع أثناء الإقامة
- مشاورات متابعة قصيرة المدى
ومع ذلك، فإن الإقامة الطويلة في المستشفى، أو العدوى الإضافية، أو المضاعفات غير المتوقعة قد تزيد من التكلفة الإجمالية. عادةً ما تتم محاسبة أدوية المتابعة طويلة المدى وزيارات العيادات الخارجية بعد الخروج بشكل منفصل، ما لم تكن جزءًا من حزمة مجمعة.
توزيع تكلفة زراعة نخاع العظم في الهند
تعتمد تكلفة عملية زرع نخاع العظم في الهند على عدة مكونات مهمة، بما في ذلك نوع عملية الزرع، وتقييم ما قبل الزرع، ومطابقة المتبرعين، ورعاية وحدة العناية المركزة، والإقامة في المستشفى، والأدوية، ومتابعة العلاج.
- تكلفة تقييم ما قبل الزرع:قبل تحديد موعد لعملية الزرع، يقوم الأطباء بإجراء عدة اختبارات، بما في ذلك تعداد الدم الكامل، وخزعات نخاع العظم، والتصوير (مثل الأشعة المقطعية / التصوير المقطعي بالإصدار البوزيتروني)، وتقييمات القلب، والاستشارات المتخصصة. تتراوح تكاليف العمل التشخيصي قبل الزرع بين 75000 و150000 روبية (900 إلى 1800 دولار).
- مطابقة الجهات المانحة وتكلفة كتابة HLA:بالنسبة لعمليات زرع الأعضاء الخيفي والفرداني، يعد العثور على متبرع متوافق أمرًا بالغ الأهمية. أنها تنطوي على كتابة HLA عالية الدقة. تتراوح تكلفة كتابة HLA وفحص المتبرعين من 60.000 إلى 1.20.000 روبية (720 إلى 1450 دولارًا).
- تكلفة جراحة زرع نخاع العظم:تتضمن عملية الزرع نفسها نظام التكييف (العلاج الكيميائي أو الإشعاعي)، وتسريب الخلايا الجذعية، وعدة أسابيع من العناية المركزة. وهو الجزء الأكثر تكلفة من العلاج. تختلف تكلفة الجراحة حسب النوع:
- زرع ذاتي (باستخدام الخلايا الجذعية الخاصة بالمريض): 12 ألف إلى 15 ألف روبية (14,500 إلى 18,000 دولار)
- زرع خيفي (متبرع متطابق): ₹18 ألف إلى ₹25 ألف (21,600 إلى 30,000 دولار)
- زرع هابلويدينتيكال (متبرع نصف متطابق): ₹28 ألف إلى ₹40 ألف (35,000 دولار إلى 48,000 دولار)
- رسوم وحدة العناية المركزة والإقامة في المستشفى:يحتاج المرضى الذين يخضعون لعملية زرع نخاع العظم عادةً إلى وحدة عزل معقمة وعالية الجودة، ويقضي العديد منهم وقتًا في وحدة العناية المركزة في حالة ظهور مضاعفات. عادةً ما تتكلف الرعاية في وحدة العناية المركزة والإقامة في المستشفى معًا ما بين 2,00,000 روبية هندية و4,00,000 روبية هندية (2,400 إلى 4,800 دولار أمريكي).
- الأدوية المثبطة للمناعة والأدوية الداعمة:بعد عملية الزرع، يحتاج المرضى إلى مثبطات المناعة لمنع مرض الكسب غير المشروع مقابل المضيف (GVHD). الأدوية المضادة للفطريات والفيروسات والمضادات الحيوية ضرورية أيضًا. تتراوح تكاليف الدواء الأولية بين 1,00,000 روبية هندية و2,50,000 روبية هندية (1,200 إلى 3,000 دولار أمريكي).
- مشاورات المتابعة والمراقبة:بعد الخروج من المستشفى، يخضع المرضى لاختبارات الدم الروتينية والتصوير والمراجعات السريرية لمراقبة تعافيهم وتقدمهم. تتراوح تكلفة رعاية المتابعة في الأشهر الثلاثة الأولى عادةً بين 50000 و100000 روبية (600 إلى 1200 دولار).
مكون النفقات | التكلفة بالروبية الهندية | التكلفة بالدولار الأمريكي |
| التشخيص قبل الزرع | 75,000 روبية هندية - 1,50,000 روبية هندية | 900 دولار - 1800 دولار |
| كتابة HLA ومطابقة الجهات المانحة | 60,000 روبية هندية – 1,20,000 روبية هندية | 720 دولارًا - 1450 دولارًا |
| ذاتي BMT | 12,00,000 روبية هندية – 15,00,000 روبية هندية | 14,500 دولار - 18,000 دولار |
| BMT الخيفي | 18,00,000 روبية هندية – 25,00,000 روبية هندية | 21,600 دولار - 30,000 دولار |
| وحدة العناية المركزة وجناح العزل | 2,00,000 روبية هندية – 4,00,000 روبية هندية | 2,400 دولار - 4,800 دولار |
| أدوية ما بعد الزرع | 1,00,000 روبية هندية – 2,50,000 روبية هندية | 1,200 دولار – 3,000 دولار |
| رعاية المتابعة | 50,000 روبية هندية – 1,00,000 روبية هندية | 600 دولار - 1200 دولار |
- إجمالي التكلفة المقدرة لـ BMT الذاتي في الهند:18,00,000 روبية هندية - 25,00,000 روبية هندية (21,600 دولار - 30,000 دولار أمريكي)
- إجمالي التكلفة المقدرة لـ BMT الخيفي في الهند:25,00,000 روبية هندية - 35,00,000 روبية هندية (30,000 دولار - 42,000 دولار أمريكي)
مقارنة التكلفة: زراعة نخاع العظم في الهند مقابل بلدان أخرى
تقدم عملية زرع نخاع العظم في الهند رعاية عالمية المستوى بتكاليف أقل مقارنة بدول مثل المملكة المتحدة وكندا وأستراليا وسنغافورة. غالباً ما يختار المرضى في الخارج الهند لأنهم يتلقون علاجاً متخصصاً بثلث أو حتى خمس السعر الذي يتم فرضه في أماكن أخرى، دون المساس بالجودة أو السلامة.
فيما يلي مقارنة تفصيلية لتكاليف BMT حسب النوع والبلد.
مقارنة تكلفة زراعة نخاع العظم ذاتيًا:
دولة | التكلفة (بالدولار الأمريكي) |
| الهند | 21,600 دولار - 30,000 دولار |
| الولايات المتحدة الأمريكية | 100,000 دولار – 150,000 دولار |
| المملكة المتحدة | 80,000 دولار - 120,000 دولار |
| كندا | 90,000 دولار - 130,000 دولار |
| أستراليا | 85,000 دولار - 120,000 دولار |
| سنغافورة | 60,000 دولار - 90,000 دولار |
| ديك رومى | 35,000 دولار - 50,000 دولار |
| تايلاند | 25,000 دولار - 35,000 دولار |
مقارنة تكلفة زراعة نخاع العظم الخيفي:
دولة | التكلفة (بالدولار الأمريكي) |
| الهند | 30,000 دولار - 42,000 دولار |
| الولايات المتحدة الأمريكية | 200,000 دولار - 350,000 دولار |
| المملكة المتحدة | 150,000 دولار - 250,000 دولار |
| كندا | 180,000 دولار - 300,000 دولار |
| أستراليا | 160,000 دولار - 280,000 دولار |
| سنغافورة | 100,000 دولار - 180,000 دولار |
| ديك رومى | 60,000 دولار - 90,000 دولار |
| تايلاند | 40,000 دولار - 60,000 دولار |
لماذا تعتبر الهند خيارًا أكثر بأسعار معقولة
تعمل الهند على تقليل العبء المالي لزراعة نخاع العظم بشكل كبير من خلال:
- انخفاض التكاليف الطبيةدون المساس بالمعايير الدولية.
- الاستخدام الفعال لسجلات المانحين المحليينيقلل من التأخير والنفقات في مطابقة الجهات المانحة.
- حزم زرع شاملةوالتي تغطي التشخيص وأجنحة العزل ورسوم وحدة العناية المركزة والأدوية ورعاية ما بعد الخروج.
- توافر المتخصصين ذوي الخبرةفي أفضل المستشفيات، مثل معهد فورتيس التذكاري للأبحاث، الذي يقدم رعاية مماثلة لتلك الموجودة في الدول الغربية.
لا يوفر المرضى أكثر من 60 إلى 80% من إجمالي تكلفة العلاج فحسب، بل يستفيدون أيضًا من جدولة أسرع وأوقات انتظار أقصر والرعاية الشخصية.
ما هي العوامل التي تؤثر على تكلفة زراعة نخاع العظم في الهند؟
في حين أن الهند تقدم بعضًا من أكثر حزم زراعة نخاع العظم بأسعار معقولة على مستوى العالم، إلا أن العديد من العناصر الرئيسية يمكن أن تؤثر على تكلفة العلاج النهائية.
- نوع زراعة نخاع العظم التي يتم إجراؤها:عادةً ما تكون عمليات زرع الأعضاء الذاتية (باستخدام الخلايا الجذعية الخاصة بالمريض) أقل تكلفة من عمليات زرع الأعضاء الخيفي، والتي تتطلب متبرعًا وإجراءات مطابقة معقدة. تكلف عمليات زرع المتبرعين المتطابقة وغير المرتبطة أكثر تكلفة بسبب الاختبارات الإضافية والخدمات اللوجستية.
- توافر الجهات المانحة ومطابقة HLA:في حالة توفر متبرع شقيق متطابق، تنخفض التكلفة بشكل كبير. ومع ذلك، فإن العثور على متبرعين غير مرتبطين أو متطابقين قد يتطلب السجلات، وطباعة HLA، وإرسال الخلايا الجذعية، مما يزيد من التكلفة الإجمالية.
- البنية التحتية للمستشفى والموقع:غالبًا ما تتقاضى المستشفيات المتميزة في المدن الكبرى، مثل دلهي أو مومباي أو بنغالور، رسومًا أعلى من المستشفيات الصغيرة. قد تختلف التكاليف بناءً على فئة الغرفة، وإعدادات وحدة العناية المركزة، ومدى توفر وحدات BMT المخصصة المزودة بترشيح HEPA.
- التقييمات التشخيصية وما قبل الزرع:يخضع المرضى لاختبارات مكثفة قبل عملية الزرع، بما في ذلك التصوير وفحص القلب والعلامات الفيروسية واختبارات وظائف الأعضاء. هذه التقييمات يمكن أن تزيد من التكلفة الأولية.
- المضاعفات ومدة الإقامة في وحدة العناية المركزة:قد يحتاج بعض المرضى إلى دعم ممتد في وحدة العناية المركزة بسبب العدوى أو مرض الكسب غير المشروع مقابل المضيف (GVHD) أو فشل الأعضاء. يمكن أن تؤدي الإقامة الطويلة والعناية المركزة إلى زيادة تكاليف العلاج بشكل كبير.
- مدة الإقامة في المستشفى ورعاية العزل:عادة ما يبقى مرضى زرع نخاع العظم في عزلة وقائية لمدة 3-4 أسابيع. في حالة ظهور مضاعفات، قد تمتد فترة الاستشفاء، مما يؤدي إلى زيادة رسوم الغرفة والتمريض والرعاية الداعمة.
- أدوية ما بعد الزرع والرعاية الداعمة:غالبًا ما يحتاج المرضى إلى مثبطات المناعة والمضادات الحيوية ومضادات الفيروسات والمكملات الغذائية بعد الخروج من المستشفى. مدة ونوع الدواء لها تأثير كبير على التكلفة الإجمالية، وخاصة في BMT الخيفي.
- استشارات المتابعة والمراقبة عن بعد:تعد المتابعة المستمرة لمدة 3 إلى 6 أشهر بعد الخروج من المستشفى أمرًا بالغ الأهمية لمراقبة التعافي وإدارة المضاعفات. وتشمل هذه زيارات الطبيب، واختبارات الدم، والاستشارات عن بعد، مما يضيف إلى الميزانية الإجمالية.
لماذا تختار الهند لزراعة نخاع العظم؟
تعد الهند مركزًا عالميًا لعمليات زراعة نخاع العظم نظرًا لمزيجها من البنية التحتية الطبية المتقدمة والمتخصصين ذوي الخبرة والرعاية الفعالة من حيث التكلفة. بالنسبة للمرضى الدوليين الذين يبحثون عن معدلات نجاح عالية وعلاج رحيم دون تحمل العبء المالي، تقدم الهند مزيجًا لا مثيل له من الجودة والقدرة على تحمل التكاليف.
- مستشفيات ذات مستوى عالمي واعتماد دولي:تعد الهند موطنًا لمستشفيات معترف بها عالميًا، بما في ذلك معهد فورتيس التذكاري للأبحاث، ومستشفى أمريتا، ومستشفى ماكس سوبر التخصصي، الحاصلين على اعتماد JCI وNABH. توفر هذه المرافق وحدات عزل متقدمة ومرشحات HEPA وأحدث تقنيات زرع الأعضاء.
- خبراء أمراض الدم وأخصائيي زراعة الأعضاء:تفتخر الهند بوجود بعض أفضل أطباء زرع النخاع العظمي في العالم، المشهورين بخبرتهم في الحالات المعقدة. تم تدريب هؤلاء المتخصصين في الولايات المتحدة والمملكة المتحدة وأوروبا ويتبعون البروتوكولات المقبولة عالميًا.
- حزم العلاج بأسعار معقولة:تكلفة زراعة نخاع العظم في الهند أقل بنسبة تصل إلى 80٪ عنها في الدول الغربية. تقدم المستشفيات عروضًا شفافة وشاملة تغطي كل شيء بدءًا من التشخيص وحتى رعاية ما بعد الخروج.
- أوقات انتظار أقصر:على عكس الطوابير الطويلة التي نراها في الولايات المتحدة أو كندا، تشتهر المستشفيات الهندية بجدولة عمليات زرع الأعضاء بشكل أسرع. يساعد المرضى على الحصول على الرعاية في الوقت المناسب ويزيد من فرص الشفاء.
- الدعم الشامل للمانحين:تمتلك الهند شبكة متنامية من سجلات المتبرعين ومختبرات متقدمة لمطابقة HLA. تعمل هذه المرافق على تبسيط عملية تحديد المتبرعين لعمليات زرع الأعضاء الخيفي، مما يقلل من التأخير والتكاليف.
- دعم السياحة العلاجية بشكل سلس:بدءًا من المساعدة في الحصول على التأشيرة وحتى الاستقبال في المطار، تضمن مكاتب المساعدة الدولية في أفضل المستشفيات تجربة خالية من التوتر. يضمن الموظفون متعددو اللغات ومنسقو المرضى إجراء عملية سلسة وحساسة ثقافيًا.
- رعاية ومتابعة ممتازة بعد عملية الزرع:تقدم الهند أنظمة متابعة قوية مع دعم للمرضى الخارجيين، واستشارات عن بعد، وسهولة الوصول إلى الأدوية. ويضمن استمرارية الرعاية حتى بعد عودة المرضى إلى منازلهم.
ما هو معدل نجاح زراعة نخاع العظم في الهند؟
حققت الهند تقدمًا كبيرًا في طب أمراض الدم وزراعة الأعضاء، وحققت معدلات نجاح تضاهي أفضل المراكز العالمية. تعتمد النتيجة على عوامل مثل نوع المرض، وعمر المريض، ونوع عملية الزرع، وخبرة المستشفى.
- معدل نجاح عملية الزرع الذاتي:تتمتع عمليات زرع نخاع العظم الذاتي بمعدل نجاح أعلى لأنه لا يوجد خطر رفض الكسب غير المشروع أو مرض الطعم ضد المضيف (GVHD). في الهند، يتراوح معدل النجاح عادة بين85% و 90%,وخاصة بالنسبة للورم النقوي المتعدد وأنواع معينة من سرطان الغدد الليمفاوية.
- معدل نجاح عملية زرع الأعضاء:تحمل عمليات زرع الأعضاء الخيفي مخاطر أكثر ولكنها تقدم علاجًا محتملاً لحالات مثل سرطان الدم وفقر الدم اللاتنسجي والثلاسيميا. معدلات النجاح في الهند متوسطة65% إلى 80%، اعتمادًا على مطابقة HLA ونوع المتبرع ووجود حالات عدوى موجودة مسبقًا.
- نتائج زرع الأخوة المتطابقة:تظهر عمليات زرع الأعضاء المتبرع بها من الأشقاء نتائج ممتازة، حيث تصل معدلات النجاح إلى85%وخاصة عند إجرائها في مراحل المرض المبكرة وفي مراكز متخصصة مجهزة بمرافق العزل.
- عمليات زرع الأعضاء المانحة غير ذات الصلة وغير ذات الصلة:نظرًا لتعقيدها المتزايد وارتفاع مخاطر المضاعفات، تتراوح معدلات نجاح عمليات زرع المتبرعين المتماثلين وغير ذوي الصلة من50% إلى 70%. ومع ذلك، تعمل المستشفيات الهندية على تحسين هذه الأرقام بشكل مطرد من خلال إدخال بروتوكولات أحدث.
الجدول الزمني للتعافي بعد زراعة نخاع العظم في الهند
التعافي من BMT يكون تدريجيًا ويختلف من مريض لآخر. ومع ذلك، فإن معظم المرضى الدوليين يكملون المراحل الحرجة في غضون بضعة أشهر تحت إشراف طبي دقيق.
- الاسترداد الأولي (أول 30 يومًا):الشهر الأول حاسم. يبقى المرضى في عزلة لمنع العدوى بينما يبدأ نخاعهم الجديد في إنتاج خلايا صحية. تتم مراقبة تعداد الدم عن كثب، ويتحكم الأطباء في الآثار الجانبية مثل التهاب الغشاء المخاطي أو قلة العدلات.
- الأيام 30 إلى 100: مرحلة إعادة بناء المناعة:بحلول اليوم 100، يظهر على معظم المرضى تحسن في تعداد الدم. ومع ذلك، تظل المناعة ضعيفة. يقوم الأطباء بجدولة زيارات أسبوعية أو نصف أسبوعية، ويستمر المرضى في تناول مثبطات المناعة والأدوية المضادة للفطريات/المضادة للفيروسات.
- من 3 إلى 6 أشهر بعد عملية الزرع: اكتساب القوة التدريجي:تبدأ مستويات الطاقة في التحسن. يعود معظم المرضى إلى روتين حياتهم الأساسي. يمكن للأطفال العودة إلى المدرسة، ويمكن للبالغين استئناف العمل غير المضني. تضمن الفحوصات المنتظمة الكشف المبكر عن مرض التهاب الجلد المضيف (GVHD) أو العدوى.
- من 6 إلى 12 شهرًا بعد عملية الزرع:يتعافى الجهاز المناعي بشكل ملحوظ بحلول نهاية السنة الأولى. أعيد تقديم التطعيمات، وتقلصت الأدوية طويلة الأمد. يعود معظم المرضى إلى حياتهم اليومية مع قيود بسيطة فقط.
- ما بعد عام واحد: المراقبة طويلة المدى:يستمر الأطباء في مراقبة المضاعفات المتأخرة مثل مرض التهاب الجلد المضيف (GVHD) المزمن أو الانتكاس. تعد المراجعات السنوية وتعديلات نمط الحياة وخزعات نخاع العظم الدورية ضرورية لضمان النجاح والاستقرار على المدى الطويل.
مقارنة تكاليف زراعة نخاع العظم – BMT حسب البلد
قارن تكاليف زراعة نخاع العظم – BMT عبر البلدان المختلفة لاتخاذ قرار مدروس بشأن علاجك الطبي.
| البلد | نطاق التكلفة (دولار أمريكي) | التوفير المحتمل | الإجراء |
|---|---|---|---|
الهندالحاليأفضل قيمة | $21,600 - $42,000 | — | احصل على عرض سعر |
ملاحظة: قد تختلف التكاليف بناءً على اختيار المستشفى ونوع الغرفة والخدمات الإضافية والمتطلبات الطبية الفردية. اتصل بنا للحصول على عرض سعر شخصي.
المستشفيات الرائدة لـ زراعة نخاع العظم – BMT في الهند

مستشفى بي إل كيه-ماكس سوبر التخصصي، نيودلهي
يعد مستشفى BLK-Max Super Specialty Hospital في نيودلهي أحد مؤسسات الرعاية الصحية الرائدة في الهند، حيث يقدم 650 سريرًا و22 غرفة عمليات متقدمة و13 مركز...
الاعتمادات


المرافق
مستشفى ماكس سمارت سوبر التخصصي، ساكيت، نيودلهي
مستشفى ماكس سمارت سوبر التخصصي، ساكيت، هو مستشفى للرعاية الثالثية يضم 250 سريرًا في جنوب دلهي. ويقدم رعاية طبية وجراحية متقدمة في أكثر من 22 تخصصًا، ب...
الاعتمادات

المرافق
مستشفى PSRI، دلهي
معهد بوشباواتي سينغانيا للأبحاث (مستشفى PSRI)، نيودلهي، هو مستشفى رائد متعدد التخصصات للرعاية الثالثية تم إنشاؤه في عام 1996 من قبل مجموعة JK. وتشتهر ...
الاعتمادات

المرافق
إجراءات مشابهة
المعرض
الأسئلة الشائعة
المراجع
عرض الكلالدكتور فيفيك فيج هو جراح زراعة الكبد الرائد مع أكثر من 15 عامًا من الخبرة في هذا المجال. بصفته رئيسًا لزراعة الكبد وعلوم الكبد في مستشفيات Fortis ، فقد كان له دور فعال في تطوير تقنيات زراعة الكبد من ... اقرأ المزيد
مؤلف
عرض الكلالدكتور ديبانشو سيواتش هو صيدلي سريري ذو خبرة وحاصل على درجة دكتوراه في الصيدلة. لديه أكثر من 4 سنوات من الخبرة وعمل مع آلاف المرضى. لقد ارتبط ببعض أفضل المستشفيات، مثل Artemis Gurgaon وكلية Teertha... اقرأ المزيد
تصفح حسب القسم
استكشف الإجراءات في أقسام مختلفة
الإجراءات ذات الصلة
إجراءات أخرى في هذا القسم
احصل على خطة علاج مجانية
يستخدم موقعنا ملفات تعريف الارتباط. سياسة الخصوصية.




