حول زراعة الخلايا الجذعية
ما هي عملية زرع الخلايا الجذعية؟
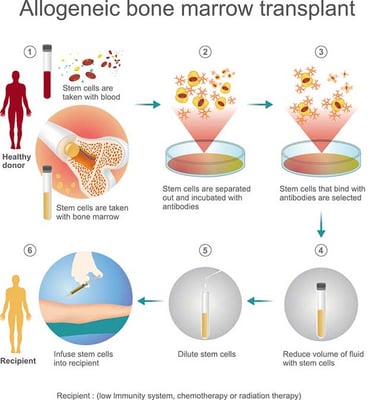
زرع الخلايا الجذعية هو إجراء يعيد نخاع العظم الصحي للمرضى الذين تضرر نخاعهم بسبب المرض أو العلاج الكيميائي أو بعض اضطرابات الدم. الهدف من هذا العلاج هو مساعدة الجسم على إنتاج خلايا الدم الطبيعية مرة أخرى عن طريق إدخال الخلايا الجذعية السليمة، وهي "الخلايا الأم" المسؤولة عن تكوين خلايا الدم الحمراء وخلايا الدم البيضاء والصفائح الدموية.
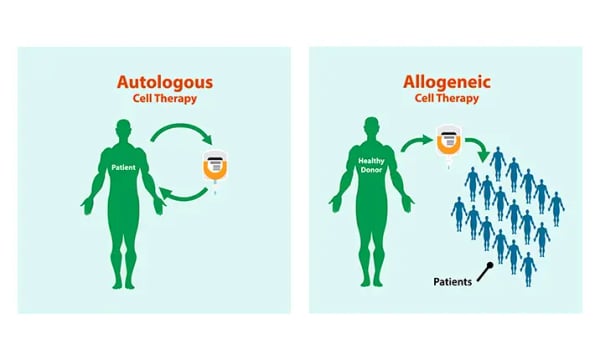
ويمكن الحصول على هذه الخلايا الجذعية من جسم المريض نفسه (المعروفة باسمزرع ذاتي) أو من جهة مانحة (يشار إليها باسمزرع خيفي). في بعض الحالات، يمكن استخدام تطابق جزئي من أحد أفراد العائلة، ويشار إليه بـ أزرع فرداني.
غالبًا ما يوصى بزراعة الخلايا الجذعية للأشخاص الذين يعانون من حالات مثل:
- سرطان الدم
- سرطان الغدد الليمفاوية
- ورم نقيي متعدد
- فقر دم لا تنسّجي
- الثلاسيميا
- بعض اضطرابات نقص المناعة
يتضمن الإجراء عدة مراحل، بدءًا من تقييمات ما قبل الزرع، تليها جرعة عالية من العلاج الكيميائي أو الإشعاعي (للقضاء على الخلايا المريضة)، ثم ضخ الخلايا الجذعية الفعلي، وأخيرًا فترة تعافي دقيقة بعد الزرع.
على الرغم من تعقيد عملية زرع الخلايا الجذعية، إلا أنها توفر أملًا جديدًا للمرضى الذين يعانون من حالات أخرى تهدد حياتهم.
ما هي الأنواع المختلفة لزراعة الخلايا الجذعية؟
يتم تصنيف عمليات زرع الخلايا الجذعية على أساس مصدر الخلايا الجذعية. ويعتمد اختيار النوع المناسب على المرض الذي يتم علاجه، وتوافر المتبرع، والحالة الصحية للمريض، وتوصية الطبيب.
زرع الخلايا الجذعية ذاتيًا (مشتق ذاتيًا)
في عملية زرع ذاتي، يتم استخدام الخلايا الجذعية الخاصة بالمريض للعلاج. يتم جمع هذه الخلايا من مجرى الدم أو نخاع العظامقبل ذ لكالمريض الذي يخضع للعلاج الكيميائي أو الإشعاعي بجرعة عالية. بمجرد تدمير الخلايا السرطانية أو المريضة، يتم حقن الخلايا الجذعية مرة أخرى في الجسم للمساعدة في تجديد النخاع السليم.
تستخدم هذه الطريقة بشكل رئيسي في:
- ورم نقيي متعدد
- ليمفوما هودجكين أو ليمفوما اللاهودجكين المنتكسة
- بعض الأورام الصلبة عند الأطفال
المزايا:
- لا يوجد خطر الإصابة بمرض الكسب غير المشروع مقابل المضيف (GVHD)، لأن الخلايا تأتي من المريض.
- انخفاض خطر الرفض المناعي.
- إقامة أقصر في المستشفى وتعافي أولي أسرع.
ومع ذلك، هناك خطر من أن بعض الخلايا الجذعية التي تم جمعها قد لا تزال تحمل آثار السرطان، ولهذا السبب فإن هذا النوع غير مناسب لأنواع معينة من سرطان الدم.
زراعة الخلايا الجذعية الخيفي (المشتقة من الجهات المانحة)
تستخدم عملية الزراعة الخيفي خلايا جذعية من شخص آخر — عادةً ما تكون مطابقة وراثيًاأخ أو أخت,نسبي، أومتبرع لا علاقة له. قبل عملية الزرع، يتم إجراء اختبار يسمىالكتابة HLAويتم ذلك لضمان التوافق بين المتبرع والمريض. تُستخدم هذه الطريقة عادةً لعلاج:
- سرطان الدم الحاد والمزمن
- فقر دم لا تنسّجي
- - أمراض الدم الوراثية مثل الثلاسيميا
- متلازمات خلل التنسج النقوي (MDS)
المزايا:
- قد تهاجم الخلايا الجذعية المتبرع بها أيضًا الخلايا السرطانية المتبقية — وهو تأثير مفيد يُعرف باسمالكسب غير المشروع مقابل سرطان الدمتأثير.
- تخلق الخلايا الجذعية السليمة المتبرع بها نظامًا مناعيًا جديدًا في جسم المريض.
المخاطر:
- إمكانيةGVHDحيث تهاجم الخلايا المناعية للمتبرع جسم المتلقي.
- يتطلب مراقبة أكثر دقة، خاصة في أول 100 يوم.
تعتبر عملية زرع الأعضاء الخيفي أكثر تعقيدًا وأكثر تكلفة من عملية زرع الأعضاء الذاتية ولكنها يمكن أن تكون علاجية في العديد من الحالات عالية الخطورة.
زراعة الخلايا الجذعية المتطابقة (متبرع نصف متطابق)
زرع الخلايا الجذعية المتماثلة الفرداني هو شكل من أشكال زرع الخلايا الخيفي حيث يكون المتبرع أتطابق جيني بنسبة 50%. يعد هذا الخيار مثاليًا للمرضى الذين لا يستطيعون العثور على متبرع متطابق تمامًا. غالبًا ما يتم استخدام أفراد الأسرة (مثل الوالدين أو الأطفال أو الأشقاء) كمتبرعين.
جعلت التطورات الحديثة في العلاج المثبط للمناعة هذا النوع من عمليات زرع الأعضاء أكثر أمانًا ونجاحًا، حتى في البيئات المحدودة الموارد. تستخدم عادة ل:
- سرطان الدم
- سرطان الغدد الليمفاوية
- فقر دم لا تنسّجي
- الثلاسيميا في حالة عدم توفر شقيق متطابق
الايجابيات:
- يمكن لكل مريض تقريبًا العثور على متبرع غير متطابق في الأسرة.
- يؤدي التوفر السريع للمانحين إلى تسريع عملية الزرع.
سلبيات:
- ارتفاع خطر حدوث مضاعفات مناعية مقارنة بعمليات زرع الأخوة المتطابقة.
- يتطلب رعاية الخبراء والمراقبة الدقيقة.
زراعة دم الحبل السري
تستخدم زراعة الخلايا الجذعية للحبل السري الخلايا الجذعية التي يتم جمعها من دم الحبل السري عند الولادة. يتم حفظ هذه الخلايا في بنوك دم الحبل السري ويمكن استخدامها في عمليات زرع الأعضاء، وخاصة عند الأطفال. على الرغم من أن هذه الخلايا أكثر قدرة على التكيف مع عدم تطابق HLA، إلا أنها أقل عددا، مما يحد من استخدامها عند البالغين.
من يحتاج إلى زراعة الخلايا الجذعية؟
غالبًا ما تكون عملية زرع الخلايا الجذعية أالعلاج المنقذ للحياةللأشخاص الذين لم يعد نخاعهم العظمي يعمل بشكل صحيح. يمكن أن يكون بسببسرطان، أاضطراب وراثي، أو أفشل شديد في الجهاز المناعي. في مثل هذه الحالات، يساعد استبدال النخاع المعيب أو المدمر بالخلايا الجذعية السليمة الجسم على البدء في إنتاج خلايا الدم الطبيعية مرة أخرى.
الحالات الأساسية التي يوصى فيها عادة بزراعة الخلايا الجذعية هي:
سرطانات الدم
يحتاج العديد من المرضى الذين تم تشخيص إصابتهم بسرطان الدم إلى إجراء عملية زرع كجزء من خطة العلاج طويلة المدى. وتشمل هذه:
- سرطان الدم: وخاصة سرطان الدم الليمفاوي الحاد (ALL) وسرطان الدم النخاعي الحاد (AML). تساعد عمليات زرع الأعضاء في القضاء على الخلايا السرطانية وإعادة بناء النخاع السليم.
- سرطان الغدد الليمفاوية: كل من سرطان الغدد الليمفاوية هودجكين وغير هودجكين، وخاصة في الأشكال الانتكاسية أو العدوانية.
- ورم نقيي متعدد: غالبًا ما يتم استخدام زرع الخلايا الجذعية الذاتي بعد العلاج الكيميائي الأولي لإطالة فترة الهدوء.
اضطرابات فشل نخاع العظم
عندما يفشل النخاع في إنتاج ما يكفي من خلايا الدم السليمة، تصبح عملية الزرع ضرورية:
- فقر دم لا تنسّجي: مرض يتوقف فيه الجسم عن إنتاج ما يكفي من خلايا الدم الجديدة.
- متلازمة خلل التنسج النقوي (MDS): مجموعة من الاضطرابات التي تكون فيها خلايا الدم ضعيفة التكوين أو مختلة وظيفياً.
- بيلة الهيموجلوبين الليلية الانتيابية (PNH): اضطراب نادر يؤدي إلى تدمير خلايا الدم الحمراء ويزيد من خطر الإصابة بالجلطات.
اضطرابات الدم الموروثة
يمكن للأطفال والشباب الذين يعانون من حالات وراثية معينة تحقيق العلاج من خلال زراعة الخلايا الجذعية:
- الثلاسيميا الكبرى: خاصة في المرضى الصغار الذين لديهم متبرع متطابق، يمكن لزراعة الخلايا الجذعية أن تلغي الحاجة إلى عمليات نقل الدم مدى الحياة.
- داء الكريات المنجلية: في الحالات الشديدة أو المتكررة، قد يتم إجراء عملية زرع الأعضاء عند فشل العلاجات القياسية.
- فقر الدم فانكوني: حالة وراثية نادرة تؤثر على نخاع العظام وتؤدي إلى فقر الدم اللاتنسجي أو السرطان.
متلازمات نقص المناعة والسرطانات الانتكاسية أو المقاومة
يولد بعض الأشخاص بجهاز مناعي ضعيف، مما يجعلهم عرضة للإصابة بالعدوى المتكررة. يمكن لزراعة الخلايا الجذعية إعادة بناء مناعتهم. تشمل الأمثلة ما يلي:
- نقص المناعة المشترك الشديد (SCID)
- متلازمة ويسكوت ألدريش
- مرض الورم الحبيبي المزمن
إذا فشل العلاج الكيميائي أو الإشعاعي القياسي، أو عاد المرض بعد هدأته، فقد ينصح الأطباء بزراعة الخلايا الجذعية كخيار أخير ولكنه قوي.
ما هي إجراءات زراعة الخلايا الجذعية؟
إن زرع الخلايا الجذعية هو علاج مخطط له بعناية ومتعدد المراحل ويتم إجراؤه على مدار عدة أسابيع. تتضمن العملية تحضير المريض، وجمع الخلايا الجذعية وحقنها، ومن ثم إدارة استجابة الجسم خلال فترة التعافي. تعتبر كل خطوة حاسمة لضمان تثبيت الخلايا الجذعية المزروعة والبدء في إنتاج خلايا دم صحية.
تقييم ما قبل الزرع
قبل عملية الزرع، يتم إجراء تقييم صحي كامل للتأكد من أن المريض لائق بما يكفي للخضوع لهذا الإجراء. ويشمل:
- اختبارات الدم
- فحوصات التصوير (مثل الأشعة السينية للصدر أو الأشعة المقطعية)
- اختبارات وظائف القلب والرئة
- خزعة نخاع العظم (في بعض الحالات)
- كتابة HLA لمطابقة المتبرعين (في عمليات زرع الأعضاء الخيفي أو الفرداني)
يقوم الأطباء أيضًا بفحص العدوى، وتقييم وظائف الأعضاء، وتحديد عوامل الخطر الأخرى التي قد تؤثر على نتائج عملية زرع الأعضاء.
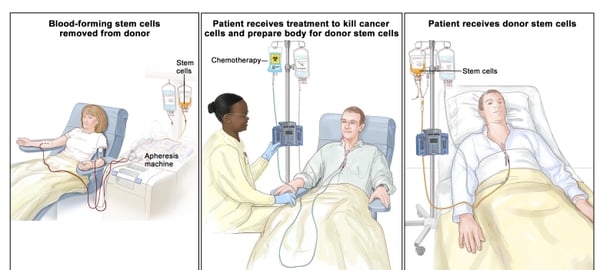
العلاج التكييفي
وبمجرد الانتهاء من التقييم، يتلقى المريضعلاج تكييف، والتي عادة ما تنطوي علىجرعة عالية من العلاج الكيميائي,علاج إشعاعي، أو مزيج من الاثنين معا. وهذه المرحلة ضرورية لأنها:
- تدمير الخلايا السرطانية أو المريضة في نخاع العظام
- يقمع جهاز المناعة ويساعد على تقليل خطر رفض الزرع
- يفسح المجال لنمو الخلايا الجذعية الجديدة
يمكن أن يستمر التكييف من بضعة أيام إلى أكثر من أسبوع، اعتمادًا على مرض المريض ونوع الزراعة.
جمع الخلايا الجذعية
يتم جمع الخلايا الجذعية قبل عملية الزرع. يمكن القيام بذلك بطرق مختلفة:
- من دم المريض(لزراعة الأعضاء الذاتية)
- من دم المتبرع أو نخاع العظم(لعمليات زرع خيفي)
- من دم الحبل السري، إذا تم تخزينها ومطابقتها مسبقًا
عادة ما تكون عملية الجمع غير مؤلمة ويتم إجراؤها في ظل ظروف خاضعة للرقابة.
ضخ الخلايا الجذعية
بعد التكييف، يتم إذابة الخلايا الجذعية المجمعة (في حالة تجميدها) وحقنها في مجرى دم المريض، تمامًا مثل عملية نقل الدم. هذا الجزء من عملية الزرع واضح ومباشر وعادة ما يستغرق بضع ساعات.
بمجرد غرسها، تنتقل الخلايا الجذعية إلى نخاع العظم وتبدأ عمليةنقش,حيث يبدأون في إنتاج خلايا دم جديدة وصحية.
مراقبة الاسترداد والنقش
الأيام التالية للتسريب هي الأكثر أهمية. تتم مراقبة المريض عن كثب من أجل:
- الالتهابات (نظرًا لأن المناعة منخفضة جدًا)
- وظيفة الجهاز
- مرض الكسب غير المشروع مقابل المضيف (في عمليات زرع الأعضاء المعتمدة على الجهات المانحة)
- احتياجات النزيف أو نقل الدم
عادة ما يبدأ التطعيم حولهامن 10 إلى 20 يومًابعد التسريب. خلال هذا الوقت، قد تكون الرعاية الداعمة، بما في ذلك المضادات الحيوية وتخفيف الألم والدعم الغذائي ومنتجات الدم، ضرورية.
احصل على خطة علاج مجانية
حول زراعة الخلايا الجذعية في الهند
ما هي تكلفة زراعة الخلايا الجذعية في الهند؟
تتراوح تكلفة زراعة الخلايا الجذعية في الهند عادة بين15,00000 و 3500000 روبية هندية(تقريبًا18000 دولار إلى 42000 دولار)، اعتمادًا على عدة عوامل، بما في ذلك نوع الزراعة والمستشفى والحالة السريرية للمريض. تغطي التكلفة عادة دورة العلاج الكاملة، بدءًا من التقييم وحتى رعاية ما بعد الزرع.
تتضمن الحزمة القياسية لزراعة الخلايا الجذعية في المستشفيات الهندية ما يلي:
- تقييمات ما قبل الزرع مثل كتابة HLA، والتصوير، واختبارات الدم، وفحص العدوى.
- دخول المستشفى ورعاية المرضى الداخليين في غرف عزل متخصصة مزودة بمرشحات HEPA.
- جرعة عالية من العلاج الكيميائي أو العلاج الإشعاعي للتكييف.
- جمع الخلايا الجذعية ومعالجتها وتخزينها (للإجراءات الذاتية أو المعتمدة على الجهات المانحة).
- إجراءات الزرع بما في ذلك ضخ الخلايا الجذعية والرعاية المتعلقة بالتسريب.
- مراقبة ما بعد الزراعة مثل مكافحة العدوى ونقل الدم والأدوية الداعمة.
- رعاية المتابعة الأولية لمدة تتراوح بين 30 إلى 60 يومًا تقريبًا بعد الخروج (تختلف حسب المركز).
في بعض الحالات، قد تنشأ نفقات إضافية لتحديد المتبرع (لعمليات زرع الأعضاء غير ذات الصلة)، أو علاج المضاعفات مثل مرض الكسب غير المشروع مقابل المضيف (GVHD)، أو الإقامة الطويلة في وحدة العناية المركزة. قد يحتاج المرضى الدوليون أيضًا إلى حساب تكاليف السفر والتأشيرة والطعام والإقامة بشكل منفصل.
تفصيل تفصيلي لتكلفة زراعة الخلايا الجذعية في الهند
التكلفة الإجمالية لزراعة الخلايا الجذعية في الهند والتي تتراوح بين18000 دولار و 42000 دولار، يمكن فهمها بشكل أفضل عند تقسيمها إلى مكونات فردية. تتضمن كل مرحلة من رحلة الزراعة نفقات طبية ولوجستية محددة.
- المرحلة الأولية تشملتقييمات ما قبل الزرع، والتي تكلف عادةً ما بين1,00,000 روبية هندية و 2,00,000 روبية هندية. تتضمن هذه التقييمات اختبارات الدم، والتصوير، وتقييمات القلب والرئة، ومطابقة المتبرع (كتابة HLA)، وهي ضرورية قبل الشروع في عملية الزرع.
- الالبقاء في المستشفىيمثل جزءا كبيرا من التكلفة. بالنسبة لمعظم المرضى، يمكن أن تكون تكلفة رعاية المرضى الداخليين في وحدة عزل عالية الكفاءة تتراوح بين4,00,000 و 7,000,000 روبية هنديةوذلك حسب مدة القبول التي تتراوح عادة من أسبوعين إلى أربعة أسابيع. تعتبر غرف العزل المجهزة بمرشحات HEPA ضرورية لتقليل خطر الإصابة بالعدوى أثناء فترات كبت المناعة.
- الجمع الخلايا الجذعية ومعالجتهاتختلف الرسوم اعتمادًا على ما إذا كانت عملية الزرع ذاتية أو خيفية. بالنسبة لعمليات الزرع الذاتي، تتراوح التكلفة من2,00,000 إلى 4,00000 روبية هندية، في حين أن عمليات زرع الأعضاء الخيفي يمكن أن تكلف ما بين 300000 إلى 600000 روبية هندية، خاصة إذا كانت الخلايا الجذعية المانحة بحاجة إلى التعبئة وتخزينها.
- العلاج الكيميائي أو العلاج التكييفي، والذي يتم إعطاؤه قبل عملية الزرع لتدمير الخلايا السرطانية أو التالفةمن 1,50,000 إلى 3,00000 روبية هنديةإلى إجمالي الفاتورة. قد تتطلب بعض الحالات جلسات إشعاعية إضافية، والتي يتم دفع تكاليفها بشكل منفصل.
- العملية الزرع الفعلية، والتي تشمل ضخ الخلايا الجذعية، والأدوية، وعمليات نقل الدم، والمراقبة الدقيقة، تتراوح عادة بين3,00000 و 5,00000 روبية هندية.
- رعاية ما بعد الزرع، بما في ذلك مكافحة العدوى، والأدوية المثبطة للمناعة، والحقن الداعمة، ومراقبة الدم الروتينية خلال أول 30 إلى 60 يومًا، يمكن أن تكلف مبلغًا آخر2,00,000 إلى 4,00000 روبية هندية. قد تشمل هذه المرحلة أيضًا علاج المضاعفات، مثل مرض الكسب غير المشروع مقابل المضيف (GVHD)، والذي يمكن أن يزيد التكلفة إذا كانت هناك حاجة إلى دخول إضافي إلى المستشفى.
مكون التكلفة | التكلفة المقدرة (روبية هندية) | التكلفة المقدرة (بالدولار الأمريكي) |
| تقييم ما قبل الزرع | 1,00,000 روبية هندية – 2,00,000 روبية هندية | 1,200 دولار – 2,400 دولار |
| الإقامة في المستشفى (العزل والعناية المركزة) | 4,00,000 روبية هندية – 7,00,000 روبية هندية | 4,800 دولار - 8,400 دولار |
| جمع الخلايا الجذعية ومعالجتها | 2,00,000 روبية هندية – 6,00,000 روبية هندية | 2,400 دولار - 7,200 دولار |
| العلاج الكيميائي / العلاج التكييفي | 1,50,000 روبية هندية – 3,00,000 روبية هندية | 1,800 دولار - 3,600 دولار |
| إجراءات الزرع والتسريب | 3,00,000 روبية هندية – 5,00,000 روبية هندية | 3,600 دولار - 6,000 دولار |
| أدوية ما بعد الزرع والمراقبة | 2,00,000 روبية هندية – 4,00,000 روبية هندية | 2,400 دولار - 4,800 دولار |
| إجمالي التكلفة المقدرة | 15,00,000 روبية هندية – 35,00,000 روبية هندية | 18,000 دولار - 42,000 دولار |
ملحوظة:قد تختلف الأسعار بناءً على نوع عملية الزرع (ذاتية مقابل خيفية)، والمضاعفات، ومدة الإقامة، والمستشفى المختار.
مقارنة التكلفة: زراعة الخلايا الجذعية في الهند مقابل الدول الأخرى
أحد أكبر الأسباب التي تجعل المرضى الأجانب من أكثر من 120 دولة يختارون الهند لإجراء زراعة الخلايا الجذعية هوميزة كبيرة من حيث التكلفة. في حين أن المستشفيات في الهند تقدم رعاية معتمدة دوليًا باستخدام أحدث التقنيات الطبية، إلا أن التكلفة الإجمالية تظل جزءًا صغيرًا مما قد تكلفه في العديد من الدول الغربية.
دولة | متوسط التكلفة (بالدولار الأمريكي) | الادراج |
| الهند | 18,000 دولار - 42,000 دولار | باقة زراعة كاملة تشمل العلاج في المستشفى والعلاج الكيميائي وزراعة الأعضاء والمتابعة |
| الولايات المتحدة | 120,000 دولار - 250,000 دولار | عادة ما يتم استبعاد الإقامة بعد العملية والرعاية طويلة الأمد |
| المملكة المتحدة | 100,000 دولار – 200,000 دولار | قد تغطي خدمة الصحة الوطنية (NHS) المقيمين في المملكة المتحدة؛ المستشفيات الخاصة مكلفة |
| كندا | 110.000 دولار - 210.000 دولار | النظام العام يغطي السكان المحليين. التكاليف الخاصة للأجانب مرتفعة |
| سنغافورة | 60,000 دولار - 120,000 دولار | رعاية ممتازة، ولكنها مكلفة بشكل عام |
| الإمارات العربية المتحدة/الشرق الأوسط | 80,000 دولار - 150,000 دولار | خدمات عالية الجودة، ولكن بسعر ممتاز |
| تايلاند | 30,000 دولار – 50,000 دولار | أسعار تنافسية، على الرغم من أنها لا تزال أكثر من الهند |
على الرغم من انخفاض الأسعار،جودة الرعاية في الهند لا تزال على قدم المساواةبمعايير عالمية - مما يجعلها وجهة مثالية للمرضى الذين يحتاجون إلى رعاية زراعة الخلايا الجذعية في الوقت المناسب وبأسعار معقولة وفعالة.
ما هي العوامل التي تؤثر على تكلفة زراعة الخلايا الجذعية في الهند؟
يمكن أن تختلف تكلفة زراعة الخلايا الجذعية في الهند بشكل كبير بين المرضى. في حين أن النطاق المتوسط يقع بين 15,00,000 و35,00,000 روبية هندية، فإن هناك العديد من العوامل الرئيسية التي تؤثر على موقع المريض ضمن هذا النطاق.
- نوع الزرع:ينشأ الاختلاف الأكثر أهمية في التكلفة من نوع زراعة الخلايا الجذعية التي يتم إجراؤها. تعتبر عملية الزرع الذاتي أقل تكلفة من عملية الزرع الخيفي. تزيد عمليات زرع المتبرعين المتطابقة وغير ذات الصلة من التكاليف بسبب الاختبارات الإضافية، وشراء الخلايا الجذعية، والرعاية المثبطة للمناعة.
- توافر الجهات المانحة والمطابقة:إذا كان المتبرع الشقيق المتطابق متاحًا، فستكون العملية أكثر وضوحًا وأكثر فعالية من حيث التكلفة. ومع ذلك، عندما يجب الحصول على متبرع غير ذي صلة أو وحدة دم الحبل السري من السجل، ترتفع التكلفة.
- اختيار المستشفى والمدينة:قد تتقاضى المراكز متعددة التخصصات الشهيرة في المناطق الحضرية مثل دلهي أو مومباي أو بنغالور رسومًا أكبر نظرًا لبنيتها التحتية المتميزة وأنظمة مكافحة العدوى المتقدمة.
- مدة الإقامة في المستشفى:في حالة ظهور مضاعفات (مثل الالتهابات أو تأخر الزرع)، يمكن تمديد الإقامة في المستشفى، وبالتالي زيادة الفاتورة الإجمالية.
- مضاعفات ما بعد الزرع:قد يعاني بعض المرضى من مرض الكسب غير المشروع مقابل المضيف (GVHD)، أو التهابات خطيرة، أو خلل وظيفي في الأعضاء، خاصة بعد عمليات زرع الأعضاء الخيفي. وتتطلب إدارة هذه المضاعفات أدوية إضافية، أو رعاية داعمة، أو حتى إعادة دخول المستشفى، وكل ذلك يزيد من إجمالي الإنفاق.
- الأدوية والعلاج الداعم:يمكن أن تتراكم تكاليف عوامل النمو ومضادات الفطريات ومضادات الفيروسات ومثبطات المناعة خلال الأشهر القليلة الأولى من العلاج.
- احتياجات المتابعة والاسترداد:بعد الخروج من المستشفى، قد يحتاج المريض إلى اختبارات متابعة متكررة، أو عمليات نقل دم، أو خدمات إعادة تأهيل غذائية وجسدية موسعة.
لماذا تختار الهند لزراعة الخلايا الجذعية؟
أصبحت الهند واحدة من الوجهات الرائدة في العالم لزراعة الخلايا الجذعية بسبب مزيج نادر من العلاج ذو المستوى العالمي والأطباء ذوي الخبرة والأسعار المعقولة. بالنسبة للمرضى الذين يعانون من اضطرابات الدم المعقدة والحالات التي تهدد حياتهم، لا تقدم الهند التميز السريري فحسب، بل تقدم أيضًا رعاية شخصية ورحيمة بجزء صغير من التكلفة العالمية.
- المستشفيات المعتمدة دوليا:تقدم الهند مستشفيات من الدرجة الأولى حاصلة على اعتماد JCI وNABH. وقد تم تجهيز هذه المراكز بوحدات زرع مفلترة بتقنية HEPA ومختبرات متطورة تلتزم بالمعايير العالمية.
- خبراء زراعة الأعضاء:تفتخر الهند بأطباء ذوي خبرة عالية تمكنوا بنجاح من التعامل مع مئات من عمليات زرع الأعضاء. وقد تلقى العديد منهم التدريب في أوروبا أو الولايات المتحدة، مما يضمن الوصول إلى الرعاية ذات المستوى العالمي.
- علاج فعال من حيث التكلفة:تكلفة زراعة الخلايا الجذعية في الهند ليست سوى جزء بسيط مما تكلفه في الغرب، بدءًا من 15 ألف روبية هندية. ومع ذلك، تظل جودة الرعاية دون هوادة.
- معدلات نجاح عالية:تسجل المستشفيات الهندية معدلات نجاح قوية، حيث تزيد عن 80% لعمليات زرع الأعضاء الذاتية وما يصل إلى 75% لعمليات زرع الأعضاء من متبرعين متطابقين. وتتوافق هذه النتائج مع المعايير العالمية.
- علاج سريع بدون قوائم انتظار:على عكس الدول الغربية، حيث يمكن أن يستغرق انتظار عملية الزرع شهورًا، يمكن للمستشفيات الهندية أن تبدأ العلاج بسرعة بعد التقييم وتأكيد المتبرع.
- دعم مخصص للمرضى الدوليين:بدءًا من خطابات التأشيرة والاستقبال من المطار وحتى المترجمين وحجز الفنادق، تقدم المستشفيات الهندية الدعم اللوجستي الكامل للمرضى المسافرين من الخارج.
- مرونة المانحين:تتمتع الهند بسجل حافل في إجراء عمليات زرع متبرعين متماثلين وغير مرتبطين. إنه يفيد المرضى الذين ليس لديهم متبرع شقيق متطابق تمامًا.
ما هي الخدمات المتاحة للمرضى الدوليين الذين يخضعون لعملية زراعة الخلايا الجذعية في الهند؟
تعد الهند مركزًا عالميًا للسياحة الطبية، وتضمن أفضل المستشفيات حصول المرضى الدوليين ليس فقط على رعاية طبية ممتازة ولكن أيضًا على الدعم اللوجستي والعاطفي الشامل طوال رحلة العلاج.
- المساعدة في الحصول على التأشيرة الطبية:تقدم المستشفيات خطابات دعوة رسمية لمساعدة المرضى والمتبرعين في الحصول على تأشيرة طبية سريعة المسار من السفارات الهندية. يقوم العديد منهم أيضًا بإرشاد العائلات خلال عملية طلب التأشيرة.
- الاستقبال في المطار والتحويلات:عند الوصول، يتم تقديم خدمات الاستقبال في المطار للمرضى مع ممثل المستشفى لضمان النقل الآمن والمباشر إلى المنشأة الطبية أو الفندق.
- المنسق المخصص للمرضى الدوليين:يتم تعيين منسق متعدد اللغات لإدارة المواعيد ودخول المستشفى وتخطيط الخروج والتواصل مع الأطباء طوال فترة العلاج.
- خيارات السكن بأسعار معقولة:تحتوي المستشفيات إما على غرف ضيوف داخلية أو علاقات مع الفنادق والشقق الفندقية القريبة للإقامات طويلة الأمد. فهي مريحة وصحية وصديقة للميزانية لعائلات المرضى.
- خدمات الترجمة الفورية:بالنسبة لغير الناطقين باللغة الإنجليزية، يتوفر دعم الترجمة الفورية باللغات العربية والفرنسية والسواحيلية والبنغالية وغيرها من اللغات الرئيسية، مما يسهل التواصل السهل مع الأطباء والموظفين.
- دعم المانحين والأسرة:في عمليات زرع الأعضاء الخيفي، غالبًا ما يرافق المتبرعون المريض. تساعد المستشفيات في ترتيب تقييمات المانحين وأماكن الإقامة والوثائق لكلا الطرفين.
- الاعتبارات الغذائية والثقافية:غالبًا ما توفر المستشفيات خيارات طعام مخصصة تأخذ في الاعتبار الاحتياجات الثقافية والغذائية، بما في ذلك المأكولات الحلال والنباتية والأفريقية عند الطلب.
- تنسيق متابعة ما بعد العلاج:بمجرد عودة المريض إلى المنزل، تحافظ المستشفيات على التواصل المستمر عبر البريد الإلكتروني واستشارات الفيديو ودعم WhatsApp لتتبع عملية التعافي وإدارة الأدوية.
تم تصميم هذه الخدمات لجعل العملية سلسة وخالية من التوتر، مما يسمح للمرضى بالتركيز بشكل كامل على شفاءهم بينما تتولى المستشفى الباقي.
ما هو معدل النجاح والجدول الزمني للتعافي من زراعة الخلايا الجذعية في الهند؟
تعد زراعة الخلايا الجذعية علاجًا معقدًا وعالي المخاطر، ولكن مع وجود الفريق الطبي المناسب والرعاية الداعمة، فإنه يوفر نتائج ممتازة على المدى الطويل. في الهند، يمكن مقارنة معدل نجاح عمليات زرع الخلايا الجذعية بمعدلات أفضل المراكز الدولية، في حين تتم إدارة رحلة التعافي بعناية من خلال بروتوكولات منظمة.
معدل نجاح زراعة الخلايا الجذعية في الهند
يعتمد نجاح عملية زرع الخلايا الجذعية على عوامل متعددة، بما في ذلك عمر المريض ونوع المرض وتطابق المتبرع وتوقيت عملية الزرع. ومع ذلك، فقد قامت الهند ببناء سجل حافل من معدلات النجاح العالية عبر أنواع زراعة الأعضاء المختلفة.
- زراعة الخلايا الجذعية الذاتية:في حالات مثل المايلوما المتعددة أو سرطان الغدد الليمفاوية الانتكاس، حيث يتم استخدام الخلايا الجذعية للمريض، حسبما ذكرت الهندمعدلات نجاح 80-90%. وبما أنه لا يوجد خطر الرفض، فإن هذه الإجراءات أكثر أمانًا بشكل عام ولها أوقات تعافي أسرع.
- زراعة الخلايا الجذعية الخيفي:بالنسبة للمرضى الذين يتلقون الخلايا الجذعية من متبرع - وخاصة أولئك الذين يعانون من سرطان الدم أو الثلاسيميا أو فقر الدم اللاتنسجي - تتراوح معدلات النجاح من 60% إلى 75%، بشرط وجود متبرع مناسب وإجراء عملية زرع في الوقت المناسب.
- عمليات زرع الأعضاء المتطابقة (المتبرعون نصف المتطابقون):مع التحسينات في العلاج المثبط للمناعة وإدارة GVHD، حققت الهند ذلكمعدلات البقاء على قيد الحياة 50-70%حتى في عمليات زرع الأعضاء الفردانية عالية الخطورة.
- الثلاسيميا والاضطرابات المناعية لدى الأطفال:غالبًا ما يرى الأطفال الذين لديهم متبرعين من الأشقاء المتطابقيننسب نجاح فوق 90%وخاصة عندما يتم زرعها في وقت مبكر من مسار المرض.
يتم قياس النجاح عادةً من خلال التطعيم (قبول الخلايا الجذعية الجديدة)، وغياب مرض الكسب غير المشروع مقابل المضيف (GVHD)، والبقاء على قيد الحياة خاليًا من الأمراض على المدى الطويل. تلتزم المستشفيات الهندية بالبروتوكولات العالمية لأهلية زراعة الأعضاء، ومكافحة العدوى، وإدارة المضاعفات، مما يؤدي إلى نتائج إيجابية باستمرار.
الجدول الزمني للتعافي بعد زراعة الخلايا الجذعية في الهند
يكون التعافي بعد زراعة الخلايا الجذعية تدريجيًا ويتم الإشراف عليه عن كثب. على الرغم من أن الإقامة في المستشفى تستغرق بضعة أسابيع فقط، إلا أن التعافي الكامل قد يستغرق عدة أشهر.
- الإقامة في المستشفى (2-4 أسابيع):يبقى المرضى في المستشفى خلال مرحلتي الزرع والتطعيم. خلال هذا الوقت، يتم الاحتفاظ بهم في عزلة وقائية لتقليل خطر الإصابة بالعدوى. يتم إجراء اختبارات الدم اليومية لتتبع تعافي خلايا الدم البيضاء وكرات الدم الحمراء والصفائح الدموية.
- فترة التطعيم (من 10 إلى 20 يومًا بعد التسريب):هذه هي الفترة التي تبدأ فيها الخلايا الجذعية المزروعة في إنتاج خلايا دم جديدة. تشمل علامات التطعيم ارتفاع عدد الخلايا البيضاء وتحسين المناعة. قد تحدث حمى أو طفح جلدي أو أعراض معدية معوية ويتم علاجها على الفور.
- التعافي الأولي في المنزل (من شهر إلى ثلاثة أشهر):بعد الخروج من المستشفى، يستمر المرضى في التعافي في المنزل أو في الشقق الفندقية القريبة من المستشفى. يجب عليهم اتباع ممارسات النظافة الصارمة، وتجنب الحشود، وحضور المتابعات المتكررة. خلال هذه المرحلة، قد يحتاجون إلى أدوية داعمة، مثل مضادات الفيروسات ومضادات الفطريات ومقويات المناعة.
- إعادة بناء الجهاز المناعي (من 3 إلى 12 شهرًا):قد يستغرق الأمر ما يصل إلى عام واحد حتى يتعافى الجهاز المناعي بشكل كامل، خاصة في عمليات زرع الأعضاء الخيفي أو الفردانية. تتم إعادة تطعيم المرضى تدريجيًا خلال هذا الوقت ويتم مراقبتهم عن كثب تحسبًا للمضاعفات المتأخرة.
- العودة إلى الحياة الطبيعية (6 إلى 12 شهرًا):يستأنف معظم المرضى العمل أو المدرسة أو الأنشطة اليومية في غضون 6 إلى 12 شهرًا، اعتمادًا على حالتهم العامة. تتحسن القوة البدنية والصحة العقلية ونوعية الحياة بشكل مطرد خلال هذا الوقت مع التغذية الجيدة والراحة وإعادة التأهيل.
مقارنة تكاليف زراعة الخلايا الجذعية حسب البلد
قارن تكاليف زراعة الخلايا الجذعية عبر البلدان المختلفة لاتخاذ قرار مدروس بشأن علاجك الطبي.
| البلد | نطاق التكلفة (دولار أمريكي) | التوفير المحتمل | الإجراء |
|---|---|---|---|
الهندالحاليأفضل قيمة | $18,000 - $42,000 | — | احصل على عرض سعر |
ملاحظة: قد تختلف التكاليف بناءً على اختيار المستشفى ونوع الغرفة والخدمات الإضافية والمتطلبات الطبية الفردية. اتصل بنا للحصول على عرض سعر شخصي.
المستشفيات الرائدة لـ زراعة الخلايا الجذعية في الهند

مستشفى بي إل كيه-ماكس سوبر التخصصي، نيودلهي
يعد مستشفى BLK-Max Super Specialty Hospital في نيودلهي أحد مؤسسات الرعاية الصحية الرائدة في الهند، حيث يقدم 650 سريرًا و22 غرفة عمليات متقدمة و13 مركز...
الاعتمادات


المرافق
مستشفى ماكس سمارت سوبر التخصصي، ساكيت، نيودلهي
مستشفى ماكس سمارت سوبر التخصصي، ساكيت، هو مستشفى للرعاية الثالثية يضم 250 سريرًا في جنوب دلهي. ويقدم رعاية طبية وجراحية متقدمة في أكثر من 22 تخصصًا، ب...
الاعتمادات

المرافق
مستشفى PSRI، دلهي
معهد بوشباواتي سينغانيا للأبحاث (مستشفى PSRI)، نيودلهي، هو مستشفى رائد متعدد التخصصات للرعاية الثالثية تم إنشاؤه في عام 1996 من قبل مجموعة JK. وتشتهر ...
الاعتمادات

المرافق
إجراءات مشابهة
المعرض
الأسئلة الشائعة
المراجع
عرض الكلالدكتور فيفيك فيج هو جراح زراعة الكبد الرائد مع أكثر من 15 عامًا من الخبرة في هذا المجال. بصفته رئيسًا لزراعة الكبد وعلوم الكبد في مستشفيات Fortis ، فقد كان له دور فعال في تطوير تقنيات زراعة الكبد من ... اقرأ المزيد
مؤلف
عرض الكلالدكتور ديبانشو سيواتش هو صيدلي سريري ذو خبرة وحاصل على درجة دكتوراه في الصيدلة. لديه أكثر من 4 سنوات من الخبرة وعمل مع آلاف المرضى. لقد ارتبط ببعض أفضل المستشفيات، مثل Artemis Gurgaon وكلية Teertha... اقرأ المزيد
تصفح حسب القسم
استكشف الإجراءات في أقسام مختلفة
الإجراءات ذات الصلة
إجراءات أخرى في هذا القسم
احصل على خطة علاج مجانية
يستخدم موقعنا ملفات تعريف الارتباط. سياسة الخصوصية.




