حول جهاز مساعدة البطين الأيسر – LVAD
ما هو جهاز مساعدة البطين الأيسر (LVAD)؟
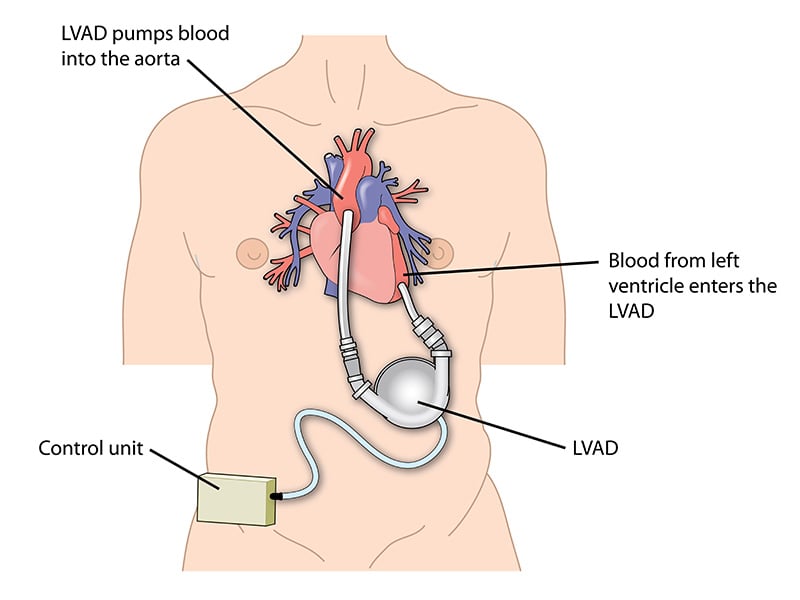
جهاز مساعدة البطين الأيسر، والمختصر بـ LVAD، عبارة عن مضخة ميكانيكية تساعد البطين الأيسر (غرفة الضخ الرئيسية في القلب) على توزيع الدم في جميع أنحاء الجسم. يقوم الأطباء بزرع الجهاز داخل الصدر أثناء جراحة القلب المفتوح. وبمجرد تركيبه، يتولى جهاز LVAD وظيفة ضخ القلب، مما يضمن استمرار تدفق الدم الغني بالأكسجين إلى الأعضاء الحيوية في جميع أنحاء الجسم.
تعتبر أجهزة LVAD مفيدة للمرضى الذين يعانون من قصور القلب المتقدم، خاصة عندما لا توفر الأدوية الراحة. على عكس القلب الاصطناعي الكامل، الذي يحل محل القلب بأكمله، يعمل جهاز مساندة البطين الأيسر جنبًا إلى جنب مع قلب المريض الموجود، ويدعم وظيفته الضعيفة.
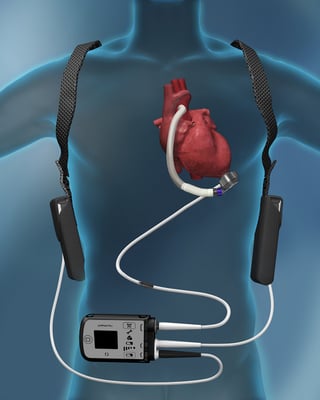
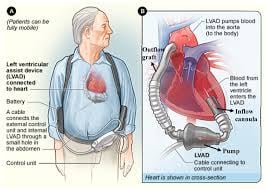
يتكون الجهاز من عدة مكونات رئيسية:
- أمضخةوالتي يتم زراعتها داخل الصدر وربطها بالقلب.
- أكابل خط القيادةالذي يمر عبر الجلد ويربط المضخة بجهاز التحكم.
- أتحكم، يتم ارتداؤه خارج الجسم، ويعمل على تشغيل المضخة ومراقبتها.
- مجموعة منالبطاريات القابلة لإعادة الشحن أو وحدة الطاقة، مما يحافظ على تشغيل النظام على مدار الساعة طوال أيام الأسبوع.
لقد شهدت أجهزة LVAD تطورًا كبيرًا على مر السنين. أصبحت نماذج اليوم أصغر حجمًا وأكثر هدوءًا وأكثر كفاءة. يمكن للمرضى أن يعيشوا حياة نشطة مع الرعاية المناسبة، وغالبًا ما يشهدون تحسنًا كبيرًا في الأعراض ومستويات الطاقة والأداء اليومي.
لماذا يحتاج المرضى إلى جهاز LVAD؟
يحتاج المرضى إلى جهاز مساعدة البطين الأيسر عندما يصبح قلبهم هشًا للغاية بحيث لا يتمكن من ضخ الدم بفعالية من تلقاء نفسه. تنشأ هذه الحالة عادةً في المرحلة النهائية من قصور القلب، عندما لا تعد الأدوية والعلاجات الأقل تدخلاً قادرة على إدارة الأعراض أو منع التدهور.
LVAD ليس علاج الخط الأول. يوصي الأطباء عادةً به عندما يكون المريض قد جرب الحد الأقصى من العلاج الطبي (بما في ذلك مثبطات الإنزيم المحول للأنجيوتنسين وحاصرات بيتا ومدرات البول وأدوية أخرى) ولكنه لا يزال يعاني من التعب وضيق التنفس واحتباس السوائل وانخفاض النتاج القلبي. في مثل هذه الحالات، يوفر جهاز LVAD الدعم الميكانيكي لاستعادة الدورة الدموية وتخفيف العبء على القلب.
هناك ثلاثة سيناريوهات رئيسية يستخدم فيها الأطباء جهاز LVAD:
- جسر للزرع:غالبًا ما يتلقى المرضى المرشحون لعملية زرع قلب ولكنهم يواجهون فترات انتظار طويلة جهاز LVAD لتحقيق الاستقرار في حالتهم وإبقائهم على قيد الحياة وفعاليين حتى يصبح قلب المتبرع متاحًا.
- العلاج الوجهة:يمكن للمرضى غير المؤهلين لإجراء عملية زرع قلب بسبب العمر أو أمراض أخرى أو اختيار شخصي أن يتلقوا جهاز LVAD كحل طويل الأمد. في مثل هذه الحالات، يعمل الجهاز كبديل دائم لعملية الزرع، وغالبًا ما يؤدي إلى إطالة العمر لعدة سنوات.
- جسر إلى التعافي:في بعض المرضى، وخاصة أولئك الذين يعانون من قصور القلب المؤقت بسبب الالتهابات أو التهاب عضلة القلب أو مضاعفات ما بعد الجراحة، يمكن لجهاز LVAD دعم القلب لفترة كافية للسماح له بالتعافي من تلقاء نفسه. وبمجرد أن يستعيد القلب قوته، قد يقوم الأطباء بإزالة الجهاز.
يقوم الأطباء بتقييم الحالة الطبية لكل مريض، والأمراض المصاحبة، ووظيفة القلب، والتشخيص العام قبل التوصية بزراعة جهاز مساعدة البطين الأيسر. ومن خلال الاختيار المناسب للمريض، يمكن للجهاز زيادة معدلات البقاء على قيد الحياة وتحسين نوعية الحياة، مما يمنح المرضى فرصة ثانية للحياة.
من هو المرشح ل LVAD؟
يصبح المريض مرشحًا لزراعة جهاز مساعدة البطين الأيسر عندما يعاني من قصور القلب المتقدم الذي لم يعد من الممكن التحكم فيه من خلال الأدوية أو العلاجات غير الجراحية الأخرى. يعتبر الأطباء أن جهاز مساعدة البطين الأيسر ينطبق على الأفراد الذين يعانون من ضعف شديد في وظائف القلب والذين لا يزالون يعانون من أعراض منهكة على الرغم من العلاج الطبي الأمثل.
تشمل المعايير الرئيسية لترشيح LVAD ما يلي:
- قصور القلب في نهاية المرحلة (NYHA Class III أو IV):عادةً ما يعاني المرشحون من قصور القلب من الدرجة الثالثة أو الرابعة من جمعية القلب في نيويورك. وهذا يعني أنهم يعانون من أعراض مثل ضيق التنفس أو التعب أو التورم، حتى أثناء الراحة أو مع الحد الأدنى من النشاط البدني.
- انخفاض نسبة القذف:عادةً ما يكون لدى المرضى نسبة قذف البطين الأيسر (LVEF) أقل من 25%، مما يشير إلى أن القلب يضخ كمية صغيرة نسبيًا من الدم مع كل نبضة.
- عدم الاستجابة للأدوية:على الرغم من تلقي أدوية قصور القلب الموجهة حسب المبادئ التوجيهية، فإن هؤلاء المرضى يستمرون في التدهور أو يفشلون في التحسن.
- مؤهل للزرع (أو لا):ينتظر بعض متلقي جهاز LVAD إجراء عملية زرع قلب (جسر للزراعة)، في حين أن البعض الآخر غير مناسب للزراعة بسبب العمر أو الأمراض المصاحبة (العلاج بالوجهة). قد تكون كلتا المجموعتين مؤهلتين بناءً على الحالة الوظيفية العامة وأهداف جودة الحياة.
- لا موانع:يجب ألا يعاني المرضى من عدوى غير منضبطة، أو فشل كلوي أو كبدي حاد، أو اضطرابات تخثر الدم، أو تلف في الدماغ لا يمكن علاجه. هذه الظروف يمكن أن تعقد الجراحة أو تضعف الشفاء.
- نظام الدعم الكافي:نظرًا لأن جهاز LVAD يتطلب إدارة الجهاز مدى الحياة، والمتابعة، والاهتمام بالنظافة وإمدادات الطاقة، يجب أن يتمتع المريض ببيئة منزلية مستقرة ودعم مقدمي الرعاية.
كيف تعمل عملية زرع جهاز LVAD؟
إن إجراء زرع جهاز LVAD هو عملية جراحية كبرى للقلب المفتوح يتم إجراؤها في ظلهاالتخدير العام. وهو ينطوي على وضع مضخة ميكانيكية داخل الصدر لمساعدة البطين الأيسر الضعيف في الدورة الدموية. تستمر العملية برمتها عادة4 إلى 6 ساعات، ويتم مراقبة المريض عن كثب قبل وأثناء وبعد العملية.
التحضير قبل الجراحة
قبل الجراحة، يخضع المرضى لتقييم شامل يشملمخطط صدى القلب,الأشعة السينية على الصدر,اختبارات الدم، وفي بعض الحالات،قسطرة القلب. فهو يساعد الفريق الجراحي على تقييم وظائف القلب وصحة الرئة والاستعداد لهذا الإجراء. يتم إدخال المريض إلى المستشفى قبل يوم أو يومين من الجراحة، ويقوم فريق متخصص في علاج قصور القلب - بما في ذلك طبيب القلب وجراح القلب وطبيب التخدير وفني الأجهزة - بوضع خطة جراحية مخصصة.
الخطوات الجراحية
- التخدير والشق:يقوم الجراح بإجراء التخدير العام، مما يضمن أن المريض فاقد الوعي تمامًا وخالي من الألم. يتم إجراء بضع القص في خط الوسط (شق عبر الصدر) للوصول إلى القلب.
- مرفق مضخة LVAD:يتم توصيل قنية التدفق الخاصة بجهاز LVAD بالبطين الأيسر، ويتم توصيل قنية التدفق الخارجي بالشريان الأبهر الصاعد. يقوم هذا الشريان الرئيسي بتوزيع الدم إلى الجسم. يسمح هذا الإعداد للمضخة بسحب الدم من البطين الأيسر الفاشل وتوصيله مباشرة إلى الدورة الدموية الجهازية.
- وضع وحدة التحكم ومجموعة القيادة:يقوم كابل يعرف باسم خط القيادة بتوصيل المضخة الداخلية بوحدة تحكم خارجية وحزمة بطارية. يتم تمرير هذا الكابل عبر الجلد ويتم توصيله بجهاز يمكن ارتداؤه يستخدمه المريض يوميًا. تقوم وحدة التحكم بإدارة سرعة المضخة وتوفر تنبيهات في حالة حدوث أي عطل.
- إغلاق الصدر:بمجرد تأمين جميع التوصيلات واختبار المضخة للتأكد من فعاليتها، يقوم الفريق الجراحي بإغلاق الصدر بالغرز أو الدبابيس الجراحية. يتم بعد ذلك نقل مريض LVAD إلى وحدة العناية المركزة للقلب (ICU) للمراقبة والرعاية الدقيقة.
التعافي بعد العملية الجراحية
يبقى المرضى في وحدة العناية المركزة للقلب لمدة يومين إلى ثلاثة أيام ثم يتم نقلهم إلى وحدة القلب المتدرجة. أثناء الإقامة في المستشفى، يقوم فريق الرعاية بمراقبة وظائف القلب، وشفاء الجروح، ومخاطر العدوى، وأداء الجهاز لضمان الرعاية المثلى للمرضى. يبدأ العلاج الطبيعي مبكرًا للمساعدة في عملية التعافي. تستمر الإقامة الإجمالية في المستشفى حوالي 2 إلى 4 أسابيع، اعتمادًا على حالة المريض واستجابته للإجراء.
يقدم الأطباء والممرضون أيضًا تدريبًا متعمقًا للمرضى ومقدمي الرعاية حول كيفية استخدام جهاز LVAD وصيانته، بما في ذلك تعليمات حول تغييرات البطارية وإدارة وحدة التحكم والتعامل مع حالات الطوارئ.
احصل على خطة علاج مجانية
حول جهاز مساعدة البطين الأيسر – LVAD في الهند
ما هي تكلفة جراحة LVAD في الهند؟
تتراوح تكلفة جراحة جهاز مساعدة البطين الأيسر (LVAD) في الهند عادةً من45.000 دولار إلى 65.000 دولارللمرضى الدوليين. السعر أقل بكثير من تكلفة نفس الإجراء في الولايات المتحدة أو أوروبا، حيث تتجاوز التكاليف الإجمالية في كثير من الأحيان 150 ألف دولار إلى 200 ألف دولار. وعلى الرغم من انخفاض الأسعار، يحصل المرضى على رعاية عالية الجودة وتقنيات جراحية متقدمة وأجهزة معتمدة عالميًا.
يشمل السعر الإجمالي لجراحة LVAD في الهند عمومًا ما يلي:
- جهاز LVAD (معتمد من إدارة الأغذية والعقاقير (FDA) أو CE، مثل HeartMate 3 أو HeartWare HVAD)
- أتعاب الجراح وطبيب التخدير
- رسوم غرفة العمليات والمستهلكات الجراحية
- الإقامة في وحدة العناية المركزة للقلب ومراقبتها
- الإقامة في المستشفى (من 14 إلى 21 يومًا)
- التحقيقات والتصوير قبل الجراحة
- رعاية ما بعد الجراحة والعلاج الطبيعي
- دورات تدريبية للمرضى ومقدمي الرعاية
- استشارات المتابعة أثناء الإقامة في المستشفى
ملحوظة:يختلف النطاق السعري اعتمادًا على عوامل مثل موقع المستشفى، وخبرة الجراح، ومدة الإقامة في المستشفى، والعلامة التجارية للجهاز، وأي مضاعفات تتطلب رعاية ممتدة.
توزيع تكلفة جراحة LVAD في الهند:
فئة | التكلفة المقدرة (بالدولار الأمريكي) |
| جهاز LVAD (HeartMate 3 أو ما شابه) | 25,000 دولار - 35,000 دولار |
| الرسوم الجراحية | 4000 دولار - 6000 دولار |
| رسوم التخدير والعناية المركزة | 3000 دولار - 5000 دولار |
| الإقامة في المستشفى (14-21 يومًا) | 4000 دولار - 6000 دولار |
| الاختبارات والتصوير قبل الجراحة | 1500 دولار – 2000 دولار |
| مستهلكات جراحية | 1000 دولار – 2000 دولار |
| الأدوية والعلاجات بعد العملية | 1000 دولار - 1500 دولار |
| وحدة تحكم الجهاز وملحقاتها | 2500 دولار - 3000 دولار |
| تثقيف المرضى وتدريب الأجهزة | 500 دولار - 1000 دولار |
| المتابعة أثناء الإقامة في المستشفى | 500 دولار - 1000 دولار |
إجمالي التكلفة المقدرة:45,000 دولار - 65,000 دولار
يقدم هذا التفصيل رؤية شفافة للعوامل التي تساهم في التكلفة الإجمالية لجراحة LVAD في الهند. تقدم معظم المستشفيات أسعارًا تعتمد على الباقة، ولكن قد يتم تطبيق رسوم إضافية إذا كان المرضى يحتاجون إلى دعم موسع لوحدة العناية المركزة، أو لديهم حالات طبية موجودة مسبقًا، أو يحتاجون إلى دخول المستشفى على المدى الطويل.
يُنصح المرضى الدوليون بطلب عروض أسعار شاملة تحدد بوضوح تحويل العملة، وإدراج إقامة المرافق، والمساعدة في الحصول على التأشيرة، ودعم المتابعة بعد الخروج من المستشفى.
ما هي العوامل التي تؤثر على تكلفة LVAD في الهند؟
هناك عدة عوامل تؤثر على السعر النهائي لجراحة جهاز مساعدة البطين الأيسر في الهند، على الرغم من أن الدولة تقدم بالفعل أسعارًا تنافسية للغاية مقارنة بالغرب.
- اختيار المستشفى والموقع:قد تفرض المستشفيات في المدن الكبرى مثل دلهي ومومباي وبنغالور رسومًا أكبر بسبب البنية التحتية المتقدمة واعتمادات اللجنة المشتركة الدولية أو NABH وارتفاع تكاليف التوظيف.
- العلامة التجارية ونوع جهاز LVAD:تختلف التكلفة اعتمادًا على ما إذا كان المستشفى يستخدم أجهزة متميزة معتمدة من إدارة الغذاء والدواء، مثل HeartMate 3 أو HeartWare HVAD. تتميز هذه الأجهزة بالموثوقية وتدوم طويلاً، ولكنها تأتي بتكلفة أساسية أعلى، وهو ما ينعكس في الحزمة الإجمالية.
- تجربة الفريق الجراحي:عادةً ما يتقاضى جراحو القلب ذوو الخبرة العالية والمتخصصون في دعم الدورة الدموية الميكانيكية رسومًا أعلى. ومع ذلك، فإن مشاركتهم أيضًا تزيد من السلامة، وتحسن النتائج الجراحية، وتقلل من التكاليف المرتبطة بالمضاعفات.
- متطلبات ما قبل الجراحة وبعد العملية الجراحية:قد يحتاج المرضى الذين يعانون من أمراض مصاحبة مثل مرض السكري أو أمراض الكلى أو مشاكل الرئة إلى عمليات تشخيصية إضافية أو وقت في وحدة العناية المركزة أو استشارات متخصصة، مما قد يزيد من التكلفة الإجمالية.
- مدة الإقامة في المستشفى:إذا ظهرت مضاعفات أو كان التعافي أبطأ من المتوقع، فقد يحتاج المرضى إلى البقاء لفترة أطول في وحدة العناية المركزة أو الجناح، مما يؤدي إلى ارتفاع رسوم الغرفة والتمريض والرعاية.
- الحالة الطبية للمريض:المرضى الذين يعانون من حالة حرجة والذين يحتاجون إلى جراحة عاجلة أو أجهزة متعددة أو إجراءات قلبية إضافية، مثل إصلاح الصمام، قد يواجهون تكاليف إجمالية أعلى بسبب تعقيد حالتهم.
لماذا تختار الهند لزراعة جهاز LVAD؟
برزت الهند كواحدة من أكثر الوجهات المرغوبة لزراعة جهاز مساعدة البطين الأيسر (LVAD)، خاصة بين المرضى الدوليين. تجمع الدولة بين أحدث التقنيات الطبية وأخصائيي القلب المدربين عالميًا والعلاج الفعال من حيث التكلفة، مما يجعلها خيارًا مثاليًا للمرضى الذين يبحثون عن إدارة متقدمة لقصور القلب.
- خبرة عالمية في مجال أمراض القلب:تعد الهند موطنًا لبعض أفضل جراحي القلب المتخصصين في دعم الدورة الدموية الميكانيكية، بما في ذلك أجهزة مساندة البطين الأيسر. لقد تدرب العديد من هؤلاء الخبراء في أفضل المؤسسات في الولايات المتحدة، أو المملكة المتحدة، أو ألمانيا، حيث اكتسبوا عقودًا من الخبرة في التعامل مع حالات قصور القلب شديدة الخطورة.
- الأجهزة المعتمدة من إدارة الغذاء والدواء الأمريكية وCE:تستخدم المستشفيات الهندية أحدث جيل من أنظمة LVAD، بما في ذلك HeartMate 3 وHeartWare HVAD، والتي تمت الموافقة عليها من قبل الهيئات التنظيمية العالمية وتستخدم على نطاق واسع في الغرب. تُعرف هذه الأجهزة بموثوقيتها وتوافقها الدموي المعزز وتقليل خطر الإصابة بتجلط الدم أو السكتة الدماغية.
- وفورات كبيرة في التكاليف:تكلفة جراحة LVAD في الهند أقل بنسبة تصل إلى 70% مما هي عليه في الولايات المتحدة أو كندا أو أوروبا الغربية. يمكن للمرضى الدوليين أن يتوقعوا علاج LVAD الكامل، بما في ذلك الجهاز والجراحة والإقامة في المستشفى ورعاية وحدة العناية المركزة والأدوية بحوالي 45000 إلى 65000 دولار.
- البنية التحتية المطابقة للمعايير العالمية:توفر أفضل مراكز القلب في مدن مثل دلهي ومومباي وتشيناي وبنغالور غرف عمليات حديثة ومختبرات قسطرة هجينة ووحدات العناية المركزة للقلب مجهزة بالكامل.
- سجل حافل مع المرضى الدوليين:اختار آلاف المرضى من دول مثل نيجيريا وكينيا والعراق وبنغلاديش والإمارات العربية المتحدة الهند لإجراء جراحة LVAD. وقد ساهمت معدلات الرضا المرتفعة والنتائج الممتازة والأحاديث الإيجابية الشفهية في تعزيز سمعة الهند كمركز عالمي للعناية بالقلب.
خدمات الدعم للمرضى الدوليين
تقدم الهند مجموعة واسعة من خدمات الدعم المتخصصة لجعل جراحة LVAD متاحة وآمنة وخالية من التوتر للمرضى الدوليين.
- المساعدة في الحصول على التأشيرة وخطابات الدعوة الطبية:تقدم معظم مستشفيات القلب الكبرى في الهند خطابات دعوة للتأشيرة الطبية وتساعد في تنسيق الوثائق اللازمة لموافقة السفارة.
- الاستقبال في المطار والنقل المحلي:تقوم المستشفيات بترتيب خدمات الاستقبال في المطار في سيارات مريحة ومكيفة. يتم نقل المرضى ومرافقيهم مباشرة إلى المستشفى أو مكان إقامتهم دون أي متاعب.
- خدمات اللغة والترجمة:توظف المستشفيات الكبرى في الهند فرق دعم متعددة اللغات ومترجمين فوريين محترفين يجيدون اللغات العربية والفرنسية والسواحيلية والروسية وغيرها من اللغات المستخدمة على نطاق واسع.
- خيارات السكن بأسعار معقولة:تساعد المكاتب الدولية في حجز دور الضيافة القريبة أو الشقق الفندقية أو أماكن الإقامة في المستشفيات والتي تكون صحية وآمنة وبأسعار معقولة.
- منسقو المرضى الدوليون المخصصون:يتم تعيين مدير حالة أو منسق مريض مخصص لكل مريض دولي والذي يعمل بمثابة نقطة الاتصال الوحيدة. إنهم يتعاملون مع الجدولة والفواتير ودعم الصيدلية والاحتياجات الغذائية وأي طلبات شخصية طوال فترة الإقامة في المستشفى.
- متابعة ما بعد الخروج والاستشارة عن بعد:بعد الخروج من المستشفى، تقدم المستشفيات استشارات عن بعد منتظمة للتأكد من أن جهاز LVAD يعمل بشكل صحيح ومعالجة أي مخاوف.
- تدريب مقدمي الرعاية والدعم في حالات الطوارئ:قبل مغادرة المستشفى، يخضع كل من المرضى ومقدمي الرعاية لتدريب عملي على إدارة جهاز مساعدة البطين الأيسر، بما في ذلك تغيير البطاريات، والتعامل مع الإنذارات، والتعرف على المضاعفات.
معدل نجاح LVAD ومتوسط العمر المتوقع في الهند
حققت الهند نتائج مبهرة من خلال زراعة جهاز مساعدة البطين الأيسر، وذلك بفضل التقدم في جراحة القلب والفرق الطبية الماهرة وتوافر الأجهزة المعتمدة عالميًا. معظم مراكز القلب الرائدة في الهند تقدم تقاريرها الآننسب النجاح بين 85% و92%لإجراءات LVAD في المرضى المختارين بعناية. هذه النتائج قابلة للمقارنة مع أفضل معاهد القلب الدولية. العديد من المرضى الذين يتلقون جهاز LVAD كجسر للزراعة، يبقون على قيد الحياة لفترة كافية لتلقي قلب المتبرع ويحصلون على نتائج ممتازة على المدى الطويل. بالنسبة لأولئك الذين يتلقون جهاز مساعدة البطين الأيسر كعلاج وجهة، زاد متوسط العمر المتوقع أيضًا، حيث أظهرت الدراسات معدلات البقاء على قيد الحياة70% لمدة سنتينو50% لمدة خمس سنواتبعد الزرع.
في الهند، ساعد الاختيار الدقيق للمرضى، والتدابير الصارمة لمكافحة العدوى، والمراقبة المستمرة للأجهزة على تقليل المخاطر الشائعة مثل عدوى خط القيادة أو تكوين الجلطات. علاوة على ذلك، فإن استخدام أجهزة الجيل الأحدث، مثل HeartMate 3، أدى إلى تقليل المضاعفات، بما في ذلك تجلط الدم والسكتة الدماغية.
غالبًا ما يستعيد المرضى الذين يستجيبون جيدًا لهذا الإجراء القدرة على الحركة، ويعودون إلى روتينهم اليومي، وحتى يسافرون، بشرط إدارة الجهاز بشكل صحيح والالتزام بالمشورة الطبية. كما يتم أيضًا تخفيف العبء العاطفي والجسدي الناتج عن قصور القلب الحاد بشكل كبير، مما يسمح للمرضى بالعيش بقدر أكبر من الاستقلالية والاستقرار.
من المتوقع أن تؤدي التحسينات المستمرة في تكنولوجيا الأجهزة والرعاية بعد العملية الجراحية إلى تعزيز متوسط العمر المتوقع والنتائج لمرضى جهاز LVAD في الهند في السنوات القادمة.
هل الهند خيار آمن لجراحة LVAD؟
نعم، تعتبر الهند وجهة آمنة وموثوقة لجراحة جهاز مساعدة البطين الأيسر، خاصة للمرضى الدوليين الذين يبحثون عن رعاية قلبية متقدمة وبأسعار في متناول الجميع. يتم دعم سلامة زرع جهاز مساعدة البطين الأيسر في الهند من خلال بنية تحتية عالمية المستوى وجراحين مدربين دوليًا والالتزام الصارم بمعايير الرعاية الصحية العالمية.
تتبع أفضل مستشفيات القلب في الهند البروتوكولات القائمة على الأدلة لتقييم ما قبل الجراحة، والوقاية من العدوى، والتخدير، والرعاية بعد الجراحة. العديد من المرافق معتمدة من قبل هيئات دولية، مثل اللجنة الدولية المشتركة (JCI) ومجلس الاعتماد الوطني للمستشفيات (NABH)، مما يضمن ضمان الجودة وسلامة المرضى في كل خطوة.
تستخدم المستشفيات الحديثة في الهند أيضًا غرف عمليات القلب المتقدمة، والتصوير أثناء العملية، وأنظمة معايرة الأجهزة الآلية لتقليل المخاطر الإجرائية. تشمل رعاية ما بعد الجراحة مراقبة مكثفة في وحدات العناية المركزة للقلب المجهزة بأجهزة القياس عن بعد على مدار الساعة طوال أيام الأسبوع، ووحدات مكافحة العدوى، وأنظمة دعم الحياة المتقدمة.
تعتبر مكافحة العدوى أولوية قصوى، خاصة بالنظر إلى مجموعة القيادة المشاركة في أجهزة LVAD. تطبق المستشفيات الهندية بروتوكولات صارمة للعناية بالجروح وتقوم بتثقيف المرضى حول النظافة المنزلية المناسبة وصيانة الأجهزة لمنع حدوث مضاعفات.
يتلقى المرضى الدوليون دعمًا إضافيًا للسلامة من خلال مديري الحالات والمترجمين الفوريين وإمكانية الوصول إلى فرقهم الطبية على مدار الساعة. تضمن هذه الخدمات أن يشعر المرضى بالأمان، والمعرفة، والرعاية طوال تجربتهم بأكملها، منذ الوصول إلى الخروج وما بعده.
عملية التعافي والجدول الزمني بعد جراحة LVAD
يكون التعافي بعد جراحة جهاز مساعدة البطين الأيسر تدريجيًا، ولكن مع الرعاية المناسبة، يمكن للمرضى استعادة استقلاليتهم واستئناف العديد من الأنشطة اليومية.
مرحلة ما بعد الجراحة المباشرة (الأسبوع 1-2)
بعد الجراحة، يتم نقل المريض إلىوحدة العناية المركزة للقلب (ICU)،حيث يقوم الأطباء بمراقبة العلامات الحيوية ووظيفة الجهاز وأداء القلب عن كثب. عادةً ما تستمر الإقامة في وحدة العناية المركزة2 إلى 4 أياموذلك حسب استجابة المريض وحالته.
بمجرد استقرار المريض، يتم نقله إلى وحدة رعاية القلب المتدرجة من أجل المراقبة المستمرة والتعبئة المبكرة. تساعد الممرضات المرضى على البدء بالنشاط البدني الخفيف والعلاج التنفسي لمنع حدوث مضاعفات مثل الالتهاب الرئوي أو جلطات الدم.
يبدأ الأطباء بتدريب المريض ومقدم الرعاية عليهكيفية إدارة جهاز LVAD، بما في ذلك كيفية الاستجابة للإنذارات، واستبدال البطاريات، والعناية بموقع خروج مجموعة القيادة لمنع العدوى.
الإقامة في المستشفى والخروج (الأسبوع 2-3)
يبقى معظم المرضى في المستشفى لمدة حوالي14 إلى 21 يومًا. قبل الخروج من المستشفى، يجب عليهم إظهار فهم جيد لرعاية جهاز مساعدة البطين الأيسر. يقوم فريق المستشفى أيضًا بتقييم التئام الجروح ووظيفة الأعضاء والاستعداد النفسي. يتم توفير خطة رعاية مفصلة، بما في ذلك جداول الأدوية وتعليمات ارتداء الملابس وبروتوكولات الطوارئ.
بحلول وقت الخروج، يستطيع معظم المرضى المشي لمسافات قصيرة، وصعود بعض السلالم، وأداء مهام الرعاية الذاتية الأساسية. تم تحسين إعدادات الجهاز، وغالبًا ما يتم ترتيب المراقبة عن بعد للمتابعة من موطن المريض.
التعافي في المنزل (الشهر 1-3)
بمجرد العودة إلى المنزل، يحتاج المريض إلى بيئة هادئة ونظيفة ومساعدة من مقدم رعاية مدرب. من الضروري تغيير الملابس بشكل منتظم، والالتزام بالأدوية، وتجنب رفع الأشياء الثقيلة. يستعيد معظم المرضى قوتهم تدريجيًا ويمكنهم استئناف الأنشطة المنزلية الخفيفة في غضون أسابيع قليلة.
التعافي على المدى المتوسط إلى الطويل (بعد 3 أشهر)
بحلول ثلاثة أشهر، يلاحظ معظم المرضى تحسنًا ملحوظًاالتنفس ومستويات الطاقة والحركة الشاملة. يمكن أداء العديد من مهام العمل من المنزل عن بعد، بما في ذلك حضور المناسبات الاجتماعية وحتى السفر، بشرط أن يحملوا معدات احتياطية ويحافظوا على ممارسات النظافة الصارمة للأجهزة.
بعد ستة أشهر، يصل العديد من مرضى جهاز مساعدة البطين الأيسر إلى مرحلة تعافي مستقرة. إذا تم زرع جهاز LVAD كجسر للزرع، فقد تبدأ عملية إدراج عملية الزرع. إذا كان المقصود منه أن يكون علاجًا مقصودًا، فسيستمر المرضى في المراقبة والدعم على المدى الطويل.
تعديلات نمط الحياة والرعاية المستمرة
بينما تعمل أجهزة LVAD على استعادة الدورة الدموية وإطالة العمر، يجب على المرضى التكيف مع نمط حياة جديد. إنهم بحاجة إلى تجنب السباحة والرياضات الخطرة والتعرض للمجالات المغناطيسية. كما أنها تتطلبمنع تخثر الدم مدى الحياة(ترقق الدم) واختبارات الدم المنتظمة.
مع الرعاية الجيدة، يعيش معظم مرضى جهاز LVAD في الهندمن 5 إلى 10 سنوات أو أكثر، اعتمادًا على حالتهم الأساسية ومدى اتباعهم للنصائح الطبية.
مقارنة تكاليف جهاز مساعدة البطين الأيسر – LVAD حسب البلد
قارن تكاليف جهاز مساعدة البطين الأيسر – LVAD عبر البلدان المختلفة لاتخاذ قرار مدروس بشأن علاجك الطبي.
| البلد | نطاق التكلفة (دولار أمريكي) | التوفير المحتمل | الإجراء |
|---|---|---|---|
الهندالحاليأفضل قيمة | $45,000 - $65,000 | — | احصل على عرض سعر |
ملاحظة: قد تختلف التكاليف بناءً على اختيار المستشفى ونوع الغرفة والخدمات الإضافية والمتطلبات الطبية الفردية. اتصل بنا للحصول على عرض سعر شخصي.
المستشفيات الرائدة لـ جهاز مساعدة البطين الأيسر – LVAD في الهند

مستشفى بي إل كيه-ماكس سوبر التخصصي، نيودلهي
يعد مستشفى BLK-Max Super Specialty Hospital في نيودلهي أحد مؤسسات الرعاية الصحية الرائدة في الهند، حيث يقدم 650 سريرًا و22 غرفة عمليات متقدمة و13 مركز...
الاعتمادات


المرافق
مستشفى ماكس سمارت سوبر التخصصي، ساكيت، نيودلهي
مستشفى ماكس سمارت سوبر التخصصي، ساكيت، هو مستشفى للرعاية الثالثية يضم 250 سريرًا في جنوب دلهي. ويقدم رعاية طبية وجراحية متقدمة في أكثر من 22 تخصصًا، ب...
الاعتمادات

المرافق
مستشفى PSRI، دلهي
معهد بوشباواتي سينغانيا للأبحاث (مستشفى PSRI)، نيودلهي، هو مستشفى رائد متعدد التخصصات للرعاية الثالثية تم إنشاؤه في عام 1996 من قبل مجموعة JK. وتشتهر ...
الاعتمادات

المرافق
إجراءات مشابهة
المعرض
الأسئلة الشائعة
المراجع
عرض الكلالدكتور بيسواروب بوركاياستا هو جراح قلب وصدر وأوعية دموية ذو مهارات عالية ويتمتع بخبرة واسعة في زراعة القلب والرئة. He has worked across leading Indian hospitals, gaining strong clinical and surgica... اقرأ المزيد
مؤلف
عرض الكلالدكتور ديبانشو سيواتش هو صيدلي سريري ذو خبرة وحاصل على درجة دكتوراه في الصيدلة. لديه أكثر من 4 سنوات من الخبرة وعمل مع آلاف المرضى. لقد ارتبط ببعض أفضل المستشفيات، مثل Artemis Gurgaon وكلية Teertha... اقرأ المزيد
تصفح حسب القسم
استكشف الإجراءات في أقسام مختلفة
الإجراءات ذات الصلة
إجراءات أخرى في هذا القسم
احصل على خطة علاج مجانية
يستخدم موقعنا ملفات تعريف الارتباط. سياسة الخصوصية.




