Greffe de moelle osseuse - BMT Coût en Inde
À propos Greffe de moelle osseuse - BMT
Qu'est-ce qu'une greffe de moelle osseuse
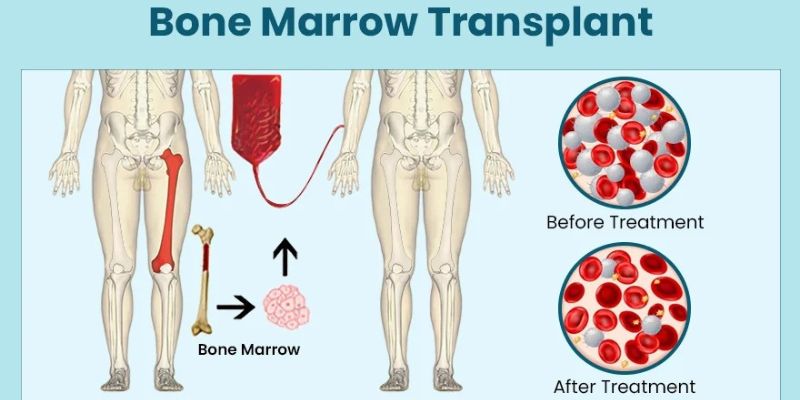
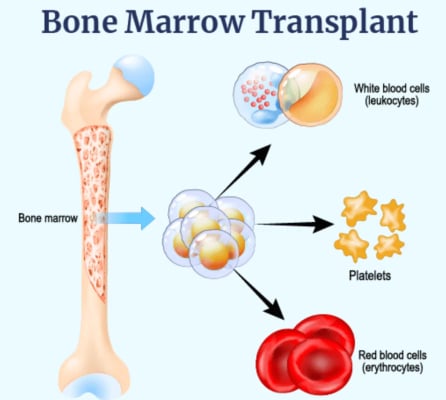
Une greffe de moelle osseuse, abrégée en BMT, est un traitement médical qui remplacemoelle osseuse malsaine ou endommagéeavec des cellules souches saines hématologiques. La moelle est le tissu mou et spongieux qui se trouve à l'intérieur de nos os. Il fonctionne comme une usine, produisant des globules rouges, des globules blancs et des plaquettes (les composants essentiels du sang).
Lorsque la moelle osseuse cesse de fonctionner correctement (soit due à des maladies telles que le cancer du sang, les conditions génétiques ou certaines infections), elle ne peut plus produire de cellules sanguines saines. C'est à ce moment-là qu'une greffe de moelle osseuse devient nécessaire.
Comment ça marche ?
Le processus de greffe impliqueEnlever d'abord les cellules malsaines ou cancéreusesdans la moelle osseuse en utilisant la chimiothérapie ou la radiothérapie. Une fois le corps prêt,Les cellules souches saines sont infuséesdans le sang. Ces nouvelles cellules se déplacent dans les espaces de la moelle osseuse et commencent à créer des cellules sanguines fraîches et saines (un processus appelégreffe).
Considérez-le commeRedémarrer le système de fabrication de sang de votre corps, comme pour réinitialiser un ordinateur pour corriger une erreur profonde.
Pourquoi les cellules souches sont-elles si importantes ?
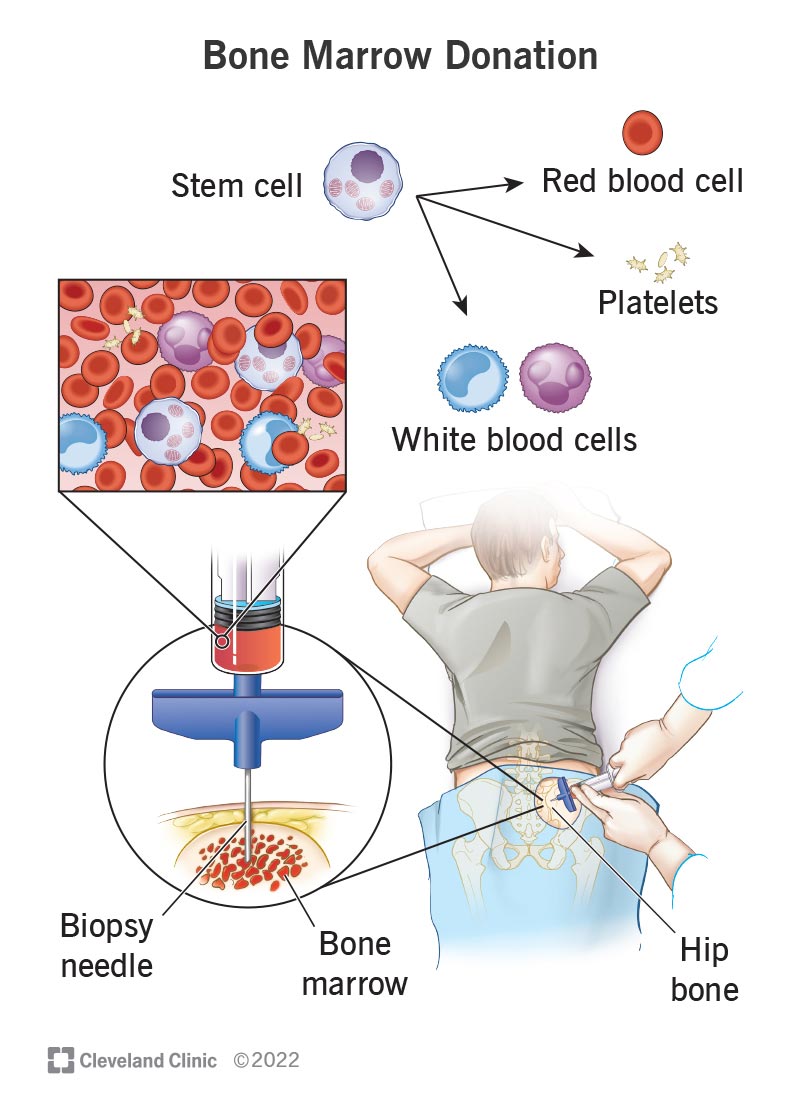
Les cellules souches sont des cellules spéciales qui peuvent se développer dans n'importe quelle cellule sanguine dont votre corps a besoin. Dans BMT, nous utilisons ces cellules souches pour reconstruire un sang et un système immunitaire sains. Sans suffisamment de cellules souches de travail, le corps ne peut pas combattre les infections, transporter de l'oxygène ou arrêter de saigner.
D'où viennent ces cellules souches ?
Les cellules souches utilisées dans les greffes de moelle osseuse peuvent provenir de différentes sources :
- Votre propre corps (plantation autologue) :Dans certains cas, les cellules souches sont prélevées dans votre propre sang avant la chimiothérapie et sont redistribuées après le traitement.
- Un donneur (transplantation allogénique) :Pour certaines maladies, la meilleure option est d'utiliser des cellules souches d'un donneur sain. Il peut s'agir d'un frère ou d'une sœur, d'un donateur sans rapport avec ou même d'un membre de la famille à moitié égalé.
- Sang du cordon ombilical :Dans des cas exceptionnels, les cellules souches peuvent provenir de sang de cordon donnée collectées à la naissance.
Qu'est-ce qui rend la correspondance importante ?
Dans les greffes à base de donneurs (BMT allogénique),Accord HLAest la clé. HLA, ou antigène leucocytaire humain, est un marqueur génétique utilisé pour associer les donneurs et les receveurs à des fins de transplantation. Un match plus proche signifie moins de complications et une meilleure chance de succès.
Pourquoi la greffe de moelle osseuse est-elle nécessaire ?
Une greffe de moelle osseuse n'est pas quelque chose dont les gens ont besoin au quotidien. C'est un traitement majeur généralement recommandé lorsque la moelle osseuse d'une personne n'est plus capable de fabriquer des cellules sanguines saines ou lorsque les cellules sanguines elles-mêmes sont anormales. Cela peut se produire en raison de certainsCancers du sang, maladies génétiques ou insuffisance de moelle osseuse.
Voici les conditions les plus courantes où un BMT peut sauver des vies ou changer la vie.
- leucémieest un type de cancer du sang où la moelle produit des globules blancs anormaux qui se développent de manière incontrôlable et évincent les cellules saines. Une greffe de moelle osseuse peut remplacer la moelle remplie de cancer par de nouvelles cellules souches saines, aidant ainsi le patient à se rétablir et à rester sans cancer.
- lymphomeAffecte le système lymphatique, une composante du système immunitaire. Dans les cas agressifs ou récidivants de lymphome, en particulier le lymphome de Hodgkin et de non-Hodgkin, la BMT est utilisée pour reconstruire le système immunitaire après une chimiothérapie intensive.
- Myélome multipleest un type de cancer qui affecte les plasmocytes. Chez de nombreux patients, une greffe autologue (utilisant les propres cellules souches du patient) aide à contrôler la maladie et à prolonger sa survie.
- Anémie aplasiqueest une condition dans laquelle la moelle cesse de produire suffisamment de cellules sanguines. Cela peut être causé par le système immunitaire du corps qui attaque la moelle, certains médicaments ou des raisons inconnues. Une greffe de donneur (BMT allogénique) peut remplacer la moelle qui ne fonctionne pas par des cellules souches saines.
- thalassémieest une maladie génétique du sang dans laquelle le corps est incapable de produire une hémoglobine normale, entraînant une anémie sévère. Les enfants atteints de thalassémie ont souvent besoin de transfusions sanguines régulières. Un BMT est le seul remède connu pour cette condition, en particulier chez les patients plus jeunes.
- drépanocytoseest une condition héritée qui provoque une difforme des globules rouges (en forme de faucille), entraînant des blocages, des douleurs et des lésions d'organes. Un BMT réussi peut guérir la drépanocytose en fournissant au patient de nouvelles cellules souches qui produisent des globules rouges de forme normale.
- Rares conditions héritées(tels que l'anémie de Fanconi, le SCID (immunodéficience combinée grave) et certains troubles métaboliques ou du système immunitaire) peuvent également être traités ou guéris par une greffe de moelle osseuse, surtout si elle est effectuée au début de la vie.
Quels sont les différents types de greffes de moelle osseuse ?
Les médecins choisissent le type de greffe de moelle osseuse en fonction de la maladie du patient, de son âge, de sa santé globale et de la disponibilité d'un donneur approprié. Chaque type utilise des cellules souches saines, mais leur source peut varier.
greffe de moelle osseuse autologue
Dans une greffe autologue, les médecins collectent et conservent les propres cellules souches du patient avant de commencer une chimiothérapie ou une radiothérapie à haute dose. Une fois le traitement terminé, ils réinflent les cellules souches pour aider le corps à récupérer. La BMT autologue est couramment utilisée pour les cancers tels que le lymphome et le myélome multiple, où la propre moelle osseuse du patient reste saine et viable.
- Avantage clé :Le corps du patient est moins susceptible de rejeter les cellules souches puisqu'elles proviennent de la même personne.
- Limitation :Si des cellules cancéreuses restent dans les cellules souches collectées, elles peuvent provoquer une rechute.
greffe de moelle osseuse allogénique
Une greffe allogénique utilise des cellules souches d'une autre personne, généralement un donneur apparié, un parent ou un enfant non apparenté. La BMT allogénique est essentielle pour traiter les troubles génétiques, la leucémie et les syndromes d'insuffisance de la moelle osseuse. Les nouvelles cellules souches créent un système sanguin sain et peuvent également attaquer les cellules cancéreuses restantes (un processus appelé effet de greffe contre tumorale).
- Avantage clé :Les cellules souches du donneur peuvent remplacer complètement le système immunitaire endommagé et éliminer plus efficacement le cancer.
- Limitation :Le corps peut rejeter les nouvelles cellules ou développer une maladie du greffon contre l'hôte (GVHD), dans laquelle les cellules donneuses attaquent les tissus du receveur.
greffe de moelle osseuse haploidentique
Lorsqu'un match parfait entre les donateurs n'est pas disponible, les médecins envisagent une greffe haploidentique. Dans le BMT haploidentical, le donneur ne partage que la moitié des marqueurs génétiques (généralement un parent, un frère ou un enfant). Les techniques et les médicaments plus récents rendent cette option plus sûre et plus efficace.
- Avantage clé :Un donneur approprié est plus facile à trouver au sein de la famille, même si le match n'est pas parfait.
- Limitation :Le risque de complications comme la GVHD peut être plus élevé, bien que les soins médicaux modernes puissent réduire cela.
greffe de sang de cordon ombilical
Les médecins peuvent également utiliser des cellules souches recueillies à partir du cordon ombilical et du placenta du nouveau-né. Ces cellules souches sont stockées dans des banques de sang de cordon et ne nécessitent pas de correspondance parfaite car elles sont très adaptables.
- Avantage clé :Les greffes de sang de cordon offrent plus de flexibilité avec la correspondance des donneurs.
- Limitation :Le nombre de cellules souches dans une seule unité de sang de cordon peut ne pas être suffisant pour les adultes, ce qui entraîne une plus longue durée de récupération.
Procédure de greffe de moelle osseuse étape par étape
Comprendre chaque étape du processus de greffe de moelle osseuse aide les patients et leurs familles à mieux se préparer, tant sur le plan émotionnel que physique. Voici un aperçu clair de ce qui se passe, de la première consultation à la phase de récupération.
Évaluation et planification avant la greffe
Les médecins commencent par une évaluation médicale complète. Il comprend des tests sanguins, des analyses d'imagerie, des tests de la fonction cardiaque et pulmonaire et une biopsie de la moelle osseuse. Ils évaluent si le patient est apte à la greffe et détermine le type le plus approprié. Les patients rencontrent également des coordonnateurs de transplantation, des diététistes et des psychologues pour comprendre la procédure, les effets secondaires potentiels et l'impact émotionnel du traitement.
Collection de cellules souches
Si la greffe est autologue, les médecins collectent les cellules souches du patient en utilisant un processus appelé aphérèse. Le patient reçoit des injections sur quelques jours pour stimuler la production de cellules souches. Les médecins font couler du sang, le font passer à travers une machine qui sépare les cellules souches et la renvoie dans le corps. Pour la BMT allogénique, les cellules souches sont collectées auprès du donneur apparié en utilisant la même méthode. Alternativement, la moelle osseuse peut être directement extraite de l'os de la hanche du donneur sous anesthésie.
Traitement revitalisant (chimiothérapie/rayonnement)
Une fois les cellules souches collectées, le patient reçoit une chimiothérapie à haute dose, parfois associée à une radiothérapie. La phase de conditionnement élimine les cellules cancéreuses et supprime le système immunitaire, permettant aux nouvelles cellules souches de s'installer. Bien que cette étape soit agressive, elle joue un rôle clé dans l'élimination des cellules endommagées ou malades.
Jour de la transplantation (Infusion de cellules souches)
Après le conditionnement, les médecins infusent les cellules souches saines à travers une ligne intraveineuse (IV). Le processus est similaire à une transfusion sanguine. C'est ce qu'on appelle le "jour 0". C'est un processus simple et indolore qui prend généralement quelques heures. Les nouvelles cellules souches traversent la circulation sanguine jusqu'à la moelle osseuse, où ces cellules commencent à produire des cellules sanguines saines.
Greffage et suivi
La greffe est le processus par lequel les cellules souches transplantées commencent à produire de nouvelles cellules sanguines. Cela prend généralement 10 à 28 jours. Pendant cette période, le patient reste dans une unité de greffe stérile pour réduire le risque d'infection. Les formules hématologiques sont surveillées quotidiennement et des soins de soutien (antibiotiques, antifongiques, liquides, nutritionnels) sont fournis pour gérer les effets secondaires.
Récupération et suivi
Après une greffe réussie, les patients sont progressivement sortis. Cependant, les visites de suivi restent essentielles pour les 6 à 12 prochains mois. Les médecins surveillent la fonction des organes, le nombre de sang, la récupération immunitaire et les complications potentielles, telles que les infections ou la maladie du greffon contre l'hôte (GVHD). Les patients reçoivent des vaccins et des médicaments pour soutenir la reconstruction immunitaire.
Obtenez un plan de traitement gratuit
À propos de Greffe de moelle osseuse - BMT en Inde
Quel est le coût d’une greffe de moelle osseuse en Inde ?
Le coût d'une greffe de moelle osseuse en Inde varie de18 00 000 ₹ à 35 000 000 ₹(environ21 600 $ à 42 000 $). Le prix dépend du type de greffe (autologue ou allogénique), de la localisation de l'hôpital, de l'état de santé du patient et de la participation ou non d'un donneur.
L'Inde propose un programme complet de transplantation à un tarif abordable sans compromettre la qualité ou la sécurité. De nombreux hôpitaux de premier plan en Inde sont accrédités au niveau international et dirigés par des hématologues et des chirurgiens transplanteurs très expérimentés. Ces centres utilisent une technologie de pointe et adhèrent à des protocoles de traitement mondiaux, faisant de l'Inde une destination privilégiée pour les patients du monde entier.
Qu'est-ce qui est inclus dans le coût ?
Le coût indiqué pour une greffe de moelle osseuse en Inde comprend généralement :
- Consultation médicale et honoraires du chirurgien
- Frais d'hospitalisation et de soins infirmiers
- Frais de soins intensifs et de chambre d'isolement
- Examens et diagnostics pré-transplantation
- Coût de la chimiothérapie ou de la radiothérapie (thérapie de conditionnement)
- Sélection et appariement des donneurs (pour une greffe allogénique)
- Procédure de prélèvement de moelle osseuse
- Procédure de perfusion de cellules souches
- Médicaments pendant l'hospitalisation
- Suivi post-greffe pendant le séjour
- Consultations de suivi à court terme
Cependant, des séjours hospitaliers prolongés, des infections supplémentaires ou des complications inattendues peuvent augmenter le coût total. Les médicaments de suivi à long terme et les visites ambulatoires après la sortie sont généralement facturés séparément, à moins qu'ils ne fassent partie d'un forfait groupé.
Répartition des coûts de greffe de moelle osseuse en Inde
Le coût d'une procédure de greffe de moelle osseuse en Inde dépend de plusieurs éléments essentiels, notamment le type de greffe, l'évaluation pré-transplantation, l'appariement des donneurs, les soins en soins intensifs, le séjour à l'hôpital, les médicaments et le traitement de suivi.
- Coût de l’évaluation avant la transplantation :Avant la planification de la greffe, les médecins effectuent plusieurs tests, notamment une formule sanguine complète, des biopsies de moelle osseuse, des images (telles que des tomodensitogrammes/PET), des évaluations cardiaques et des consultations spécialisées. Le bilan diagnostique pré-transplantation coûte entre 75 000 ₹ et 1 50 000 ₹ (900 $ à 1 800 $).
- Correspondance des donneurs et coût du typage HLA :Pour les greffes allogéniques et haplo-identiques, trouver un donneur compatible est crucial. Il s’agit d’un typage HLA haute résolution. Le coût du typage HLA et de la sélection des donneurs varie de 60 000 ₹ à 1 20 000 ₹ (720 USD à 1 450 USD).
- Coût de la chirurgie de greffe de moelle osseuse :La procédure de transplantation elle-même implique un régime de conditionnement (chimiothérapie ou radiothérapie), une perfusion de cellules souches et plusieurs semaines de soins intensifs. C’est la partie la plus coûteuse du traitement. Le coût de la chirurgie varie selon le type :
- Greffe autologue (en utilisant les propres cellules souches du patient) : ₹12 lakhs à ₹15 lakhs (14 500 $ à 18 000 $)
- Greffe allogénique (donneur compatible) : 18 lakhs ₹ à 25 lakhs ₹ (21 600 $ à 30 000 $)
- Greffe haploidentique (donneur à moitié compatible) : 28 lakhs ₹ à 40 lakhs ₹ (35 000 $ à 48 000 $)
- Frais de soins intensifs et séjour à l’hôpital :Les patients subissant une greffe de moelle osseuse nécessitent généralement une unité d'isolement stérile de haute qualité, et nombre d'entre eux passent du temps en soins intensifs si des complications surviennent. Les soins en soins intensifs et le séjour à l'hôpital coûtent généralement entre 2 00 000 ₹ et 4 00 000 ₹ (2 400 à 4 800 USD).
- Médicaments immunosuppresseurs et médicaments de soutien :Après la greffe, les patients ont besoin d'immunosuppresseurs pour prévenir la maladie du greffon contre l'hôte (GVHD). Des médicaments antifongiques, antiviraux et antibiotiques sont également nécessaires. Les coûts initiaux des médicaments varient entre 1 00 000 ₹ et 2 50 000 ₹ (1 200 à 3 000 USD).
- Consultations de suivi et surveillance :Après leur sortie, les patients subissent des analyses de sang, des images et des examens cliniques de routine pour suivre leur rétablissement et leurs progrès. Le coût des soins de suivi au cours des trois premiers mois se situe généralement entre 50 000 et 1 00 000 ₹ (600 à 1 200 USD).
Composante de dépenses | Coût en INR | Coût en USD |
| Diagnostic pré-transplantation | 75 000 ₹ – 1 50 000 ₹ | 900 $ – 1 800 $ |
| Typage HLA et correspondance des donneurs | 60 000 ₹ – 1 20 000 ₹ | 720 $ – 1 450 $ |
| BMT autologue | 12 00 000 ₹ – 15 00 000 ₹ | 14 500 $ – 18 000 $ |
| BMT allogénique | 18 00 000 ₹ – 25 00 000 ₹ | 21 600 $ – 30 000 $ |
| USI et salle d'isolement | 2 00 000 ₹ – 4 00 000 ₹ | 2 400 $ – 4 800 $ |
| Médicaments post-transplantation | 1 00 000 ₹ – 2 50 000 ₹ | 1 200 $ – 3 000 $ |
| Soins de suivi | 50 000 ₹ – 1 00 000 ₹ | 600 $ – 1 200 $ |
- Coût total estimé du BMT autologue en Inde :18 00 000 ₹ – 25 000 000 ₹ (21 600 $ – 30 000 $)
- Coût total estimé du BMT allogénique en Inde :25 000 000 ₹ – 35 000 000 ₹ (30 000 $ – 42 000 $)
Comparaison des coûts : greffe de moelle osseuse en Inde par rapport à d'autres pays
La greffe de moelle osseuse en Inde offre des soins de classe mondiale à des coûts inférieurs à ceux de pays comme le Royaume-Uni, le Canada, l'Australie et Singapour. Les patients étrangers choisissent souvent l'Inde parce qu'ils bénéficient d'un traitement spécialisé à un tiers, voire un cinquième du prix pratiqué ailleurs, sans compromettre la qualité ou la sécurité.
Vous trouverez ci-dessous une comparaison détaillée des coûts du BMT par type et par pays.
Comparaison des coûts de greffe de moelle osseuse autologue :
Pays | Coût (en USD) |
| Inde | 21 600 $ – 30 000 $ |
| USA | 100 000 $ – 150 000 $ |
| ROYAUME-UNI | 80 000 $ – 120 000 $ |
| Canada | 90 000 $ – 130 000 $ |
| Australie | 85 000 $ – 120 000 $ |
| Singapour | 60 000 $ – 90 000 $ |
| Turquie | 35 000 $ – 50 000 $ |
| Thaïlande | 25 000 $ – 35 000 $ |
Comparaison des coûts de greffe de moelle osseuse allogénique :
Pays | Coût (en USD) |
| Inde | 30 000 $ – 42 000 $ |
| USA | 200 000 $ – 350 000 $ |
| ROYAUME-UNI | 150 000 $ – 250 000 $ |
| Canada | 180 000 $ – 300 000 $ |
| Australie | 160 000 $ – 280 000 $ |
| Singapour | 100 000 $ – 180 000 $ |
| Turquie | 60 000 $ – 90 000 $ |
| Thaïlande | 40 000 $ – 60 000 $ |
Pourquoi l'Inde est une option plus abordable
L'Inde réduit considérablement le fardeau financier de la greffe de moelle osseuse grâce à :
- Des frais médicaux réduitssans compromettre les normes internationales.
- Utilisation efficace des registres locaux de donneursréduit les retards et les dépenses liés à l’appariement des donateurs.
- Forfaits de transplantation inclusifsqui couvrent les diagnostics, les salles d'isolement, les frais de soins intensifs, les médicaments et les soins après la sortie.
- Disponibilité de spécialistes expérimentésdans des hôpitaux de premier plan, comme le Fortis Memorial Research Institute, qui dispense des soins comparables à ceux des pays occidentaux.
Les patients économisent non seulement plus de 60 à 80 % du coût total du traitement, mais bénéficient également d’une planification plus rapide, de délais d’attente plus courts et de soins personnalisés.
Quels facteurs affectent le coût d’une greffe de moelle osseuse en Inde ?
Bien que l’Inde propose certains des programmes de greffe de moelle osseuse les plus abordables au monde, plusieurs éléments clés peuvent influencer le coût final du traitement.
- Type de greffe de moelle osseuse réalisée :Les greffes autologues (utilisant les propres cellules souches du patient) sont généralement moins coûteuses que les greffes allogéniques, qui nécessitent un donneur et des procédures d'appariement complexes. Les greffes de donneurs haploidentiques et non apparentés coûtent encore plus cher en raison des tests et de la logistique supplémentaires.
- Disponibilité des donneurs et correspondance HLA :Si un donneur compatible est disponible, le coût diminue considérablement. Cependant, la recherche de donneurs non apparentés ou haploidentiques peut impliquer des registres, un typage HLA et l'envoi par courrier de cellules souches, ce qui augmente le coût total.
- Infrastructure et emplacement de l’hôpital :Les hôpitaux haut de gamme des villes métropolitaines, comme Delhi, Mumbai ou Bangalore, facturent souvent plus que les hôpitaux plus petits. Les coûts peuvent varier en fonction de la catégorie de chambre, de la configuration de l'unité de soins intensifs et de la disponibilité d'unités BMT dédiées avec filtration HEPA.
- Évaluations diagnostiques et pré-transplantation :Les patients subissent des tests approfondis avant la transplantation, notamment une imagerie, un dépistage cardiaque, des marqueurs viraux et des tests de fonctionnement des organes. Ces évaluations peuvent augmenter le coût initial.
- Complications et durée du séjour en soins intensifs :Certains patients peuvent nécessiter un soutien prolongé en soins intensifs en raison d'infections, de la maladie du greffon contre l'hôte (GVHD) ou d'une défaillance d'un organe. Des séjours plus longs et des soins intensifs peuvent augmenter considérablement les coûts de traitement.
- Durée de l’hospitalisation et des soins d’isolement :Les patients transplantés de moelle osseuse restent généralement en isolement protecteur pendant 3 à 4 semaines. En cas de complications, la période d'hospitalisation peut s'allonger, entraînant une augmentation des frais de chambre, de soins infirmiers et de soins de soutien.
- Médicaments post-greffe et soins de soutien :Les patients ont souvent besoin d’immunosuppresseurs, d’antibiotiques, d’antiviraux et de suppléments nutritionnels après leur sortie de l’hôpital. La durée et le type de traitement ont un impact significatif sur le coût global, notamment dans le BMT allogénique.
- Consultations de suivi et surveillance à distance :Des suivis continus pendant 3 à 6 mois après la sortie sont cruciaux pour surveiller le rétablissement et gérer les complications. Il s’agit notamment des visites chez le médecin, des analyses de sang et des téléconsultations, qui s’ajoutent au budget global.
Pourquoi choisir l’Inde pour une greffe de moelle osseuse ?
L'Inde est une plaque tournante mondiale pour les greffes de moelle osseuse en raison de sa combinaison d'infrastructures médicales avancées, de spécialistes expérimentés et de soins rentables. Pour les patients internationaux recherchant des taux de réussite élevés et un traitement compatissant sans fardeau financier, l’Inde offre une combinaison inégalée de qualité et de prix abordable.
- Hôpitaux de classe mondiale avec accréditation internationale :L'Inde abrite des hôpitaux de renommée mondiale, notamment le Fortis Memorial Research Institute, l'Amrita Hospital et le Max Super Specialty Hospital, qui sont accrédités JCI et NABH. Ces installations offrent des unités d'isolation avancées, des filtres HEPA et les dernières technologies de transplantation.
- Hématologues experts et spécialistes en transplantation :L'Inde compte certains des meilleurs médecins BMT au monde, réputés pour leur expertise dans les cas complexes. Ces spécialistes ont été formés aux États-Unis, au Royaume-Uni et en Europe et suivent des protocoles mondialement acceptés.
- Forfaits de traitement abordables :En Inde, une greffe de moelle osseuse coûte jusqu'à 80 % moins cher que dans les pays occidentaux. Les hôpitaux proposent des forfaits transparents et tout compris qui couvrent tout, du diagnostic aux soins après la sortie.
- Des délais d'attente plus courts :Contrairement aux longues files d’attente observées aux États-Unis ou au Canada, les hôpitaux indiens sont connus pour planifier plus rapidement les transplantations. Cela aide les patients à recevoir des soins en temps opportun et augmente les chances de guérison.
- Soutien complet des donateurs :L’Inde dispose d’un réseau croissant de registres de donneurs et de laboratoires avancés de recherche de HLA. Ces installations rationalisent l'identification des donneurs pour les greffes allogéniques, réduisant ainsi les délais et les coûts.
- Soutien transparent au tourisme médical :De l'assistance pour les visas à la prise en charge à l'aéroport, les services d'assistance internationaux des meilleurs hôpitaux garantissent une expérience sans stress. Le personnel multilingue et les coordinateurs de patients garantissent un processus fluide et sensible à la culture.
- Excellents soins et suivis post-transplantation :L'Inde propose des systèmes de suivi robustes avec une assistance ambulatoire, des consultations à distance et un accès facile aux médicaments. Il assure la continuité des soins même après le retour à domicile des patients.
Quel est le taux de réussite de la greffe de moelle osseuse en Inde ?
L'Inde a réalisé des progrès significatifs en hématologie et en médecine de transplantation, atteignant des taux de réussite comparables à ceux des principaux centres mondiaux. Le résultat dépend de facteurs tels que le type de maladie, l'âge du patient, le type de greffe et l'expertise de l'hôpital.
- Taux de réussite des greffes autologues :Les greffes autologues de moelle osseuse ont un taux de réussite plus élevé car il n'y a aucun risque de rejet du greffon ou de GVHD. En Inde, le taux de réussite se situe généralement entre85% et 90%,notamment pour le myélome multiple et certains types de lymphomes.
- Taux de réussite des greffes allogéniques :Les greffes allogéniques comportent plus de risques mais offrent un remède potentiel pour des maladies telles que la leucémie, l'anémie aplasique et la thalassémie. Taux de réussite en Inde en moyenne65% à 80%, en fonction de la compatibilité HLA, du type de donneur et de la présence d'infections préexistantes.
- Résultats de transplantation entre frères et sœurs correspondant :Les greffes de donneurs jumelés donnent d'excellents résultats, avec des taux de réussite allant jusqu'à85%, en particulier lorsqu'elle est réalisée à un stade précoce de la maladie et dans des centres spécialisés équipés d'installations d'isolement.
- Greffes de donneurs haploidentiques et non apparentées :En raison de leur complexité accrue et de leur risque de complication plus élevé, les taux de réussite des greffes de donneurs haploidentiques et non apparentés varient de50% à 70%. Cependant, les hôpitaux indiens améliorent régulièrement ces chiffres grâce à l’introduction de nouveaux protocoles.
Chronologie de récupération après une greffe de moelle osseuse en Inde
La récupération du BMT est progressive et varie pour chaque patient. Cependant, la plupart des patients internationaux franchissent les phases critiques en quelques mois sous une surveillance médicale étroite.
- Récupération initiale (30 premiers jours) :Le premier mois est crucial. Les patients restent isolés pour prévenir les infections pendant que leur nouvelle moelle commence à produire des cellules saines. La numération globulaire est étroitement surveillée et les médecins gèrent les effets secondaires comme la mucite ou la neutropénie.
- Jours 30 à 100 : Phase de reconstruction immunitaire :Au jour 100, la plupart des patients présentent une numération globulaire améliorée. Toutefois, l’immunité reste faible. Les médecins planifient des visites hebdomadaires ou bihebdomadaires et les patients continuent de prendre des immunosuppresseurs et des médicaments antifongiques/antiviraux.
- 3 à 6 mois après la greffe : gain de force progressif :Les niveaux d’énergie commencent à s’améliorer. La plupart des patients retournent à leurs routines de base. Les enfants peuvent retourner à l’école et les adultes peuvent reprendre un travail non pénible. Des contrôles réguliers garantissent une détection précoce de la GVHD ou des infections.
- 6 à 12 mois après la transplantation :Le système immunitaire se rétablit considérablement à la fin de la première année. Les vaccinations sont réintroduites et les médicaments à long terme sont réduits. La plupart des patients reprennent leur vie quotidienne avec seulement des restrictions mineures.
- Au-delà d’un an : surveillance à long terme :Les médecins continuent de surveiller les complications tardives telles que la GVHD chronique ou les rechutes. Des examens annuels, des ajustements du mode de vie et des biopsies périodiques de la moelle osseuse sont essentiels pour garantir le succès et la stabilité à long terme.
Comparaison des Coûts de Greffe de moelle osseuse - BMT par Pays
Comparez les coûts de Greffe de moelle osseuse - BMT dans différents pays pour prendre une décision éclairée concernant votre traitement médical.
| Pays | Fourchette de Coût (USD) | Économies Potentielles | Action |
|---|---|---|---|
IndeActuelMeilleure Valeur | $21,600 - $42,000 | — | Obtenir un Devis |
Note : Les coûts peuvent varier selon le choix de l'hôpital, le type de chambre, les services supplémentaires et les exigences médicales individuelles. Contactez-nous pour un devis personnalisé.
Hôpitaux Leaders pour Greffe de moelle osseuse - BMT en Inde

Hôpital super spécialisé BLK-Max, New Delhi
L'hôpital super spécialisé BLK-Max de New Delhi est l'un des principaux établissements de santé de l'Inde, offrant 650 lits, 22 salles d'opération ava...
Accréditations


Installations
Hôpital super spécialisé Max Smart, Saket, New Delhi
L'hôpital Max Smart Super Specialty, Saket, est un hôpital de soins tertiaires de 250 lits situé dans le sud de Delhi. Il offre des soins médicaux et ...
Accréditations

Installations
Hôpital PSRI, Delhi
L'Institut de recherche Pushpawati Singhania (hôpital PSRI), à New Delhi, est un hôpital de soins tertiaires multi-spécialités de premier plan créé en...
Accréditations

Installations
Procédures Similaires
Galerie

FAQ
Critique
Afficher tousLe Dr Vivek Vij est un chirurgien de transplantation de foie pionnier avec plus de 15 ans d'expérience dans le domaine. En tant que président de la transplantation hépatique et des sciences hépatobili... En savoir plus
Auteur
Afficher tous
Rédacteur médical principal
Le Dr Deepanshu Siwach est un pharmacien clinicien expérimenté titulaire d'un doctorat en pharmacie. Il a plus de 4 ans d'expérience et a travaillé avec des milliers de patients. Il a été associé à ... En savoir plus
Parcourir par Département
Explorer les procédures dans différents départements
Procédures Associées
Autres procédures de ce département
Obtenez un plan de traitement gratuit
Notre site Web utilise des cookies. politique de confidentialité.



