ការប្តូរបេះដូង Cost in India
អមបី ការប្តូរបេះដូង
Heart transplants have become a powerful lifesaving option for people living with severe and irreversible heart failure. Worldwide, more than 26 million people struggle with advanced heart failure, and nearly 5,000 heart transplants take place each year across major transplant centers. Despite this growing need, donor availability remains limited, which makes timely evaluation and placement on a transplant waiting list extremely important.
Modern transplant programs now use refined surgical techniques, advanced organ-preservation systems, and improved medications that protect the new heart after surgery. These developments have increased survival rates and allowed many patients to return to active, fulfilling lives. As global awareness of organ donation grows, more individuals now receive a second chance through successful transplantation.
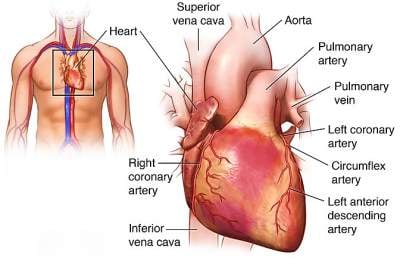
What Is a Heart Transplant?
A heart transplant is a major surgery in which doctors replace a severely damaged or failing heart with a healthy donor heart. This operation becomes an option when the patient's own heart can no longer pump enough blood to support the body, even after using medicines or devices.
Doctors commonly perform an orthotopic heart transplant, where they remove the diseased heart and place the donor heart in the same position. In rare cases, they may use a heterotopic transplant, in which the new heart works alongside the existing one. The goal is to restore strong circulation, improve breathing, and improve the patient's quality of life.
When or Why Is a Heart Transplant Needed?
Doctors consider a heart transplant when the heart becomes too weak to support normal body functions, even after using advanced cardiac treatments. The procedure becomes a lifesaving option when no other therapy can stabilize the patient's condition.
- End-Stage Heart Failure: Patients reach this stage when the heart cannot pump enough blood despite maximum medical therapy. They often experience severe breathlessness, swelling, and fatigue during simple activities.
- Dilated or Restrictive Cardiomyopathy: These conditions weaken or stiffen the heart muscle. When the damage progresses and symptoms worsen, a transplant becomes the most effective solution.
- Severe Coronary Artery Disease: Some patients develop irreversible damage after repeated heart attacks. When bypass surgery or stents cannot restore adequate heart function, a transplant offers the best chance for survival.
- Life-Threatening Arrhythmias: Irregular heart rhythms can become dangerous and may not respond to medicines or device therapy. A transplant helps stabilize the heart when these episodes continue.
- Congenital Heart Defects: Some adults live with complex birth-related heart problems that multiple surgeries fail to correct. When the heart weakens over time, doctors consider transplantation.
- Failed Previous Surgeries or Mechanical Support: Patients who do not improve with ventricular assist devices (VADs) or other major cardiac surgeries may require a transplant for long-term recovery.
ទទួលបានផែនការព្យាបាលដោយឥតគិតថ្លៃ
About ការប្តូរបេះដូង in India
តើការប្តូរបេះដូងនៅប្រទេសឥណ្ឌាមានតម្លៃប៉ុន្មាន?
តម្លៃជាមធ្យមនៃការប្តូរបេះដូងនៅក្នុងប្រទេសឥណ្ឌាមានចាប់ពីពី 45,000 ទៅ 70,000 ដុល្លារដែលមានប្រមាណ₹37 លាន ទៅ ₹58 លាន. អ្នកជំងឺដែលត្រូវការ ECMO ឧបករណ៍ជំនួយ ventricular (VAD) ឬជំនួយ ICU បន្ថែមអាចមានការចំណាយខ្ពស់ជាងបន្តិច។
ការវិភាគតម្លៃប៉ាន់ស្មាន
- ការវះកាត់ប្តូរសរីរាង្គ៖₹20,00,000 – ₹28,00,000
- ការស្នាក់នៅ និងតាមដានរបស់ ICU៖₹8,00,000 – ₹15,00,000
- ការយកសរីរាង្គ និងថ្លៃថែទាំម្ចាស់ជំនួយ៖₹4,00,000 – ₹7,00,000
- ការធ្វើតេស្ត និងការវាយតម្លៃមុនការប្តូរសរីរាង្គ៖₹2,00,000 – ₹4,00,000
- ឱសថអំឡុងពេលស្នាក់នៅមន្ទីរពេទ្យ៖₹1,00,000 – ₹2,50,000
- ស្នាក់នៅមន្ទីរពេទ្យបន្ទាប់ពី ICU៖₹1,50,000 – ₹3,00,000
មន្ទីរពេទ្យផ្តល់ការប៉ាន់ប្រមាណលម្អិតមុនពេលរាយបញ្ជីអ្នកជំងឺសម្រាប់ការប្តូរសរីរាង្គ ជួយគ្រួសាររៀបចំផែនការដំណើរព្យាបាលរបស់ពួកគេដោយច្បាស់លាស់។
អ្វីដែលថ្លៃដើមរួមបញ្ចូល
កញ្ចប់ប្តូរបេះដូងភាគច្រើននៅក្នុងប្រទេសឥណ្ឌាគ្របដណ្តប់ផ្នែកសំខាន់ៗនៃការវះកាត់ និងការថែទាំភ្លាមៗ៖
- ការពិគ្រោះយោបល់ជាមួយគ្រូពេទ្យបេះដូង គ្រូពេទ្យវះកាត់ប្តូរសរីរាង្គ និងគ្រូពេទ្យឯកទេសខាងថ្នាំស្ពឹក
- ការរៀបចំមុនពេលវះកាត់ រួមទាំងថ្លៃបន្ទប់វះកាត់ និងការប្រើថ្នាំសន្លប់
- ថ្លៃវះកាត់ប្តូរសរីរាង្គ រួមទាំងក្រុមវះកាត់ទាំងមូល
- ការទាញយកសរីរាង្គ និងការរក្សាបេះដូងម្ចាស់ជំនួយ
- ការស្នាក់នៅ ICU និងបន្តតាមដានក្រោយការវះកាត់
- ការស្នាក់នៅមន្ទីរពេទ្យ ជាធម្មតាមានរយៈពេលជាច្រើនថ្ងៃទៅច្រើនសប្តាហ៍
- ថាំពទ្យ ការចាក់ និងវត្ថុរាវដែលបានផ្តល់ឱ្យក្នុងអំឡុងពេលស្នាក់នៅមន្ទីរពេទ្យ
- ការព្យាបាលដោយភាពស៊ាំដំបូងបានចាប់ផ្តើមនៅក្នុង ICU
- ការថែទាំមុខរបួសក្រោយការវះកាត់ និងការព្យាបាលដោយចលនារហូតដល់ការហូរចេញ
ធាតុទាំងនេះគ្របដណ្តប់ដំណាក់កាលសំខាន់នៃការប្តូរសរីរាង្គ និងស្ថេរភាពដំបូង។
អ្វីដែលថ្លៃដើមមិនរាប់បញ្ចូល
ការចំណាយខ្លះធ្លាក់នៅខាងក្រៅកញ្ចប់មូលដ្ឋាន ព្រោះវាប្រែប្រួលពីអ្នកជំងឺទៅអ្នកជំងឺ៖
- ការថតរូបភាពកម្រិតខ្ពស់ និងការធ្វើតេស្តមន្ទីរពិសោធន៍ឯកទេស រួមទាំងការស្កេន PET ឬការធ្វើតេស្តហ្សែន
- ជំនួយចលនាឈាមរត់មេកានិច ដូចជា ECMO ឬ VAD ប្រសិនបើចាំបាច់
- ឱសថប្រឆាំងនឹងជំងឺរាតត្បាតយូរអង្វែង ដែលបន្តរហូតដល់ជីវិត
- ការព្យាបាលផលវិបាក ដូចជាការឆ្លងមេរោគ ឬវគ្គបដិសេធ
- ថ្លៃធ្វើដំណើរ កន្លែងស្នាក់នៅ និងទិដ្ឋាការសម្រាប់អ្នកជំងឺអន្តរជាតិ
- ការតាមដានការធ្វើកោសល្យវិច័យ និងការពិគ្រោះយោបល់ក្រោយការរំសាយចេញ
- ចូលមន្ទីរពេទ្យម្តងទៀត បើចាំបាច់ក្នុងកំឡុងឆ្នាំដំបូង
តើតម្លៃនៃការវះកាត់ប្តូរបេះដូងនៅទីក្រុង-Wise នៅប្រទេសឥណ្ឌាមានតម្លៃប៉ុន្មាន?
ការចំណាយលើការប្តូរបេះដូងមានភាពខុសប្លែកគ្នានៅតាមទីក្រុងធំៗរបស់ឥណ្ឌា ដោយសារភាពខុសគ្នានៃហេដ្ឋារចនាសម្ព័ន្ធមន្ទីរពេទ្យ បទពិសោធន៍កម្មវិធីប្តូរបេះដូង ភាពអាចរកបានរបស់ម្ចាស់ជំនួយ និងស្តង់ដារការថែទាំក្រោយការប្តូរសរីរាង្គ។ ការប្រៀបធៀបខាងក្រោមជួយអ្នកជំងឺឱ្យយល់ពីរបៀបដែលការចំណាយផ្លាស់ប្តូរពីទីក្រុងមួយទៅទីក្រុងមួយទៀត។
ទីក្រុង | ការចំណាយជាមធ្យម (USD) | ប្រហែល តម្លៃ (INR) |
| ញូវដេលី | 48,000 ទៅ 70,000 ដុល្លារ | ₹39,00,000 – ₹58,00,000 |
| ទីក្រុងបុមបៃ | $50,000 – $72,000 | ₹41,00,000 – ₹60,00,000 |
| ចេនណៃ | $45,000 – $68,000 | ₹37,00,000 – ₹55,00,000 |
| Bangalore | 48,000 ទៅ 70,000 ដុល្លារ | ₹39,00,000 – ₹58,00,000 |
| អ៊ីដ្រាបាដ | $46,000 – $69,000 | ₹38,00,000 – ₹56,00,000 |
ទីក្រុង New Delhi និង Mumbai៖ទីក្រុងទាំងពីរមានកម្មវិធីប្តូរសរីរាង្គកម្រិតខ្ពស់ជាមួយនឹង ICUs កម្រិតខ្ពស់ ការគាំទ្រ ECMO និងក្រុមវះកាត់ដែលមានបទពិសោធន៍។ និន្នាការនៃការចំណាយខ្ពស់ជាងបន្តិច ដោយសារការសម្របសម្រួលអ្នកផ្តល់ជំនួយយ៉ាងទូលំទូលាយ និងអង្គភាពបេះដូងទំនើប។
Chennai និង Hyderabad៖ទីក្រុងទាំងនេះផ្តល់ជូននូវសេវាប្តូរបេះដូងរឹងមាំក្នុងតម្លៃសមរម្យ។ មន្ទីរពេទ្យរបស់ពួកគេមានក្រុមដែលមានបទពិសោធន៍ ឧបករណ៍ទំនើបៗ និងប្រព័ន្ធគាំទ្រក្រោយការប្តូរសរីរាង្គដ៏រឹងមាំ។
Bangalore៖Bangalore លេចធ្លោសម្រាប់មន្ទីរពេទ្យទំនើប អ្នកឯកទេសជំនាញ និងដំណើរការអ្នកជំងឺអន្តរជាតិយ៉ាងរលូន។ អ្នកជំងឺជាច្រើនជ្រើសរើសវាសម្រាប់ការថែទាំប្រកបដោយប្រសិទ្ធភាព និងរយៈពេលរង់ចាំខ្លីជាង។
តើកត្តាអ្វីខ្លះដែលប៉ះពាល់ដល់តម្លៃនៃការប្តូរបេះដូងនៅប្រទេសឥណ្ឌា?
កត្តាវេជ្ជសាស្ត្រ ការវះកាត់ និងភស្តុភារជាច្រើនមានឥទ្ធិពលលើការចំណាយសរុបនៃការប្តូរបេះដូង។ ស្ថានភាពរបស់អ្នកជំងឺម្នាក់ៗមានលក្ខណៈប្លែកពីគេ ហើយចំនួនចុងក្រោយគឺអាស្រ័យលើកម្រិតនៃការថែទាំដែលត្រូវការមុន កំឡុងពេល និងក្រោយពេលវះកាត់។
- ការផ្គូផ្គងម្ចាស់ជំនួយ និងការបែងចែកសរីរាង្គ៖ការចំណាយអាចកើនឡើងនៅពេលដែលការទាញយកម្ចាស់ជំនួយពាក់ព័ន្ធនឹងការសម្របសម្រួលផ្លូវឆ្ងាយ ឬការដឹកជញ្ជូនស្មុគស្មាញ។ ការធ្វើតេស្តផ្គូផ្គងបន្ថែមក៏ប៉ះពាល់ដល់ការចំណាយផងដែរ។
- ការវាយតម្លៃមុនការប្តូរសរីរាង្គ៖អ្នកជំងឺឆ្លងកាត់ការវាយតម្លៃផ្នែកបេះដូង វេជ្ជសាស្ត្រ និងផ្លូវចិត្តយ៉ាងទូលំទូលាយ។ ចំនួននិងប្រភេទនៃការធ្វើតេស្តមានឥទ្ធិពលលើការចំណាយសរុបមុនពេលវះកាត់។
- ប្រភេទនិងភាពធ្ងន់ធ្ងរនៃជំងឺខ្សោយបេះដូង៖អ្នកជំងឺដែលមានជំងឺខ្សោយបេះដូងកម្រិតខ្ពស់ ឬមិនស្ថិតស្ថេរអាចត្រូវការការស្នាក់នៅក្នុងមន្ទីរពេទ្យបន្ថែម ការប្រើថ្នាំច្រើនមុខ ឬការចុះបញ្ជីការប្តូរជាបន្ទាន់ ដែលបង្កើនការចំណាយសរុប។
- ត្រូវការជំនួយផ្នែកមេកានិច (ECMO ឬ VAD)៖អ្នកជំងឺខ្លះត្រូវការជំនួយឈាមរត់បណ្តោះអាសន្នមុនពេលប្តូរ។ ECMO និងឧបករណ៍ជំនួយ ventricular បង្កើនតម្លៃព្យាបាលយ៉ាងខ្លាំង។
- រយៈពេលស្នាក់នៅ ICU និងមន្ទីរពេទ្យ៖ការត្រួតពិនិត្យ ICU យូរជាងនេះ ឬផលវិបាកអំឡុងពេលនៃការជាសះស្បើយ នាំឱ្យវិក័យប័ត្រមន្ទីរពេទ្យកើនឡើង។ អ្នកជំងឺដែលមានស្ថិរភាពច្រើនតែមានការស្នាក់នៅរយៈពេលខ្លី និងការចំណាយទាប។
- អ្នកជំនាញនៃក្រុមវះកាត់ និងប្តូរសរីរាង្គ៖គ្រូពេទ្យវះកាត់ និងមន្ទីរពេទ្យដែលមានបរិមាណប្តូរសរីរាង្គខ្ពស់ ច្រើនតែគិតថ្លៃបន្ថែមទៀត ដោយសារបច្ចេកវិទ្យាទំនើប បុគ្គលិកជំនាញ និងការថែទាំក្រោយការវះកាត់ឯកទេស។
- ផលវិបាកក្រោយការប្តូរសរីរាង្គ៖ប្រសិនបើការឆ្លងមេរោគ វគ្គបដិសេធ ឬភាពមិនប្រក្រតីនៃសរីរាង្គកើតឡើង អ្នកជំងឺអាចត្រូវការការធ្វើតេស្តបន្ថែម និងថ្នាំដែលអាចបង្កើនថ្លៃដើមចុងក្រោយ។
- តម្រូវការឱសថឯកទេស៖ឱសថការពារភាពស៊ាំមួយចំនួន ឬថ្នាំប្រឆាំងនឹងការបដិសេធកម្រិតខ្ពស់មានតម្លៃថ្លៃជាង ហើយអាចបង្កើនការចំណាយសរុបអាស្រ័យលើស្ថានភាពរបស់អ្នកជំងឺ។
តើតម្លៃវះកាត់ប្តូរបេះដូងក្នុងប្រទេសឥណ្ឌាប្រៀបធៀបជាមួយប្រទេសដទៃយ៉ាងណា?
ការវះកាត់ប្តូរបេះដូងនៅក្នុងប្រទេសឥណ្ឌានៅតែមានតម្លៃសមរម្យជាងនៅប្រទេសលោកខាងលិច និងមជ្ឈិមបូព៌ាភាគច្រើន។ អ្នកជំងឺទទួលបានការថែទាំវះកាត់កម្រិតខ្ពស់ ICUs ទំនើប ក្រុមវះកាត់ប្តូរជំនាញ និងពិធីការដែលទទួលយកជាអន្តរជាតិក្នុងតម្លៃប្រភាគនៃតម្លៃសកល។
ប្រទេស | ការចំណាយជាមធ្យម (USD) |
| ប្រទេសឥណ្ឌា | $45,000 - $70,000 |
| សហរដ្ឋអាមេរិក | $10,00,000 – $15,00,000 |
| ចក្រភពអង់គ្លេស | 2,50,000 ទៅ 4,00,000 ដុល្លារ |
| ប្រទេសថៃ | $80,000 - $1,20,000 |
| អារ៉ាប់រួម | $1,50,000 - $2,50,000 |
ប្រទេសឥណ្ឌាផ្តល់ការវះកាត់ប្តូរបេះដូងនៅតម្លៃទាប 70-90%ជាងសហរដ្ឋអាមេរិក ចក្រភពអង់គ្លេស ឬអារ៉ាប់រួម។ ទោះបីជាមានតម្លៃទាបជាងក៏ដោយ មន្ទីរពេទ្យប្រកាន់ខ្ជាប់នូវច្បាប់វេជ្ជសាស្ត្រដ៏តឹងរឹង ពិធីការផ្គូផ្គងអ្នកផ្តល់ជំនួយកម្រិតខ្ពស់ និងស្តង់ដារប្តូរសរីរាង្គដែលត្រូវបានទទួលស្គាល់ជាអន្តរជាតិ។ អ្នកជំងឺទទួលបានអត្ថប្រយោជន៍ពីការថែទាំដែលមានគុណភាពខ្ពស់ បច្ចេកវិទ្យាទំនើប និងអ្នកឯកទេសដែលមានបទពិសោធន៍ ដោយគ្មានបន្ទុកហិរញ្ញវត្ថុដែលឃើញនៅក្នុងប្រទេសដែលមានប្រាក់ចំណូលខ្ពស់។
តើលក្ខខណ្ឌច្បាប់អ្វីខ្លះដែលត្រូវអនុវត្តចំពោះការប្តូរបេះដូង?
ការប្តូរបេះដូងត្រូវបានគ្រប់គ្រងដោយច្បាប់ និងក្រមសីលធម៌ដ៏តឹងរឹង ដើម្បីធានាបាននូវភាពយុត្តិធម៌ សុវត្ថិភាព និងតម្លាភាពពេញលេញ។ ភាពស្របច្បាប់ទាំងនេះការពារទាំងអ្នកផ្តល់ជំនួយ និងអ្នកទទួល និងណែនាំមន្ទីរពេទ្យតាមរយៈគ្រប់ជំហាននៃដំណើរការប្តូរសរីរាង្គ។
- ច្បាប់បរិច្ចាកសរីរាង្គ៖ច្បាប់ប្តូរសរីរាង្គរបស់ឥណ្ឌាអនុញ្ញាតឱ្យបរិច្ចាគសរីរាង្គដោយការយល់ព្រមដោយស្ម័គ្រចិត្តប៉ុណ្ណោះ។ វេជ្ជបណ្ឌិតអាចប្រើបេះដូងសម្រាប់ការប្តូរបានលុះត្រាតែក្រុមដែលមានការបញ្ជាក់បញ្ជាក់ពីការស្លាប់ខួរក្បាលតាមរយៈការធ្វើតេស្តដែលត្រូវបានអនុម័តដោយស្របច្បាប់។
- វិញ្ញាបនប័ត្រមរណភាពខួរក្បាល៖វេជ្ជបណ្ឌិតអនុវត្តតាមពិធីសារដែលមានរចនាសម្ព័ន្ធដើម្បីប្រកាសពីការស្លាប់ខួរក្បាល។ អ្នកឯកទេសពីរផ្សេងគ្នាធ្វើតេស្ដសរសៃប្រសាទ និងបំពេញឯកសារផ្លូវការ មុនពេលបេះដូងម្ចាស់ជំនួយមានសិទ្ធិទទួលបានមកវិញ។
- ការអនុញ្ញាតសម្រាប់ការវះកាត់ប្តូរសរីរាង្គ៖មន្ទីរពេទ្យត្រូវការការយល់ព្រមពីគណៈកម្មាធិការប្តូរសរីរាង្គដែលមានការអនុញ្ញាត។ គណៈកម្មាធិការនេះពិនិត្យរបាយការណ៍វេជ្ជសាស្ត្រ ការយល់ព្រមពីម្ចាស់ជំនួយ និងការចង្អុលបង្ហាញអំពីការប្តូរ មុនពេលវាអនុញ្ញាតឱ្យការវះកាត់បន្ត។
- ប្រព័ន្ធបែងចែកសរីរាង្គ៖បណ្តាញចែករំលែកសរីរាង្គថ្នាក់ជាតិ និងរដ្ឋ (NOTTO, SOTTO, និង ROTTO) គ្រប់គ្រងបញ្ជីរង់ចាំ។ ប្រព័ន្ធទាំងនេះបែងចែកបេះដូងដោយផ្អែកលើភាពបន្ទាន់ផ្នែកវេជ្ជសាស្រ្ត ភាពត្រូវគ្នា និងពេលវេលារង់ចាំ ដោយធានានូវការចែកចាយដោយយុត្តិធម៌។
- ការយល់ព្រម និងការយល់ព្រមពីគ្រួសារ៖ទោះបីជាមានការបញ្ជាក់អំពីការស្លាប់ខួរក្បាលក៏ដោយ ក៏គ្រូពេទ្យតម្រូវឱ្យមានការអនុញ្ញាតជាផ្លូវការពីគ្រួសារអ្នកបរិច្ចាគ។ ពួកគេពន្យល់គ្រប់ជំហានយ៉ាងច្បាស់ ដើម្បីជួយគ្រួសារធ្វើការសម្រេចចិត្តប្រកបដោយការយល់ដឹង។
គោលការណ៍ណែនាំផ្លូវច្បាប់ទាំងនេះរក្សាស្តង់ដារសីលធម៌ និងធានាថាដំណើរការប្តូរសរីរាង្គនៅតែមានតម្លាភាព គណនេយ្យភាព និងសុវត្ថិភាពសម្រាប់អ្នកជំងឺគ្រប់រូប។
តើបេះដូងម្ចាស់ត្រូវបានជ្រើសរើសដោយរបៀបណា?
ការជ្រើសរើសបេះដូងម្ចាស់ជំនួយ គឺជាដំណើរការច្បាស់លាស់ និងពេលវេលា។ វេជ្ជបណ្ឌិតវាយតម្លៃកត្តាវេជ្ជសាស្ត្រ និងភ័ស្តុភារជាច្រើន ដើម្បីធានាថាបេះដូងដែលបានបរិច្ចាគត្រូវគ្នានឹងតម្រូវការ និងមុខងាររបស់អ្នកទទួលដោយសុវត្ថិភាពបន្ទាប់ពីការប្តូរសរីរាង្គ។
- ការបញ្ជាក់អំពីមរណភាពខួរក្បាល៖បេះដូងម្ចាស់ជំនួយមានសិទ្ធិទទួលបាន លុះត្រាតែគ្រូពេទ្យបញ្ជាក់ពីការស្លាប់ខួរក្បាលដោយប្រើការធ្វើតេស្តសរសៃប្រសាទដែលត្រូវបានអនុម័ត។ អ្នកឯកទេសឯករាជ្យពីរនាក់កត់ត្រាការរកឃើញទាំងនេះ ដើម្បីធានាបាននូវភាពត្រឹមត្រូវផ្នែកច្បាប់ និងផ្នែកវេជ្ជសាស្ត្រ។
- ភាពឆបគ្នានៃក្រុមឈាម៖វេជ្ជបណ្ឌិតត្រូវគ្នានឹងក្រុមអ្នកផ្តល់ឈាម និងអ្នកទទួល ដើម្បីកាត់បន្ថយហានិភ័យនៃការបដិសេធ។ ការផ្គូផ្គងដែលត្រូវគ្នាជួយឱ្យបេះដូងថ្មីដំណើរការយ៉ាងរលូននៅពេលប្តូរ។
- ទំហំ និងអាយុត្រូវគ្នា៖បេះដូងម្ចាស់ជំនួយគួរតែផ្គូផ្គងនឹងទំហំរាងកាយ និងអាយុរបស់អ្នកទទួល។ បេះដូងដែលតូចពេក ឬធំពេក ប្រហែលជាមិនផ្តល់ចរន្តឈាមរត់ប្រកបដោយសុវត្ថិភាព និងមានប្រសិទ្ធភាពនោះទេ។
- ការផ្គូផ្គងជាលិកា និងការផ្គូផ្គងឈើឆ្កាង៖វេជ្ជបណ្ឌិតធ្វើការធ្វើតេស្តមន្ទីរពិសោធន៍ជាក់លាក់ដើម្បីពិនិត្យមើលភាពឆបគ្នានៃប្រព័ន្ធភាពស៊ាំ។ ការផ្គូផ្គងអវិជ្ជមានកាត់បន្ថយឱកាសនៃការបដិសេធ និងធ្វើអោយប្រសើរឡើងនូវភាពជោគជ័យរយៈពេលវែង។
- ការវាយតម្លៃមុខងារបេះដូង៖ក្រុមប្តូរសរីរាង្គវាយតម្លៃបេះដូងម្ចាស់ជំនួយដោយប្រើការពិនិត្យរាងកាយ អេកូបេះដូង និងការធ្វើតេស្តឈាម។ ការត្រួតពិនិត្យទាំងនេះបញ្ជាក់ថាបេះដូងមានសុខភាពល្អ និងរឹងមាំគ្រប់គ្រាន់សម្រាប់ការប្តូរសរីរាង្គ។
- បង្អួចពេលវេលាសម្រាប់ការទាញយក៖ក្រុមការងារទៅយក និងដឹកជញ្ជូនបេះដូងម្ចាស់ជំនួយក្នុងរយៈពេលកំណត់យ៉ាងតឹងរ៉ឹង ដើម្បីរក្សាមុខងាររបស់វា។ ការសម្របសម្រួលរវាងមន្ទីរពេទ្យធានាការផ្ទេរដោយរលូន និងឆាប់រហ័ស។
តើការវាយតម្លៃអ្វីខ្លះដែលទាមទារមុនពេលប្តូរបេះដូង?
វេជ្ជបណ្ឌិតធ្វើការវាយតម្លៃឱ្យបានហ្មត់ចត់មុនពេលបន្ថែមអ្នកជំងឺទៅក្នុងបញ្ជីរង់ចាំការប្តូរសរីរាង្គ។ ការវាយតម្លៃទាំងនេះជួយបញ្ជាក់ថាអ្នកជំងឺមានភាពស័ក្តិសមខាងផ្នែកវេជ្ជសាស្ត្រ រៀបចំអារម្មណ៍ និងត្រៀមខ្លួនជាស្រេចសម្រាប់ការថែទាំក្រោយការប្តូរសរីរាង្គរយៈពេលវែង។
- ការវាយតម្លៃផ្នែកវេជ្ជសាស្ត្រ៖គ្រូពេទ្យពិនិត្យមុខងារសួត មុខងារតម្រងនោម កម្លាំងថ្លើម និងគីមីឈាម។ ការសិក្សាអំពីរូបភាពដូចជា អេកូបេះដូង ការស្កេន CT ឬ MRI ជួយឱ្យពួកគេវាស់ការខូចខាតបេះដូង។
- តេស្តបេះដូង៖អ្នកជំងឺឆ្លងកាត់ ECG ការធ្វើតេស្តស្ត្រេស ការបូមបេះដូង និងការថតរូបភាពកម្រិតខ្ពស់នៅពេលចាំបាច់។
- ការពិនិត្យជំងឺមហារីក និងការឆ្លងមេរោគ៖វេជ្ជបណ្ឌិតពិនិត្យរកមើលជំងឺមហារីក ការឆ្លងមេរោគរយៈពេលវែង បញ្ហាធ្មេញ និងលក្ខខណ្ឌទាក់ទងនឹងភាពស៊ាំ។ ពួកគេព្យាបាលការឆ្លងមេរោគដែលមានស្រាប់មុនពេលប្តូរសរីរាង្គ ដើម្បីកាត់បន្ថយហានិភ័យក្រោយការវះកាត់។
- ការវាយតម្លៃផ្លូវចិត្ត៖ការប្តូរជោគជ័យទាមទារការត្រៀមខ្លួនខាងអារម្មណ៍។ អ្នកចិត្តសាស្រ្តនិយាយជាមួយអ្នកជំងឺដើម្បីយល់ពីកម្លាំងផ្លូវចិត្ត ជំនាញទប់ទល់ និងប្រព័ន្ធជំនួយតាមផ្ទះ។
- របៀបរស់នៅ និងការវាយតម្លៃសង្គម៖វេជ្ជបណ្ឌិតវាយតម្លៃសមត្ថភាពរបស់អ្នកជំងឺក្នុងការតាមដានថ្នាំពេញមួយជីវិត ចូលរួមការតាមដាន និងរក្សាបរិយាកាសផ្ទះប្រកបដោយស្ថិរភាព។ ពួកគេក៏ពិភាក្សាអំពីការផ្លាស់ប្តូររបៀបរស់នៅសំខាន់ៗ រួមទាំងរបបអាហារ ការធ្វើលំហាត់ប្រាណ និងការជៀសវាងការជក់បារី ឬគ្រឿងស្រវឹង។
- ការប្រឹក្សាផ្នែកហិរញ្ញវត្ថុ៖អ្នកសម្របសម្រួលការប្តូរសរីរាង្គពន្យល់ពីការចំណាយពេញលេញ រួមទាំងការវះកាត់ ការថែទាំ ICU និងថ្នាំរយៈពេលវែង។ ពួកគេណែនាំអ្នកជំងឺលើការធានារ៉ាប់រង ការចំណាយរំពឹងទុក និងការចំណាយតាមដាន។
តើការប្តូរបេះដូងត្រូវបានអនុវត្តយ៉ាងដូចម្តេច?
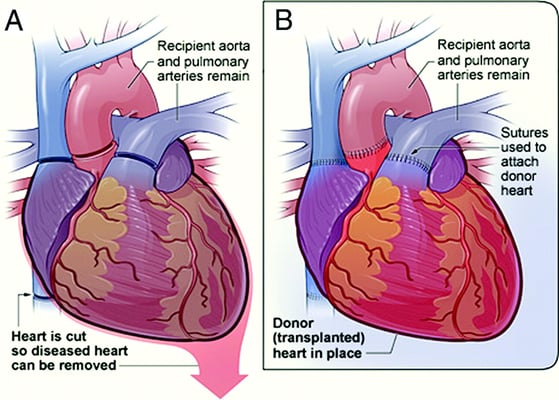
ការប្តូរបេះដូងធ្វើតាមលំដាប់លំដោយដែលបានគ្រោងទុកយ៉ាងប្រុងប្រយ័ត្ន។ ក្រុមវះកាត់ទាំងមូលធ្វើការរួមគ្នាដើម្បីធានាសុវត្ថិភាព ភាពជាក់លាក់ និងការផ្លាស់ប្តូរដោយរលូនពីបេះដូងដែលខ្សោយទៅបេះដូងម្ចាស់ជំនួយ។
- ការប្រើថ្នាំសន្លប់ និងការរៀបចំ៖វេជ្ជបណ្ឌិតចាប់ផ្តើមដោយការប្រើថ្នាំសន្លប់ទូទៅ ដើម្បីអោយអ្នកជំងឺគេងលក់ស្រួលពេញមួយការវះកាត់។ បន្ទាប់មក ក្រុមការងាររៀបចំតំបន់ទ្រូង និងតាមដានយ៉ាងដិតដល់នូវសញ្ញាសំខាន់ៗ។
- បើកទ្រូង៖គ្រូពេទ្យវះកាត់ធ្វើការវះកាត់ចំកណ្តាលទ្រូង ហើយបើកឆ្អឹងទ្រូងដើម្បីឈានដល់បេះដូង។ វិធីសាស្រ្តនេះផ្តល់នូវទិដ្ឋភាពច្បាស់លាស់ និងសុវត្ថិភាពនៃរចនាសម្ព័ន្ធសំខាន់ៗទាំងអស់។
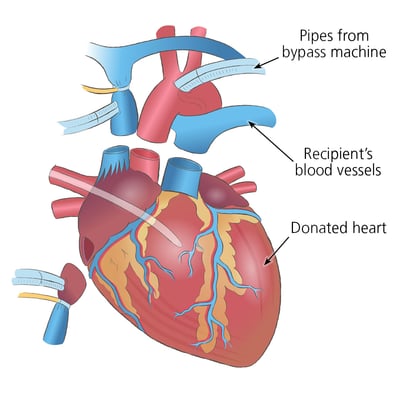
- ការភ្ជាប់ទៅម៉ាស៊ីនបេះដូងសួត៖វេជ្ជបណ្ឌិតប្រើម៉ាស៊ីនសួតបេះដូងដើម្បីរក្សាឈាមឱ្យហូរតាមរាងកាយ ខណៈដែលគ្រូពេទ្យវះកាត់យកបេះដូងដែលខូចចេញ។ ម៉ាស៊ីននេះផ្គត់ផ្គង់អុកស៊ីសែន និងរក្សាចរន្តឈាមក្នុងអំឡុងពេលប្រតិបត្តិការ។
- ការដកបេះដូងដែលមានជម្ងឺ៖គ្រូពេទ្យវះកាត់ដកបេះដូងដែលបរាជ័យចេញពីសរសៃឈាមធំៗ ដោយបន្សល់ទុកផ្នែកដែលបម្រើជាយុថ្កាសម្រាប់បេះដូងថ្មី។ ជំហាននេះជម្រះផ្លូវសម្រាប់បេះដូងម្ចាស់ជំនួយ។
- ដាំបេះដូងម្ចាស់ជំនួយ៖គ្រូពេទ្យវះកាត់ដាក់បេះដូងអ្នកបរិច្ចាគដោយប្រយ័ត្នប្រយែង ហើយភ្ជាប់វាទៅនឹងសរសៃឈាមសំខាន់ៗ (aorta, pulmonary artery, and veins)។ ការតភ្ជាប់នីមួយៗត្រូវតែមានភាពច្បាស់លាស់ដើម្បីធានាបាននូវលំហូរឈាមត្រឹមត្រូវ។
- ចាប់ផ្តើមឡើងវិញ និងកែតម្រូវបេះដូងថ្មី៖នៅពេលភ្ជាប់រួច គ្រូពេទ្យវះកាត់ចាប់ផ្តើមបេះដូងអ្នកបរិច្ចាគឡើងវិញ។ ក្រុមការងារកែសម្រួលថ្នាំ និងតាមដានសម្ពាធឈាម ចង្វាក់ និងឈាមរត់យ៉ាងជិតស្និទ្ធ ដើម្បីធានាបាននូវស្ថេរភាព។
តើអត្រានៃការស្តារឡើងវិញ និងជោគជ័យបន្ទាប់ពីការប្តូរបេះដូងគឺជាអ្វី?
ការងើបឡើងវិញបន្ទាប់ពីការប្តូរបេះដូងកើតឡើងក្នុងដំណាក់កាលជាច្រើន។ ដំណាក់កាលនីមួយៗផ្តោតលើការព្យាបាល ការកសាងកម្លាំងឡើងវិញ និងការការពារបេះដូងថ្មី។ វេជ្ជបណ្ឌិតណែនាំគ្រប់ជំហាន ដើម្បីធានាបាននូវវឌ្ឍនភាពរលូន និងស្ថិរភាពយូរអង្វែង។
ការងើបឡើងវិញភ្លាមៗបន្ទាប់ពីការវះកាត់
អ្នកជំងឺចំណាយពេលដំបូង៧ ទៅ ១៤ ថ្ងៃ។នៅក្នុងមន្ទីរពេទ្យ។ រយៈពេលដំបូងរួមមានការត្រួតពិនិត្យ ICU យ៉ាងជិតស្និទ្ធ ជំនួយការដកដង្ហើម និងការកែតម្រូវថ្នាំដោយប្រុងប្រយ័ត្ន។ នៅពេលដែលបេះដូងថ្មីដំណើរការជាលំដាប់ គ្រូពេទ្យផ្លាស់ទីអ្នកជំងឺទៅកាន់អង្គភាពចុះក្រោម ដើម្បីបន្តការសង្គ្រោះ។
ការងើបឡើងវិញនៅផ្ទះ
អ្នកជំងឺភាគច្រើនត្រឡប់ទៅផ្ទះវិញនៅខាងក្នុង3 ទៅ 4 សប្តាហ៍. ក្នុងអំឡុងពេលនេះ ពួកគេធ្វើតាមផែនការដែលមានរចនាសម្ព័ន្ធដែលរួមមានការដើរ សកម្មភាពពន្លឺ និងការថែទាំមុខរបួស។ ការតាមដានជាទៀងទាត់ជួយក្រុមតាមដានដំណើរការរបស់បេះដូង និងកែតម្រូវថ្នាំនៅពេលចាំបាច់។
ត្រឡប់ទៅសកម្មភាពធម្មតាវិញ។
ជាធម្មតា អ្នកជំងឺបន្តសកម្មភាពប្រចាំថ្ងៃជាប្រចាំនៅក្នុងខ្លួន6 ទៅ 8 សប្តាហ៍. ពួកគេត្រឡប់ទៅធ្វើការនៅ៣ ទៅ ៦ ខែអាស្រ័យលើការងាររបស់ពួកគេ និងតម្រូវការរាងកាយនៃតួនាទីរបស់ពួកគេ។ កម្មវិធីលំហាត់ប្រាណ និងការស្តារឡើងវិញនូវបេះដូង ពង្រឹងភាពរឹងមាំ និងគាំទ្រដល់ការស្តារឡើងវិញរយៈពេលវែង។
អ្នកជំងឺលេបថ្នាំការពារបេះដូងថ្មីពេញមួយជីវិត។ ការពិនិត្យជាទៀងទាត់ ការធ្វើកោសល្យវិច័យបេះដូង ការធ្វើតេស្តឈាម និងការថតរូបភាពអាចជួយរកឃើញការផ្លាស់ប្តូរដំបូង និងរក្សាបេះដូងឱ្យដំណើរការល្អ។
អត្រាជោគជ័យ
លទ្ធផលនៃការប្តូរបេះដូងបន្តប្រសើរឡើងជាមួយនឹងវិធីសាស្ត្រវះកាត់កាន់តែប្រសើរ ការថែទាំ ICU កម្រិតខ្ពស់ និងថ្នាំប្រឆាំងការបដិសេធទំនើប។
- អត្រារស់រានមានជីវិត 1 ឆ្នាំ។ឥឡូវនេះឈានដល់85-90%នៅក្នុងមជ្ឈមណ្ឌលប្តូរសរីរាង្គដែលបានបង្កើតឡើងយ៉ាងល្អ។
- អត្រារស់រានមានជីវិត 5 ឆ្នាំ។នៅសល់នៅជុំវិញ70-75%អាស្រ័យលើអាយុ និងសុខភាពមូលដ្ឋាន។
អ្នកជំងឺជាច្រើនរស់នៅប្រកបដោយសុខភាពល្អ ជីវិតសកម្មអស់ជាច្រើនទសវត្សរ៍បន្ទាប់ពីការប្តូរសរីរាង្គ។
ហេតុអ្វីបានជាជ្រើសរើសប្រទេសឥណ្ឌាសម្រាប់ការប្តូរបេះដូង?
ប្រទេសឥណ្ឌាបានក្លាយទៅជាគោលដៅដែលអាចទុកចិត្តបានសម្រាប់ការប្តូរបេះដូង ដោយសារតែអ្នកជំងឺទទួលបានការថែទាំវេជ្ជសាស្រ្តកម្រិតខ្ពស់ ក្រុមជំនាញខ្ពស់ និងការគាំទ្រក្រោយការវះកាត់ដ៏រឹងមាំក្នុងតម្លៃមួយចំណែកនៃតម្លៃសកល។ មន្ទីរពេទ្យនៅទូទាំងប្រទេសរួមបញ្ចូលគ្នានូវជំនាញ បច្ចេកវិទ្យាទំនើប និងកម្មវិធីប្តូរសរីរាង្គដែលមានរចនាសម្ព័ន្ធល្អ ដើម្បីធានាបាននូវលទ្ធផលប្រកបដោយសុវត្ថិភាព និងគួរឱ្យទុកចិត្ត។
- គ្រូពេទ្យវះកាត់ប្តូរបេះដូងដែលមានបទពិសោធន៍៖គ្រូពេទ្យវះកាត់ប្តូរសរីរាង្គរបស់ប្រទេសឥណ្ឌាដោះស្រាយករណីស្មុគស្មាញជាទៀងទាត់ និងនាំមកនូវបទពិសោធន៍ជាច្រើនទសវត្សរ៍ក្នុងការគ្រប់គ្រងជំងឺខ្សោយបេះដូងដំណាក់កាលចុងក្រោយ។
- ICUs និងបច្ចេកវិទ្យាបេះដូងកម្រិតខ្ពស់៖មន្ទីរពេទ្យប្រើប្រាស់ការដំឡើង ICU ទំនើប ម៉ាស៊ីន ECMO ឧបករណ៍ជំនួយ ventricular និងប្រព័ន្ធត្រួតពិនិត្យកម្រិតខ្ពស់។
- ការបែងចែក និងការសម្របសម្រួលសរីរាង្គខ្លាំង៖ប្រទេសឥណ្ឌាមានបណ្តាញចែករំលែកសរីរាង្គដែលបានគ្រប់គ្រងថ្នាក់ជាតិ ដែលធានានូវការបែងចែកដោយយុត្តិធម៌ និងការគ្រប់គ្រងម្ចាស់ជំនួយជាប្រព័ន្ធ។
- ការព្យាបាលតម្លៃសមរម្យ ជាមួយនឹងស្តង់ដារអន្តរជាតិ៖អ្នកជំងឺប្តូរសរីរាង្គទទួលបានការថែទាំលំដាប់ពិភពលោកក្នុងតម្លៃទាបជាងយ៉ាងខ្លាំងបើប្រៀបធៀបទៅនឹងសហរដ្ឋអាមេរិក ចក្រភពអង់គ្លេស ឬមជ្ឈឹមបូព៌ា។
- មជ្ឈមណ្ឌលប្តូរសរីរាង្គដែលទទួលស្គាល់៖មន្ទីរពេទ្យបេះដូងកំពូល ៗ ជាច្រើនបានទទួលការទទួលស្គាល់ NABH និង JCI ដោយធានានូវស្តង់ដារសុវត្ថិភាពខ្ពស់ ការគ្រប់គ្រងការឆ្លងមេរោគ និងការអនុវត្តផ្នែកវេជ្ជសាស្ត្រផ្អែកលើភស្តុតាង។
- ក្រុមនិយាយភាសាអង់គ្លេស៖វេជ្ជបណ្ឌិត គិលានុបដ្ឋាយិកា និងអ្នកសម្របសម្រួលការប្តូរសរីរាង្គ ប្រាស្រ័យទាក់ទងគ្នាយ៉ាងច្បាស់លាស់ជាភាសាអង់គ្លេស ដែលធ្វើឲ្យដំណើរការមានភាពងាយស្រួល និងធានាដល់អ្នកជំងឺអន្តរជាតិ។
- សេវាគាំទ្រអ្នកជំងឺទូលំទូលាយ៖មន្ទីរពេទ្យជួយជាមួយទិដ្ឋាការវេជ្ជសាស្រ្ត ការផ្ទេរអាកាសយានដ្ឋាន ការស្នាក់នៅ ការប្រឹក្សាហិរញ្ញវត្ថុ និងផែនការតាមដាន។ ការគាំទ្រនេះធានានូវដំណើរដ៏រលូនពីការវាយតម្លៃរហូតដល់ការស្តារឡើងវិញ។
__Placeverver_0__ ការប្រៀបធៀបការចំណាយតាមប្រទេស
ប្រៀបធៀបកម្មវិធី __Placeverver_0__ ចំណាយនៅទូទាំងប្រទេសផ្សេងៗគ្នាដើម្បីធ្វើការសម្រេចចិត្តដែលបានជូនដំណឹងអំពីការព្យាបាលរបស់អ្នក។
| រសុករេស | ជួរចំណាយ (ដុល្លារអាមេរិក) | ការសន្សំសក្តានុពល | កិច្ច |
|---|---|---|---|
INIndiaថ្ផី currentតម្លៃដ៏ល្អបំផុត | $45,000 - $70,000 | — | ទទួលបានការដកស្រង់ |
សម្គាល់ៈ ការចំណាយអាចខុសគ្នាអាស្រ័យលើជម្រើសមន្ទីរពេទ្យប្រភេទរបៀបសេវាកម្មបន្ថែមនិងតម្រូវការផ្នែកវេជ្ជសាស្រ្តនីមួយៗ។
មន្ទីរពេទ្យឈានមុខគេសម្រាប់ __Placeverver_0__ ក្នុង __Placeerver_1__

Medical Park Bahcelievler Hospital
Medical Park Bahcelievler Hospital is a 242-bed JCI-accredited hospital in Istanbul, established in 2007. Spread across 33,000 square meters and 19 fl...
ការទទួលស្គាល់

មធ្យោបាយបរិក្ខារ
Memorial Ankara Hospital
Memorial Ankara Hospital is a JCI-accredited private hospital in Turkey, with more than 230 beds and 60 intensive care units. Spread across 42,000 squ...
ការទទួលស្គាល់

មធ្យោបាយបរិក្ខារ
Saudi German Hospital, Cairo
Saudi German Hospital, Cairo, is a multi-specialty hospital located in Cairo and part of the Saudi German Hospitals Group. Established in 2016, it has...
ការទទួលស្គាល់

មធ្យោបាយបរិក្ខារ
Cleopatra Hospital, Cairo
Cleopatra Hospital is a 356-bed private hospital in Cairo, Egypt, established in 1984 and part of the Cleopatra Hospitals Group. It offers more than 4...
មធ្យោបាយបរិក្ខារ
As-Salam International Hospital, Cairo
As-Salam International Hospital is a 300+ bed JCI-accredited hospital in Cairo, Egypt. It offers advanced care in cardiology, oncology, neurology, ort...
ការទទួលស្គាល់


មធ្យោបាយបរិក្ខារ
Piyavate Hospital
Piyavate Hospital is a 150-bed private hospital in central Bangkok, established in 1993. The hospital provides care in cardiology, neurology, orthoped...
ការទទួលស្គាល់


មធ្យោបាយបរិក្ខារ
Phyathai 2 International Hospital
Phyathai 2 International Hospital is a JCI-accredited tertiary care hospital in Bangkok, Thailand, established in 1987. The hospital operates 550 inpa...
ការទទួលស្គាល់


មធ្យោបាយបរិក្ខារ
Bangpakok 9 International Hospital
Bangpakok 9 International Hospital is a JCI-accredited tertiary care hospital in Bangkok, Thailand, established in 2003. Operating under the BPK Hospi...
ការទទួលស្គាល់


មធ្យោបាយបរិក្ខារ
Vejthani Hospital
Vejthani Hospital is a JCI-accredited tertiary care hospital in Bangkok, Thailand, established in 1994. With approximately 263 inpatient beds and more...
ការទទួលស្គាល់

មធ្យោបាយបរិក្ខារ
Bangkok Hospital
Bangkok Hospital is one of Thailand's leading private tertiary care hospitals, established in 1972 and operating under the BDMS network. The hospital ...
ការទទួលស្គាល់

មធ្យោបាយបរិក្ខារ
នីតិវិធីស្រដៀងគ្នា
វិចិរតសាល

សំណួរគេសួរញឹកញាប់
អ្នកវិស្វិក
មើលទាំងអស់Dr. Vivek Vij is a pioneering liver transplant surgeon with over 15 years of experience in the field. As the Chairman of Liver Transplantation and Hepatobiliary Sciences at Fortis Hospitals, he has be... អានបន្ថែម
អ្នកនិបន្ធ
មើលទាំងអស់
ក្បាល - សេវាអ្នកជំងឺអន្តរជាតិ
វេជ្ជបណ្ឌិត Riya Shree គឺជាអ្នកព្យាបាលរោគកាយសម្បទាដែលបានបញ្ចប់កម្មសិក្សានៅមន្ទីរពេទ្យ Mata Chanan Devi ទីក្រុង New Delhi ដោយទទួលបានបទពិសោធន៍ផ្ទាល់ក្នុងការថែទាំអ្នកជំងឺ និងការស្តារនីតិសម្បទា។ នាងបានបម... អានបន្ថែម
រកមើលដោយនាយកដ្ឋាន
ស្វែងរកនីតិវិធីនៅក្នុងនាយកដ្ឋានផ្សេងៗគ្នា
នីតិវិធីពាក់ព័ន្ធ
នីតិវិធីផ្សេងទៀតនៅក្នុងនាយកដ្ឋាននេះ
ទទួលបានផែនការព្យាបាលដោយឥតគិតថ្លៃ
គេហទំព័ររបស់យើងប្រើខូឃីស៍។ គោលការណ៍ភាពឯកជន.