حول زرع الرحم
تقدم عملية زرع الرحم أملاً جديداً للنساء اللواتي لا يستطعن الحمل بسبب غياب الرحم أو مرض الرحم الحاد. مع تطور العلوم الإنجابية ، خلق هذا الإجراء طريقًا إلى الأمومة البيولوجية للأفراد الذين لم يكن لديهم خيار سوى التبني أو تأجير الأرحام.
عالميًا ،1 من كل 5000 امرأةيولد بدون رحم ، ويفقده الكثير بسبب الحالات الطبية. بالنسبة لهؤلاء النساء ، غالبًا ما تجلب عدم القدرة على الإنجاب وحمل الطفل تحديات عاطفية عميقة. مع وصول زرع الرحم ، أصبح لدى الكثيرين الآن فرصة لتجربة الحمل والولادة والأمومة بطريقة كان يُعتقد سابقًا أنها مستحيلة.
اكتسب الإجراء الانتباه في جميع أنحاء العالم مع حدوث ولادة أكثر نجاحًا ، مما يدل على جدواها وإمكانياتها المتزايدة.
ما هي زرع الرحم؟
زرع الرحم هو إجراء يقوم فيه الأطباء بوضع رحم سليم من متبرع إلى امرأة ليس لديها رحم فعال. الهدف هو استعادة القدرة على الحمل والحمل والإنجاب.
على عكس عمليات زرع الأعضاء التي تدعم الحياة ، تدعم عملية زرع الرحم عملية خلق الحياة. عادة ما يكون ملفزرع مؤقت، مما يعني أن الرحم يبقى في مكانه فقط حتى يكمل المتلقي حملًا أو حملين. بعد الولادة، غالبًا ما يزيل الأطباء الرحم المزروع حتى يتمكن المريض من إيقاف الأدوية المثبطة للمناعة.
يجمع هذا الإجراء بين جراحة الزرع المتقدمة والطب التناسلي ، مما يمنح النساء المصابات بالعقم في الرحم فرصة لتجربة الحمل بشكل مباشر.
من يحتاج إلى زرع الرحم؟
يوصى بزرع الرحم للنساء اللواتي لا يمكنهن الحمل بنجاح بسبب غياب أو ضعف وظيفة الرحم. الشرط معروف باسمالعقم المطلق لعامل الرحم (AUFI)ويؤثر على النساء من مختلف الفئات العمرية والخلفيات.
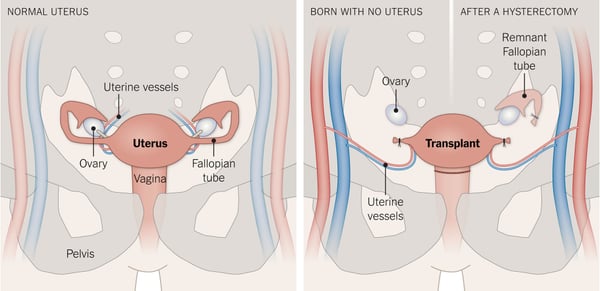
- النساء المولودات بدون رحم (متلازمة MRKH):تولد بعض النساء بحالة خلقية تسمى متلازمة ماير روكيتانسكي كوستر هاوزر (MRKH) ، حيث لا يتطور الرحم.
- النساء اللواتي فقدن الرحم:يمكن أن تجعل الاستئصال الجراحي للرحم بسبب الأورام الليفية أو السرطان أو العدوى الشديدة أو مضاعفات الولادة التي تهدد الحياة أمرًا مستحيلًا.
- المرأة التي لديها رحم غير وظيفي:قد تؤدي التشوهات الهيكلية أو الندبات الشديدة أو فقدان الحمل المتكرر إلى رحم لا يدعم الحمل.
- المرأة التي لا تستطيع استخدام تأجير الأرحام:بالنسبة للنساء اللائي يعشن في المناطق التي يكون فيها تأجير الأرحام مقيدًا أو غير متوفر ، قد تصبح زرع الرحم هي الطريقة الوحيدة لإنجاب طفل بيولوجي.
من هو المرشح المناسب لعملية زرع الرحم؟
يقوم الأطباء بتقييم العديد من العوامل الطبية والعاطفية قبل الموافقة على شخص ما لإجراء عملية زرع الرحم. نظرًا لأن الإجراء معقد ويتضمن متابعة طويلة الأجل ، يجب أن يستوفي المرشح المثالي معايير محددة.
- المرأة في صحة عامة جيدة:يجب ألا يعاني المرشحون من أمراض القلب أو الكلى أو الكبد الخطيرة التي يمكن أن تزيد من المخاطر الجراحية أو تتداخل مع الحمل.
- النساء بين 20 و 40 سنة:توفر هذه الفئة العمرية أعلى احتمالية لحمل ناجح وولادة آمنة بعد عملية الزرع.
- القدرة على الخضوع لتلقيح التلقيح الصناعي:نظرًا لأن الحمل الطبيعي غير ممكن ، يجب أن يكون المرشحون لائقين طبيًا لتحفيز المبيض وتجميد الأجنة قبل الزرع.
- لا توجد عدوى نشطة أو اضطرابات مناعية ذاتية:يمكن أن تؤدي الحالات التي تثبط المناعة أو تزيد من خطر العدوى إلى تعقيد كل من التعافي من عملية الزرع والحمل.
- الاستعداد النفسي والنفسي:تشمل العملية جراحة كبرى وعلاج مثبط للمناعة وحمل خاضع للإشراف الطبي. المرونة العاطفية ضرورية.
- نظام دعم قوي:يستفيد المرشحون من مشاركة الأسرة أو الشريك طوال عملية العلاج والحمل والشفاء.
يضمن التقييم التفصيلي أن يكون لدى المريض أفضل فرصة لعملية زرع آمنة وحمل ناجح.
كيف يتم إجراء عملية زرع الرحم؟
تتضمن عملية زرع الرحم عدة خطوات مخططة بعناية ، تبدأ قبل الجراحة الفعلية بوقت طويل. فهو يجمع بين التصوير المتقدم وإعداد التلقيح الاصطناعي وتنسيق المانحين والإجراءات الجراحية المعقدة لضمان أفضل نتيجة ممكنة.
- تقييم ما قبل الزرع:يقوم الأطباء بإجراء تقييم طبي كامل، بما في ذلك اختبارات الدم والتصوير وتقييم الخصوبة والفحص النفسي. يتم إجراء التلقيح الاصطناعي مسبقًا ، ويتم تجميد الأجنة لنقلها بعد الشفاء.
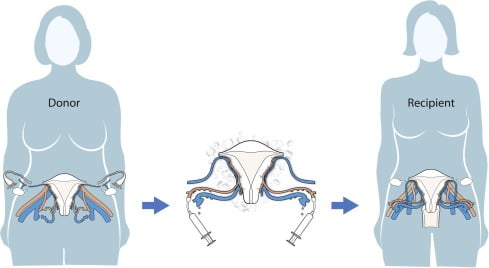
- اختيار المانحين:قد يكون المتبرع قريبًا على قيد الحياة أو متطوعًا غير مرتبط أو متبرع متوفى. يقوم الأطباء بتقييم التاريخ الطبي للمتبرع وصحة الرحم للتأكد من أن الرحم مناسب للزرع.
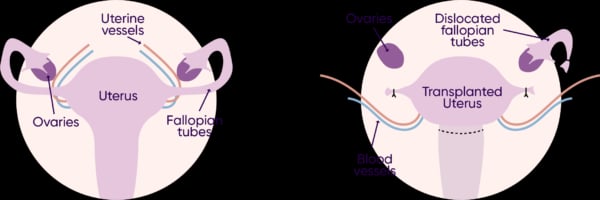
- الإجراء الجراحي:يقوم الجراحون بإزالة الرحم من المتبرع وزرعه في المتلقي عن طريق ربط الأوعية الدموية والأربطة. الإجراء مفصل وقد يستغرق عدة ساعات بسبب الطبيعة الدقيقة للهياكل المعنية.
- الأدوية المثبطة للمناعة:يتناول المرضى الأدوية المضادة للرفض طوال الفترة التي يظل فيها الرحم في مكانه. تحمي هذه الأدوية العضو المزروع وتدعم بيئة صحية للحمل.
- نقل الأجنة ومراقبة الحمل:بعد بضعة أشهر من الشفاء المستقر ، ينقل الأطباء جنينًا واحدًا إلى الرحم المزروع. تتم مراقبة الحمل عن كثب من خلال فحوصات منتظمة واختبارات دم واستشارات متخصصة لضمان سلامة كل من الأم والطفل.
احصل على خطة علاج مجانية
حول زرع الرحم في الهند
ما هي تكلفة زرع الرحم في الهند؟
يتراوح متوسط تكلفة عملية زرع الرحم في الهند من28.000 دولار إلى 50.000 دولار، وهو ما يقرب من23 ألف روبية إلى 42 ألف روبية. ويشمل جراحة المتبرع، وجراحة المتلقي، ودورات التلقيح الصناعي، والعلاج المثبط للمناعة، ومراقبة الحمل.
وبالمقارنة، فإن نفس الإجراء قد يكلف200000-300000 دولارفي الولايات المتحدة و100000-200000 دولارفي أوروبا.
توزيع التكلفة حسب مكون العلاج
عنصر | التكلفة (بالدولار الأمريكي) | التكلفة (روبية هندية) |
| تقييم ما قبل الزرع | 3000 دولار - 5000 دولار | 2,50,000 روبية هندية - 4,10,000 روبية هندية |
| التلقيح الاصطناعي + تجميد الأجنة | 3,500 دولار - 7,000 دولار | 2,90,000 روبية هندية – 5,80,000 روبية هندية |
| جراحة المتبرع (المتبرع الحي) | 8,000 دولار - 12,000 دولار | 6,60,000 روبية هندية – 9,80,000 روبية هندية |
| جراحة زرع المتلقي | 10,000 دولار - 15,000 دولار | 8,20,000 روبية هندية - 12,30,000 روبية هندية |
| الإقامة في المستشفى + رعاية العناية المركزة | 2,500 دولار – 5,000 دولار | 2,00,000 روبية هندية - 4,10,000 روبية هندية |
| الأدوية المثبطة للمناعة (6-12 شهرًا) | 3000 دولار - 5000 دولار | 2,50,000 روبية هندية - 4,10,000 روبية هندية |
| إجراءات نقل الأجنة | 800 دولار - 1500 دولار | 65,000 روبية هندية – 1,20,000 روبية هندية |
| مراقبة الحمل (9 أشهر) | 2000 دولار - 4000 دولار | 1,60,000 روبية هندية - 3,30,000 روبية هندية |
| الولادة (الولادة القيصرية) | 1,200 دولار – 2,000 دولار | 1,00,000 روبية هندية – 1,60,000 روبية هندية |
تباين التكلفة حسب نوع الجهة المانحة
نوع الجهة المانحة | متوسط التكلفة (بالدولار الأمريكي) | متوسط التكلفة (روبية هندية) |
| المتبرع الحي | 30,000 دولار – 50,000 دولار | 25 ألف روبية هندية – 42 ألف روبية هندية |
| المتبرع المتوفى | 25,000 دولار - 40,000 دولار | 21 ألف روبية هندية - 33 ألف روبية هندية |
مرحلة العلاج - التكلفة الحكيمة
مرحلة العلاج | التكلفة المقدرة (بالدولار الأمريكي) | التكلفة المقدرة (روبية هندية) |
| التقييم + التلقيح الاصطناعي | 6,000 دولار - 10,000 دولار | 5 – 8 آلاف روبية هندية |
| جراحة زرع الأعضاء (المتبرع + المتلقي) | 18,000 دولار - 27,000 دولار | 15 - 22 ألف روبية هندية |
| رعاية ما بعد الزرع | 4000 دولار - 7000 دولار | 3.3 روبية - 5.8 ألف روبية هندية |
| الحمل + الولادة | 3,200 دولار – 6,000 دولار | 2.6 روبية هندية - 5 آلاف روبية هندية |
ما الذي تشمله تكلفة زراعة الرحم في الهند وتستبعده؟
تتضمن عملية زرع الرحم العديد من الخطوات الطبية والجراحية والمتعلقة بالخصوبة. إن فهم ما يتم تغطيته في حزمة العلاج يساعد العائلات على التخطيط لرحلتهم بوضوح وثقة.
ما تشمل التكلفة
تتضمن معظم برامج زراعة الرحم في الهند الخدمات الطبية والجراحية الأساسية اللازمة لضمان عملية زرع آمنة وحمل ناجح:
- جراحة زرع المتلقي مع كامل تكاليف العمليات والتخدير
- جراحة المتبرعين (للمانحين الأحياء) والرعاية اللاحقة للعمليات الجراحية
- دورة التلقيح الاصطناعي، وخلق الأجنة، وتجميد الأجنة
- الإقامة في المستشفى، ورعاية وحدة العناية المركزة، وخدمات التمريض
- الأدوية المثبطة للمناعة خلال الأشهر القليلة الأولى
- اختبارات المتابعة، بما في ذلك عمليات المسح ودراسات الدوبلر وفحوصات الدم الروتينية، أثناء فترة التعافي
- إجراءات نقل الأجنة
- مراقبة الحمل من خلال عمليات الفحص والاستشارات المجدولة
- الولادة القيصرية المخطط لها
تغطي هذه التضمينات الرحلة الأساسية من عملية الزرع إلى الولادة.
ما تستثنيه التكلفة
تختلف بعض عناصر الرعاية بشكل كبير بين المرضى وعادة ما يتم دفعها بشكل منفصل:
- دورات التلقيح الاصطناعي الإضافية إذا لم تنتج المحاولة الأولى أجنة قابلة للحياة
- تبقى وحدة العناية المركزة الممتدة خارج نطاق الحزمة القياسية
- المضاعفات التي تتطلب أدوية أو إجراءات إضافية أو تدخل جراحي
- العلاج المثبط للمناعة على المدى الطويل بعد السنة الأولى
- الاستشفاء في حالات الطوارئ أثناء الحمل
- الاختبارات الجينية للأجنة (PGT)
- السفر والتأشيرة والإقامة للمرضى الدوليين
- تعويضات المانحين، حيثما ينطبق ذلك ووفقاً للإطار القانوني
تضمن هذه الاستثناءات الشفافية وإعداد المرضى للتكاليف التي تعتمد على التقدم الفردي والاحتياجات الطبية.
ما هي العوامل التي تؤثر على تكلفة زراعة الرحم في الهند؟
تختلف التكلفة الإجمالية لعملية زرع الرحم من مريضة إلى أخرى لأن العوامل الطبية والجراحية والإنجابية المتعددة تؤثر على خطة العلاج. تضيف كل مرحلة (التقييم، وجراحة زرع الأعضاء، والتلقيح الاصطناعي، والحمل، والولادة) نفقات محددة بناءً على الاحتياجات الفردية.
- نوع الجهة المانحة:عادةً ما يزيد المتبرع الحي التكلفة لأنه يتطلب عملية جراحية منفصلة وفحصًا ورعاية ما بعد الجراحة للمتبرع. تميل عمليات زرع المتبرعين المتوفين إلى أن تكون أقل تكلفة.
- عدد دورات التلقيح الاصطناعي المطلوبة:تنتج بعض النساء ما يكفي من الأجنة في دورة واحدة، بينما قد تحتاج أخريات إلى دورات إضافية، مما يزيد التكاليف بشكل كبير.
- التعقيد الجراحي:يمكن أن يؤدي طول مدة العملية، أو تغيرات الأوعية الدموية، أو جراحات الحوض السابقة إلى جعل عملية الزرع أكثر تعقيدًا، مما يزيد من تكلفة الجراحة.
- فئة المستشفى والمرافق:تتقاضى المستشفيات المتميزة التي تحتوي على وحدات العناية المركزة المتقدمة لزراعة الأعضاء والأنظمة الروبوتية والفرق متعددة التخصصات رسومًا أعلى بشكل عام.
- احتياجات الأدوية المثبطة للمناعة:تختلف جرعة ومدة الأدوية المضادة للرفض. المرضى الذين يحتاجون إلى جرعات أعلى أو لفترات طويلة يتحملون نفقات أكبر.
- مدة الإقامة في المستشفى:قد تؤدي المضاعفات أثناء فترة التعافي أو الحمل إلى تمديد فترة العلاج في المستشفى، وبالتالي زيادة التكاليف الإجمالية.
- متطلبات مراقبة الحمل:يمكن أن تؤدي المراقبة المتكررة للجنين أو عمليات المسح الإضافية أو رعاية الحمل عالية الخطورة إلى زيادة التكاليف أثناء الحمل.
- العوامل المتعلقة بالتسليم:يتم تسليم كل حمل لزراعة الرحم عبر عملية قيصرية مخطط لها. قد تتطلب الحالات المعقدة رعاية موسعة لحديثي الولادة أو للأمهات، مما يزيد من التكلفة النهائية.
ما هي تكلفة المدينة الحكيمة لعملية زرع الرحم في الهند؟
تختلف تكلفة عملية زرع الرحم بين المدن الهندية الكبرى بسبب الاختلافات في البنية التحتية للمستشفيات، وخبرة زراعة الرحم، ومرافق التلقيح الصناعي، ومعايير الرعاية بعد العملية الجراحية. يقدم الجدول التالي مقارنة تقريبية لمساعدة المرضى على تخطيط علاجهم بشكل أكثر فعالية.
مدينة | متوسط التكلفة (بالدولار الأمريكي) | متوسط التكلفة (روبية هندية) |
| نيودلهي | 30,000 دولار – 50,000 دولار | 25 ألف روبية هندية – 42 ألف روبية هندية |
| مومباي | 32,000 دولار - 52,000 دولار | 26 ألف روبية هندية - 43 ألف روبية هندية |
| تشيناي | 28,000 دولار - 48,000 دولار | 23 ألف روبية هندية – 40 ألف روبية هندية |
| بنغالور | 30,000 دولار – 50,000 دولار | 25 ألف روبية هندية – 42 ألف روبية هندية |
| حيدر أباد | 28,000 دولار - 47,000 دولار | 23 ألف روبية هندية – 39 ألف روبية هندية |
- نيودلهي ومومباي:تقدم هذه المدن بعضًا من برامج زراعة الأعضاء الأكثر تقدمًا، وتتخصص في جراحات الحوض المعقدة ورعاية الحمل عالي الخطورة. التكاليف أعلى قليلاً بسبب المرافق المتميزة والفرق متعددة التخصصات.
- تشيناي وحيدر أباد:تشتهر كلتا المدينتين ببرامج الطب الإنجابي القوية ووحدات زراعة الأعضاء المجهزة تجهيزًا جيدًا، وتقدم أسعارًا تنافسية دون المساس بالجودة.
- بنغالور:تتميز بنغالور بمستشفياتها الحديثة، والتكنولوجيا المتطورة، والفرق ذات الخبرة التي تقدم الدقة في كل من جراحة زرع الأعضاء والتلقيح الاصطناعي.
كيف يمكن مقارنة التكلفة مع الدول الأخرى؟
تختلف تكاليف زراعة الرحم بشكل كبير في جميع أنحاء العالم. وفي حين أن هذا الإجراء لا يزال في طور النشوء، إلا أن عدداً قليلاً من البلدان يقدمه، وتعتمد الأسعار بشكل كبير على الخبرة الجراحية، والبنية التحتية للتلقيح الاصطناعي، وبروتوكولات الرعاية بعد عملية الزرع.
تقدم الهند هذا الإجراء بتكلفة أقل بكثير دون المساس بالجودة الطبية، مما يجعلها الوجهة المفضلة للعديد من المرضى الدوليين.
دولة | متوسط التكلفة (بالدولار الأمريكي) |
| الهند | 28,000 دولار - 50,000 دولار |
| الولايات المتحدة | 200,000 دولار - 300,000 دولار |
| السويد | 100,000 دولار – 200,000 دولار |
| المملكة المتحدة | 150,000 دولار - 250,000 دولار |
| الإمارات العربية المتحدة | 80,000 دولار - 150,000 دولار |
| ديك رومى | 50,000 دولار - 90,000 دولار |
الهند تقدم أتكلفة أقل بنسبة 60-85%مقارنة بالولايات المتحدة وأوروبا، ويرجع ذلك أساسًا إلى:
- انخفاض تكاليف العلاج في المستشفى والجراحة
- علاجات IVF أكثر فعالية من حيث التكلفة
- الوصول إلى فرق زراعة الأعضاء والإنجاب ذات الخبرة بأسعار معقولة
وعلى الرغم من التكلفة المنخفضة، تقدم المستشفيات دقة جراحية متقدمة، ودعمًا قويًا لوحدة العناية المركزة، ومعايير الطب الإنجابي المتوافقة دوليًا.
ما هو الجدول الزمني للتعافي بعد عملية زرع الرحم؟
يتم التعافي بعد عملية زرع الرحم على عدة مراحل، تتطلب كل منها مراقبة دقيقة، وأدوية دقيقة، وفحوصات منتظمة. يختلف الجدول الزمني قليلاً اعتمادًا على صحة المريض ومدى تعقيد الجراحة، لكن الهيكل العام يظل مماثلاً بالنسبة لمعظم النساء.
- التعافي الفوري بعد الجراحة (أول 1-2 أسابيع):يبقى المرضى في المستشفى خلال هذه الفترة. يقوم الأطباء بمراقبة تدفق الدم في الرحم، والشفاء، والعلامات الحيوية. تبدأ الأدوية المثبطة للمناعة على الفور، وتساعد اختبارات الدم على ضمان تأقلم الجسم بشكل جيد مع الرحم الجديد.
- مرحلة الشفاء المبكر (الأشهر الثلاثة الأولى):يحضر المرضى الاستشارات المنتظمة والموجات فوق الصوتية وتقييمات الأوعية الدموية. يقوم الأطباء بتعديل الأدوية المثبطة للمناعة بناءً على التقدم. تستأنف معظم النساء الأنشطة اليومية الخفيفة خلال 4-6 أسابيع.
- الجدول الزمني لعملية التلقيح الصناعي ونقل الأجنة (3-6 أشهر بعد الجراحة):بمجرد أن يؤكد الأطباء استقرار تدفق الدم وعدم وجود علامات الرفض، تتم عملية نقل الأجنة. يمكن أن يحدث الحمل في أي وقت بين الشهر السادس والثاني عشر بعد عملية الزرع، اعتمادًا على فترة التعافي ونوعية الجنين.
- الحمل والمراقبة (9 أشهر):يتطلب الحمل بعد عملية زرع الرحم مراقبة مكثفة. تخضع النساء بشكل متكرر لفحوصات الموجات فوق الصوتية، ودراسات دوبلر الجنينية، واختبارات الدم، والتشاور مع فرق التوليد عالية المخاطر. يجب معالجة أي تغيرات في تدفق الدم أو الضغط على الفور.
- التسليم والتعافي بعد التسليم:يتم تنفيذ جميع حالات الحمل المتعلقة بزراعة الرحم من خلال عملية قيصرية مخطط لها. بعد الولادة، غالبًا ما يقوم الأطباء بإزالة الرحم المزروع حتى تتمكن الأم من التوقف عن العلاج المثبط للمناعة بأمان.
- التعافي على المدى الطويل:بمجرد إزالة الرحم، تتوقف المرضى عن تناول الأدوية المضادة للرفض ويعودون تدريجيًا إلى الحياة اليومية مع متابعة روتينية لعدة أشهر.
ما هو معدل نجاح عملية زرع الرحم؟
يتم قياس نجاح عملية زرع الرحم على عدة مراحل: بقاء عملية الزرع، والقدرة على تحقيق الحمل، وولادة طفل سليم. تُظهر البيانات العالمية على مدار العقد الماضي نتائج مشجعة حيث أصبح الإجراء أكثر دقة وممارسًا على نطاق واسع.
- معدل بقاء عملية الزرع:تعمل معظم الرحم المزروعة بشكل جيد بعد الجراحة. التقارير العالمية تشير إلى ذلك70-90%يبقى الرحم المزروع قابلاً للحياة خلال فترة الشفاء وحتى مرحلة الحمل.
- معدل نجاح الحمل:بمجرد أن يبدأ نقل الأجنة، تستمر العديد من النساء في الحمل. تشير البرامج الدولية إلى معدلات الحمل40-60%لكل دورة نقل الأجنة، اعتمادا على نوعية الجنين وصحة الرحم.
- معدل المواليد الأحياء:إن المقياس الأكثر أهمية للنجاح، وهو ولادة طفل سليم، يظهر نتائج قوية. في جميع أنحاء العالم، تم الإبلاغ عن أكثر من 80 ولادة حية، مع معدل نجاح للمواليد الأحياء يبلغ حوالي35-50%لكل عملية زرع.
ما هي فوائد عملية زرع الرحم؟
- القدرة على تحمل الحمل البيولوجي:يمكن للنساء اللاتي لم يكن لديهن خيار في السابق تجربة الحمل بسبب غياب الرحم أو المرض، الآن الحمل والحمل والولادة.
- الإشباع العاطفي والنفسي:بالنسبة للعديد من النساء، فإن تجربة الحمل بشكل مباشر تجلب الرضا العاطفي العميق وتحسن الصحة العامة.
- البديل عندما لا يكون تأجير الأرحام ممكنًا:في البلدان التي يكون فيها تأجير الأرحام محدودًا أو مكلفًا أو مقيدًا قانونيًا، يصبح زرع الرحم خيارًا إنجابيًا مهمًا.
- الطبيعة المؤقتة لعملية الزرع:تتم إزالة الرحم بعد الولادة، مما يسمح للمريضة بالتوقف عن الأدوية المثبطة للمناعة والعودة إلى الصحة الطبيعية مع مرور الوقت.
ما هي مخاطر عملية زرع الرحم؟
- رفض الرحم المزروع:قد يحاول الجسم رفض الرحم الجديد. غالبًا ما يمكن التحكم في العلامات المبكرة باستخدام الأدوية، لكن الرفض الشديد قد يتطلب إزالة الرحم.
- العدوى والمضاعفات الجراحية:تحمل كل من العمليات الجراحية للمانحين والمتلقيين مخاطر مثل النزيف أو العدوى أو إصابة الأعضاء المجاورة. المراقبة الدقيقة تقلل من هذه المخاطر.
- الآثار الجانبية للأدوية المثبطة للمناعة:تمنع هذه الأدوية رفض الجسم ولكنها قد تضعف جهاز المناعة، مما يزيد من قابلية الإصابة بالعدوى ويؤثر على الصحة على المدى الطويل.
- الحمل عالي الخطورة:يعتبر كل حمل بعد عملية زرع الرحم عالي الخطورة. يحتاج المرضى إلى مراقبة متكررة ويجب أن تتم الولادة عبر عملية قيصرية مخطط لها.
- الإجهاد العاطفي والجسدي:تتضمن العملية إجراءات متعددة، ودورات التلقيح الصناعي، والمتابعة المكثفة، والتي يمكن أن تكون مرهقة دون دعم قوي.
لماذا تختار الهند لإجراء عملية زرع الرحم؟
- فرق زراعة الأعضاء والإنجاب الماهرة:تتمتع الهند بخبرة جراحي زراعة الأعضاء، وأطباء أمراض النساء، وأخصائيي الطب الإنجابي الذين يعملون معًا لإدارة المتطلبات المعقدة لزراعة الرحم والتلقيح الاصطناعي.
- مختبرات التلقيح الاصطناعي المتقدمة وعلم الأجنة:توفر مراكز الخصوبة الحديثة مرافق متطورة لعلم الأجنة، مما يضمن الجودة المثالية للأجنة ويزيد من فرص الحمل بعد عملية الزرع.
- البنية التحتية الشاملة لزراعة الأعضاء:تمتلك المستشفيات الرائدة وحدات العناية المركزة المتطورة، وأنظمة التصوير المتقدمة، ووحدات زرع الأعضاء المخصصة التي يمكنها إدارة تعافي المتبرع والمتلقي.
- دعم قوي لطب الأم والجنين:تمتلك الهند وحدات راسخة للحمل عالي الخطورة، مما يضمن المراقبة الدقيقة أثناء الحمل والولادة الآمنة من خلال العملية القيصرية.
- الطاقم الطبي الناطق باللغة الإنجليزية:يساعد التواصل الواضح المرضى الدوليين على فهم كل خطوة من خطوات الإجراء، واتباع جداول الدواء، واتخاذ قرارات مستنيرة.
ما هي خدمات المرضى الدوليين المتوفرة؟
تقدم الهند نظام دعم شامل للمرضى الدوليين الذين يخضعون لعلاجات معقدة مثل زراعة الرحم. يقوم المنسقون المخصصون بمساعدة العائلات طوال الرحلة، مما يضمن تجربة سلسة وخالية من التوتر.
- المساعدة في الحصول على التأشيرة الطبية:تساعد المستشفيات المرضى في الحصول على تأشيرات طبية من خلال تقديم خطابات الدعوة وتقديرات التكلفة والوثائق المطلوبة.
- الاستقبال في المطار والتوصيل إليه:يحصل المرضى على وسائل نقل آمنة ومُرتّبة مسبقًا بين المطار والمستشفى وأماكن الإقامة، مما يجعل السفر أسهل وأكثر راحة.
- دعم السكن:تساعد المستشفيات في العثور على السكن المناسب، بما في ذلك الفنادق أو الشقق الفندقية أو دور الضيافة الواقعة بالقرب من مركز العلاج.
- دعم الترجمة واللغة:يتوفر مترجمون محترفون للغات العربية والفرنسية والروسية والإفريقية وجنوب شرق آسيا، مما يضمن التواصل الواضح أثناء المشاورات والمتابعة.
- المواعيد ذات الأولوية والجدولة السريعة:يحصل المرضى الدوليون على إمكانية الوصول الفوري إلى تقييمات زراعة الأعضاء، واستشارات التلقيح الصناعي، والاختبارات، والتخطيط الجراحي، مما يقلل أوقات الانتظار.
- إرشادات الفوترة والتكاليف الشفافة:يشرح المستشارون الماليون جميع النفقات والباقات المتاحة وخيارات الدفع. تقبل المستشفيات بطاقات الائتمان الدولية والتحويلات البنكية والتأمين حيثما ينطبق ذلك.
- متابعة ما بعد الزراعة والاستشارات عن بعد:بعد العلاج، تتلقى المرضى تقارير طبية كاملة وإمكانية الوصول إلى الاستشارات المنتظمة عبر الإنترنت لمراقبة التعافي والحمل من وطنهم.
مقارنة تكاليف زرع الرحم حسب البلد
قارن تكاليف زرع الرحم عبر البلدان المختلفة لاتخاذ قرار مدروس بشأن علاجك الطبي.
| البلد | نطاق التكلفة (دولار أمريكي) | التوفير المحتمل | الإجراء |
|---|---|---|---|
الهندالحاليأفضل قيمة | $28,000 - $50,000 | — | احصل على عرض سعر |
ملاحظة: قد تختلف التكاليف بناءً على اختيار المستشفى ونوع الغرفة والخدمات الإضافية والمتطلبات الطبية الفردية. اتصل بنا للحصول على عرض سعر شخصي.
المستشفيات الرائدة لـ زرع الرحم في الهند

مستشفى ميديكال بارك باهسيليفلر
مستشفى ميديكال بارك باهسيليفلر هو مستشفى معتمد من JCI يضم 242 سريرًا في اسطنبول ، تأسس في عام 2007. يمتد على مساحة 33000 متر مربع و 19 طابقًا ، ويقدم ...
الاعتمادات

المرافق
مستشفى حصار الدولي للقارة اسطنبول
مستشفى حصار الدولي في إسطنبول هو مستشفى معتمد من JCI، يضم 212 سريرًا متعدد التخصصات ويمتد على مساحة 35000 متر مربع ويضم 53 قسمًا طبيًا. تأسست المستشفى...
الاعتمادات

المرافق
مستشفى ميديبول باهشيليفلر
مستشفى ميديبول بهجيليفلير هو مستشفى خاص يضم 441 سريرًا في إسطنبول وبدأ عملياته في مايو 2022. ويغطي المستشفى مساحة 60 ألف متر مربع عبر 15 طابقًا، ويعال...
الاعتمادات

المرافق
إجراءات مشابهة
زراعة البنكرياس في الهند
المعرض
الأسئلة الشائعة
المراجع
عرض الكلالدكتور فيفيك فيج هو جراح زراعة الكبد الرائد مع أكثر من 15 عامًا من الخبرة في هذا المجال. بصفته رئيسًا لزراعة الكبد وعلوم الكبد في مستشفيات Fortis ، فقد كان له دور فعال في تطوير تقنيات زراعة الكبد من ... اقرأ المزيد
مؤلف
عرض الكل
رئيس - خدمات المرضى الدوليين
الدكتورة ريا شري هي أخصائية علاج طبيعي سريري، أكملت فترة تدريبها في مستشفى ماتا تشانان ديفي، نيودلهي، واكتسبت خبرة عملية في رعاية المرضى وإعادة تأهيلهم. عملت في الخطوط الأمامية خلال جائحة كوفيد-19، ح... اقرأ المزيد
تصفح حسب القسم
استكشف الإجراءات في أقسام مختلفة
الإجراءات ذات الصلة
إجراءات أخرى في هذا القسم
احصل على خطة علاج مجانية
يستخدم موقعنا ملفات تعريف الارتباط. سياسة الخصوصية.



