តើការប្តូរសរីរាង្គមានសុវត្ថិភាពសម្រាប់អ្នកជំងឺអន្តរជាតិនៅក្នុងប្រទេសឥណ្ឌាទេ? ច្បាប់ ហានិភ័យ និងអត្រាជោគជ័យត្រូវបានពន្យល់
សម្រាប់អ្នកជំងឺអន្តរជាតិការសម្រេចចិត្តធ្វើដំណើរសម្រាប់មួយ។ការប្តូរសរីរាង្គជារឿយៗជាជម្រើសដែលធ្វើឡើងដោយភាពចាំបាច់។ បញ្ជីរង់ចាំយូរនៅផ្ទះ ឬថ្លៃថែទាំហាមឃាត់នៅភាគខាងលិច ជំរុញអ្នកជំងឺរាប់ពាន់នាក់ទៅកាន់ប្រទេសឥណ្ឌាជារៀងរាល់ឆ្នាំ។ ប៉ុន្តែដំណើរនេះមកជាមួយនឹងសំណួរដ៏ធ្ងន់៖តើវាមានសុវត្ថិភាពទេ?
នៅឆ្នាំ 2026 ចម្លើយគឺខ្លាំងបាទប៉ុន្តែជាមួយនឹងការព្រមានដ៏សំខាន់មួយ។ វាមានសុវត្ថិភាពតែប៉ុណ្ណោះប្រសិនបើអ្នកអនុវត្តតាមច្បាប់ និងពិធីសារវេជ្ជសាស្ត្រដ៏តឹងរឹងដែលបង្កើតឡើងដោយរដ្ឋាភិបាលឥណ្ឌា។ ប្រទេសឥណ្ឌាបានផ្លាស់ប្តូរលើសពីការគ្រាន់តែជាទិសដៅ "តម្លៃទាប" ដើម្បីក្លាយជាមជ្ឈមណ្ឌលគ្រប់គ្រងខ្ពស់សម្រាប់ឧត្តមភាពនៃការប្តូរសរីរាង្គ។
ប្រទេសឥណ្ឌាធ្វើការប្តូរតម្រងនោម និងថ្លើមជាប្រចាំនៅមជ្ឈមណ្ឌលឯកទេស។ ទោះជាយ៉ាងណាក៏ដោយសុវត្ថិភាពមិនអាស្រ័យលើការវះកាត់តែមួយមុខនោះទេ។ វាអាស្រ័យលើការពិនិត្យសុខភាព ការផ្ទៀងផ្ទាត់ម្ចាស់ជំនួយ ការអនុម័តផ្លូវច្បាប់ និងការត្រួតពិនិត្យក្រោយការវះកាត់ដែលមានរចនាសម្ព័ន្ធ។ ការយល់ដឹងពីរបៀបដែលប្រព័ន្ធទាំងនេះដំណើរការជួយអ្នកជំងឺបរទេសធ្វើការសម្រេចចិត្តប្រកបដោយការយល់ដឹង។
តើសុវត្ថិភាពមានន័យយ៉ាងណាក្នុងការប្តូរសរីរាង្គ?
សុវត្ថិភាពក្នុងការប្តូរសរីរាង្គ លើសពីការរស់រានមានជីវិតបន្ទាប់ពីការវះកាត់។ វេជ្ជបណ្ឌិតកំណត់សុវត្ថិភាពទាក់ទងនឹងភាពជោគជ័យនៃការវះកាត់ ការគ្រប់គ្រងការបដិសេធ ការការពារការឆ្លងមេរោគ និងមុខងារសរីរាង្គរយៈពេលវែង។
- ទីមួយសុវត្ថិភាពវះកាត់បញ្ហា។ ការវះកាត់ប្តូរសរីរាង្គតម្រូវឱ្យមានការសម្របសម្រួលយ៉ាងជាក់លាក់រវាងក្រុមវះកាត់ ការប្រើថ្នាំសន្លប់ និងក្រុមថែទាំដែលពឹងផ្អែកខ្លាំង។ ក្រុមដែលមានបទពិសោធន៍កាត់បន្ថយផលវិបាកក្នុងការវះកាត់។
- ទីពីរសុវត្ថិភាពនៃភាពស៊ាំដើរតួនាទីយ៉ាងសំខាន់។ បន្ទាប់ពីការប្តូរសរីរាង្គ ប្រព័ន្ធភាពស៊ាំអាចវាយប្រហារសរីរាង្គថ្មី។ វេជ្ជបណ្ឌិតប្រើថ្នាំការពារភាពស៊ាំដើម្បីការពារការបដិសេធ។ ការធ្វើតេស្តឈាមជាទៀងទាត់ជួយរកឃើញសញ្ញាព្រមានជាមុន។
- ទីបីការគ្រប់គ្រងការឆ្លងមេរោគនៅតែសំខាន់។ ថ្នាំ Immunosuppressive ធ្វើឱ្យការឆ្លើយតបនៃប្រព័ន្ធភាពស៊ាំចុះខ្សោយ។ មន្ទីរពេទ្យត្រូវតែរក្សាពិធីការអនាម័យយ៉ាងតឹងរឹងដើម្បីការពារអ្នកជំងឺ។
ការត្រួតពិនិត្យរយៈពេលវែងក៏គាំទ្រសុវត្ថិភាពផងដែរ។ វេជ្ជបណ្ឌិតតាមដានយ៉ាងដិតដល់នូវមុខងារសរីរាង្គ តាមរយៈការធ្វើតេស្តមន្ទីរពិសោធន៍ និងការថតរូបភាព។ ការរកឃើញដំបូងនៃភាពមិនដំណើរការអនុញ្ញាតឱ្យមានអន្តរាគមន៍ទាន់ពេលវេលា។
តើសរីរាង្គណាខ្លះដែលត្រូវបានប្តូរជាទូទៅសម្រាប់អ្នកជំងឺបរទេសនៅក្នុងប្រទេសឥណ្ឌា?
អ្នកជំងឺបរទេសភាគច្រើនស្វែងរកការប្តូរតម្រងនោម និងថ្លើមនៅក្នុងប្រទេសឥណ្ឌា។ នីតិវិធីទាំងនេះកើតឡើងញឹកញាប់ជាងការប្តូរបេះដូង ឬសួត។
- ការប្តូរតម្រងនោម៖ការប្តូរតម្រងនោម ព្យាបាលជំងឺតម្រងនោមដំណាក់កាលចុងក្រោយ។ ការប្តូរអ្នកបរិច្ចាគដែលរស់នៅជាញឹកញាប់ផ្តល់នូវលទ្ធផលខ្លាំង។ អ្នកជំងឺជាធម្មតាត្រូវការការទប់ស្កាត់ភាពស៊ាំពេញមួយជីវិតបន្ទាប់ពីការវះកាត់។
- ការប្តូរថ្លើម៖ការប្តូរថ្លើមអាចព្យាបាលការខ្សោយថ្លើមកម្រិតខ្ពស់ និងមហារីកថ្លើមមួយចំនួន។ ការប្តូរថ្លើមអ្នកបរិច្ចាគនៅរស់នៅតែជារឿងធម្មតាក្នុងប្រទេសឥណ្ឌា។ ការវះកាត់ទាមទារភាពជាក់លាក់នៃការវះកាត់ខ្ពស់ និងការត្រួតពិនិត្យយ៉ាងយកចិត្តទុកដាក់។
- ការប្តូរបេះដូង និងសួត៖នីតិវិធីទាំងនេះកើតឡើងតិចជាញឹកញាប់។ ពួកគេត្រូវការហេដ្ឋារចនាសម្ព័ន្ធឯកទេស និងភាពអាចរកបានរបស់ម្ចាស់ជំនួយ។ វេជ្ជបណ្ឌិតជ្រើសរើសបេក្ខជនដោយប្រុងប្រយ័ត្នដោយសារតែហានិភ័យខ្ពស់។
តើវេជ្ជបណ្ឌិតវាយតម្លៃអ្នកជំងឺបរទេសយ៉ាងដូចម្តេចមុនពេលប្តូរសរីរាង្គ?
វេជ្ជបណ្ឌិតចាប់ផ្តើមវាយតម្លៃយូរមុនពេលវះកាត់។ ការពិនិត្យដោយប្រុងប្រយ័ត្ន ធ្វើអោយប្រសើរឡើងនូវសុវត្ថិភាព និងលទ្ធផលរយៈពេលវែង។
- ការត្រួតពិនិត្យផ្នែកវេជ្ជសាស្ត្រលម្អិត៖វេជ្ជបណ្ឌិតពិនិត្យប្រវត្តិវេជ្ជសាស្ត្រ ការព្យាបាលពីមុន និងមុខងារសរីរាង្គបច្ចុប្បន្ន។ ការធ្វើតេស្តឈាម និងរូបភាពបញ្ជាក់ពីភាពធ្ងន់ធ្ងរនៃជំងឺ។ ការវាយតម្លៃត្រឹមត្រូវការពារហានិភ័យដែលមិនចាំបាច់។
- ការធ្វើតេស្តសុខភាពបេះដូង និងសួត៖ការវះកាត់ប្តូរសរីរាង្គសំខាន់ៗ សង្កត់បេះដូង និងសួត។ វេជ្ជបណ្ឌិតធ្វើការវាយតម្លៃបេះដូង និងការធ្វើតេស្តសួត។ កាយសម្បទាមូលដ្ឋានល្អធ្វើអោយប្រសើរឡើងនូវការស្តារឡើងវិញ។
- ការពិនិត្យមេរោគ៖គ្រូពេទ្យពិនិត្យរកមើលការឆ្លងមេរោគ និងបាក់តេរី មុនពេលប្តូរសរីរាង្គ។ ការឆ្លងមេរោគសកម្មអាចធ្វើឱ្យស្មុគស្មាញដល់ការទប់ស្កាត់ភាពស៊ាំ។ ការរកឃើញដំបូងអនុញ្ញាតឱ្យមានការព្យាបាលមុនពេលវះកាត់។
- ការធ្វើតេស្តភាពឆបគ្នា៖ការផ្គូផ្គងក្រុមឈាម និងការធ្វើតេស្តផ្គូផ្គង បញ្ជាក់ពីភាពឆបគ្នារបស់ម្ចាស់ជំនួយ។ នៅក្នុងការប្តូរតំរងនោម ការផ្គូផ្គង leukocyte antigen របស់មនុស្សធ្វើអោយប្រសើរឡើងនូវសុវត្ថិភាព។
- ការវាយតម្លៃផ្លូវចិត្ត និងសង្គម៖ការប្តូរតំរូវអោយមានវិន័យយូរអង្វែង និងការប្រកាន់ខ្ជាប់ថ្នាំ។ វេជ្ជបណ្ឌិតវាយតម្លៃថាតើអ្នកជំងឺអាចធ្វើតាមការថែទាំក្រោយការប្តូរសរីរាង្គយ៉ាងតឹងរ៉ឹងដែរឬទេ។ ប្រព័ន្ធគាំទ្រដ៏រឹងមាំធ្វើអោយប្រសើរឡើងនូវលទ្ធផល។
តើច្បាប់ឥណ្ឌាណាដែលគ្រប់គ្រងការប្តូរសរីរាង្គសម្រាប់ជនបរទេស?
ការប្តូរសរីរាង្គនៅក្នុងប្រទេសឥណ្ឌាគឺស្ថិតនៅក្រោមបទប្បញ្ញត្តិច្បាប់ដ៏តឹងរឹង។ការប្តូរសរីរាង្គមនុស្ស និងជាលិកា Act ដែលត្រូវបានគេស្គាល់ជាទូទៅថា THOA គ្រប់គ្រងការបរិច្ចាកសរីរាង្គទាំងអស់ និងដំណើរការប្តូរសរីរាង្គ។
- THOA ហាមឃាត់ការធ្វើពាណិជ្ជកម្មសរីរាង្គ។ ច្បាប់នេះអនុញ្ញាតឱ្យមានការប្តូរអ្នកបរិច្ចាគដែលនៅរស់តែនៅក្រោមទំនាក់ទំនងដែលបានកំណត់ ឬតាមរយៈការអនុម័តពិសេសប៉ុណ្ណោះ។ ក្របខ័ណ្ឌនេះការពារទាំងអ្នកបរិច្ចាគ និងអ្នកទទួល។
- ជនបរទេសត្រូវតែផ្តល់ភស្តុតាងជាឯកសារនៃទំនាក់ទំនងម្ចាស់ជំនួយនៅពេលប្រើប្រាស់ម្ចាស់ជំនួយដែលនៅរស់។ គណៈកម្មាធិការអនុញ្ញាតពិនិត្យឯកសារទាំងអស់ដោយប្រុងប្រយ័ត្ន។ គណៈកម្មាធិការទាំងនេះផ្ទៀងផ្ទាត់អត្តសញ្ញាណ ការយល់ព្រម និងអវត្តមាននៃការបង្ខិតបង្ខំផ្នែកហិរញ្ញវត្ថុ។
- នៅក្នុងការប្តូរអ្នកបរិច្ចាគដែលបានស្លាប់ ការបែងចែកតាមការណែនាំជាតិ។ ការត្រួតពិនិត្យបទប្បញ្ញត្តិធានានូវភាពត្រឹមត្រូវ និងតម្លាភាព។
បទប្បញ្ញត្តិដ៏តឹងរឹងពង្រឹងសុវត្ថិភាពនៃការប្តូរសរីរាង្គ។ ការអនុលោមតាមច្បាប់ការពារអ្នកជំងឺពីការអនុវត្តដែលគ្មានសីលធម៌ និងធានានូវតម្លាភាពនៃនីតិវិធី។
តើតួនាទីអ្វីដែលមិនមានក្នុងបទប្បញ្ញត្តិការប្តូរសរីរាង្គក្នុងប្រទេសឥណ្ឌា?
នេះ។អង្គការជាតិប្តូរសរីរាង្គ និងជាលិកា (NOTTO)ត្រួតពិនិត្យការបរិច្ចាគសរីរាង្គ និងការបែងចែកនៅថ្នាក់ជាតិក្នុងប្រទេសឥណ្ឌា។ វាដំណើរការនៅក្រោមច្បាប់នៃការប្តូរសរីរាង្គ និងជាលិការបស់មនុស្ស។
- NOTTO រក្សាការចុះបញ្ជីកណ្តាលនៃអ្នកបរិច្ចាគសរីរាង្គ និងអ្នកទទួល។ ប្រព័ន្ធនេះជួយសម្របសម្រួលការបែងចែកសរីរាង្គម្ចាស់ជំនួយដែលបានស្លាប់នៅទូទាំងរដ្ឋ។ ការបែងចែកប្រកបដោយតម្លាភាពកាត់បន្ថយការប្រើប្រាស់ខុស និងគាំទ្រភាពយុត្តិធម៌។
- NOTTO ក៏កំណត់គោលការណ៍ណែនាំសម្រាប់មជ្ឈមណ្ឌលប្តូរសរីរាង្គផងដែរ។ មន្ទីរពេទ្យត្រូវតែអនុវត្តតាមពិធីការដែលបានកំណត់សម្រាប់ការទាញយកសរីរាង្គ ការបែងចែក និងការរាយការណ៍។ ការអនុលោមភាពពង្រឹងគណនេយ្យភាព។
- សម្រាប់អ្នកជំងឺបរទេស ការត្រួតពិនិត្យ NOTTO បន្ថែមស្រទាប់បន្ថែមនៃបទប្បញ្ញត្តិ។ នៅក្នុងការប្តូរម្ចាស់ជំនួយដែលបានស្លាប់ ការបែងចែកតាមលក្ខណៈវិនិច្ឆ័យជាតិជាជាងការរៀបចំឯកជន។ ប្រព័ន្ធនេះលើកកម្ពស់ការអនុវត្តសីលធម៌។
ការសម្របសម្រួលកណ្តាលធ្វើអោយប្រសើរឡើងនូវតម្លាភាព និងសុវត្ថិភាព។ ការត្រួតពិនិត្យបទប្បញ្ញត្តិការពារទាំងអ្នកទទួល និងអ្នកផ្តល់ជំនួយ។
តើអត្រាជោគជ័យនៃការប្តូរសរីរាង្គនៅប្រទេសឥណ្ឌាគឺជាអ្វី?
លើសពីច្បាប់ លទ្ធផលវេជ្ជសាស្រ្តនៅក្នុងប្រទេសឥណ្ឌាគឺអាចប្រៀបធៀបទៅនឹងមជ្ឈមណ្ឌលដ៏ល្អបំផុតនៅសហរដ្ឋអាមេរិក ឬចក្រភពអង់គ្លេស ដែលភាគច្រើនដោយសារតែការទទួលយកការវះកាត់ជំនួយដោយមនុស្សយន្ត។
- ការប្តូរតម្រងនោម៖មន្ទីរពេទ្យឥណ្ឌាកំពូល ៗ ឥឡូវនេះរាយការណ៍អំពីអត្រាជោគជ័យ95-98%សម្រាប់ការប្តូរមនុស្សយន្តរបស់ម្ចាស់ជំនួយនៅរស់។ ការប្រើប្រាស់របស់ដាវីនស៊ីស៊ីមនុស្សយន្តអនុញ្ញាតឱ្យមានស្នាមវះតូចៗ ដែលមានន័យថាការបាត់បង់ឈាមតិច និងហានិភ័យទាបនៃការឆ្លងមេរោគក្រោយការវះកាត់។
- ការប្តូរថ្លើម៖អត្រារស់រានមានជីវិតលើសពី85-90%ជាមួយនឹងមជ្ឈមណ្ឌលឥឡូវនេះមានឯកទេសក្នុងការប្តូរ "ថ្លើមពុះ" ដ៏ស្មុគស្មាញ ដែលជួយសង្គ្រោះជីវិតមនុស្សពីរនាក់ជាមួយនឹងសរីរាង្គតែមួយ។
តើមន្ទីរពេទ្យកាត់បន្ថយហានិភ័យនៃការឆ្លងបន្ទាប់ពីការប្តូរសរីរាង្គយ៉ាងដូចម្តេច?
ការគ្រប់គ្រងការឆ្លងមេរោគនៅតែជាអាទិភាពចម្បងបន្ទាប់ពីការប្តូរសរីរាង្គ។ ថ្នាំ Immunosuppressive បន្ថយការការពារធម្មជាតិរបស់រាងកាយប្រឆាំងនឹងការឆ្លងមេរោគ។ មន្ទីរពេទ្យត្រូវតែកាត់បន្ថយហានិភ័យនៃការប៉ះពាល់នៅគ្រប់ដំណាក់កាល។
- អង្គភាពប្តូរប្រើបរិយាកាសដែលបានគ្រប់គ្រងជាមួយពិធីការអនាម័យតឹងរឹង. បុគ្គលិកអនុវត្តតាមវិធានការការពារ រួមទាំងអនាម័យដៃ ការប្រើប្រាស់ឧបករណ៍ក្រៀវ និងការរឹតបន្តឹងភ្ញៀវ។ ជំហានទាំងនេះកាត់បន្ថយការចម្លងរោគ។
- វេជ្ជបណ្ឌិតចេញវេជ្ជបញ្ជាថ្នាំអង់ទីប៊ីយោទិចបង្ការ និងថ្នាំប្រឆាំងមេរោគនៅពេលចាំបាច់។ ការព្យាបាលបង្ការកាត់បន្ថយហានិភ័យនៃការឆ្លងដំបូង។ ការត្រួតពិនិត្យមន្ទីរពិសោធន៍យ៉ាងជិតស្និទ្ធជួយរកឱ្យឃើញការឆ្លងមេរោគទាន់ពេល។
- ការធ្វើតេស្តឈាមជាទៀងទាត់ចំនួនកោសិកាឈាមស និងមុខងារសរីរាង្គ. វេជ្ជបណ្ឌិតកែសម្រួលថ្នាំការពារភាពស៊ាំដោយផ្អែកលើលទ្ធផលទាំងនេះ។ កម្រិតថ្នាំមានតុល្យភាពការពារសរីរាង្គដែលបានប្តូរ ខណៈពេលដែលកំណត់ហានិភ័យនៃការឆ្លង។
- មន្ទីរពេទ្យឥណ្ឌាផ្ទុកអ្នកជំងឺអន្តរជាតិនៅក្នុងការឧទ្ទិសឈុតប្តូរសរីរាង្គដែលបានត្រង HEPA. បន្ទប់ទាំងនេះប្រើប្រព័ន្ធសម្ពាធវិជ្ជមានដើម្បីការពារខ្យល់ខាងក្រៅ (ឬមេរោគ) ពីការចូលទៅក្នុងតំបន់សង្គ្រោះរបស់អ្នកជំងឺ។ បរិយាកាស "ពពុះ" នេះគឺមានសារៈសំខាន់ក្នុងអំឡុងពេលសប្តាហ៍ដំបូងនៅពេលដែលប្រព័ន្ធភាពស៊ាំរបស់អ្នកត្រូវបានបង្ក្រាបដោយចេតនា។
- ច្បាស់សេចក្តីណែនាំអំពីការបណ្តេញចេញគាំទ្រសុវត្ថិភាពផងដែរ។ អ្នកជំងឺទទួលបានការណែនាំអំពីអនាម័យ របបអាហារ និងការត្រួតពិនិត្យរោគសញ្ញា។ ការរាយការណ៍ពីគ្រុនក្តៅ ឬរោគសញ្ញាមិនប្រក្រតីភ្លាមៗ ធ្វើអោយលទ្ធផលប្រសើរឡើង។
តើហានិភ័យសំខាន់ៗទាក់ទងនឹងការប្តូរសរីរាង្គមានអ្វីខ្លះ?
ការប្តូរសរីរាង្គមានហានិភ័យផ្នែកវេជ្ជសាស្រ្តយ៉ាងសំខាន់។ វេជ្ជបណ្ឌិតពន្យល់ពីហានិភ័យទាំងនេះឱ្យបានច្បាស់មុននឹងធ្វើការបន្ត។
- ការបដិសេធសរីរាង្គ៖ប្រព័ន្ធភាពស៊ាំអាចទទួលស្គាល់សរីរាង្គថ្មីថាជារបស់បរទេស។ ការបដិសេធស្រួចស្រាវអាចកើតឡើងភ្លាមៗបន្ទាប់ពីការវះកាត់។ ការបដិសេធរ៉ាំរ៉ៃអាចវិវត្តបន្តិចម្តងៗតាមពេលវេលា។ ការត្រួតពិនិត្យជាទៀងទាត់ជួយរកឃើញសញ្ញាដំបូង។
- ការឆ្លងមេរោគ៖ថ្នាំ Immunosuppressive បន្ថយភាពធន់នឹងការឆ្លងមេរោគ។ ការបង្ករោគដោយបាក់តេរី មេរោគ ឬផ្សិតអាចកើតមានឡើងក្នុងអំឡុងពេលនៃការជាសះស្បើយដំបូង។ ការប្រើថ្នាំបង្ការ និងការតាមដានយ៉ាងជិតស្និទ្ធកាត់បន្ថយហានិភ័យនេះ។
- ផលវិបាកនៃការវះកាត់៖ការហូរឈាម ការបង្កើតកំណកឈាម ឬផលវិបាកបច្ចេកទេសអាចកើតមានឡើងអំឡុងពេល ឬក្រោយការវះកាត់។ ក្រុមវះកាត់ដែលមានបទពិសោធន៍កាត់បន្ថយអត្រាផលវិបាក។
- មុខងារសរីរាង្គ៖សរីរាង្គដែលបានប្តូរអាចមិនដំណើរការភ្លាមៗទេ។ មុខងារពុករលួយយឺតយ៉ាវ ពេលខ្លះត្រូវការការថែទាំជំនួយបណ្តោះអាសន្ន។ ការត្រួតពិនិត្យជាបន្តបន្ទាប់ធ្វើអោយប្រសើរឡើងនូវការរកឃើញដំបូង។
- ផលរំខានដែលទាក់ទងនឹងថ្នាំ៖ការទប់ស្កាត់ភាពស៊ាំរយៈពេលវែងអាចប៉ះពាល់ដល់សម្ពាធឈាម មុខងារតម្រងនោម ឬកម្រិតជាតិស្ករក្នុងឈាម។ វេជ្ជបណ្ឌិតកែសម្រួលកម្រិតថ្នាំដើម្បីគ្រប់គ្រងផលប៉ះពាល់ទាំងនេះ។
វេជ្ជបណ្ឌិតថ្លឹងថ្លែងពីហានិភ័យទាំងនេះប្រឆាំងនឹងភាពធ្ងន់ធ្ងរនៃការបរាជ័យនៃសរីរាង្គ។ ក្នុងករណីជាច្រើន ការប្តូរសរីរាង្គផ្តល់នូវអត្ថប្រយោជន៍រស់រានមានជីវិត ទោះបីជាមានផលវិបាកដែលអាចកើតមានក៏ដោយ។
តើអ្នកណាអាចបរិច្ចាគដល់អ្នកជំងឺបរទេស?
នេះគឺជាតំបន់ដែលមានការភាន់ច្រលំបំផុត។ ដើម្បីធានាបាននូវសុវត្ថិភាព និងភាពស្របច្បាប់ ច្បាប់របស់ឥណ្ឌាគឺជាក់លាក់ណាស់អំពីអ្នកណាដែលអាចជាអ្នកផ្តល់ជំនួយសម្រាប់ជនបរទេស៖
- មានតែសាច់ញាតិជិតស្និទ្ធប៉ុណ្ណោះ៖ប្តីប្រពន្ធ ឪពុកម្តាយ បងប្អូនបង្កើត កូន ឬជីដូនជីតា។
- ការផ្ទៀងផ្ទាត់ស្ថានទូត៖អ្នកត្រូវតែផ្តល់ កទម្រង់ 21វិញ្ញាបនប័ត្រពីស្ថានទូតនៃប្រទេសរបស់អ្នកនៅក្នុងប្រទេសឥណ្ឌាបញ្ជាក់ពីទំនាក់ទំនងរបស់អ្នកជាមួយម្ចាស់ជំនួយរបស់អ្នក។
- គ្មានម្ចាស់ជំនួយពាណិជ្ជកម្ម៖វាខុសច្បាប់ក្នុងការបង់ប្រាក់ឱ្យម្ចាស់ជំនួយ។ ភ្នាក់ងារណាមួយដែលសន្យាថាអ្នកជា "ម្ចាស់ជំនួយដែលបានបង់ប្រាក់" កំពុងនាំអ្នកចូលទៅក្នុងការបោកប្រាស់។ Qonaq ប្រកាន់ខ្ជាប់យ៉ាងតឹងរ៉ឹងចំពោះផ្លូវនៃការបរិច្ចាគស្របច្បាប់ និងប្រកបដោយសីលធម៌តែប៉ុណ្ណោះ។
តើការផ្គូផ្គងម្ចាស់ជំនួយមានឥទ្ធិពលលើសុវត្ថិភាពនៃការប្តូរសរីរាង្គយ៉ាងដូចម្តេច?
ភាពឆបគ្នារបស់ម្ចាស់ជំនួយដើរតួយ៉ាងសំខាន់ក្នុងសុវត្ថិភាពនៃការប្តូរសរីរាង្គ។ ការផ្គូផ្គងកាន់តែប្រសើរកាត់បន្ថយហានិភ័យនៃការបដិសេធ និងធ្វើអោយប្រសើរឡើងនូវមុខងាររយៈពេលវែង។
- ភាពឆបគ្នានៃក្រុមឈាម៖វេជ្ជបណ្ឌិតបញ្ជាក់ដំបូងថាក្រុមឈាមត្រូវគ្នា។ ក្រុមឈាមដែលមិនឆបគ្នាបង្កើនហានិភ័យនៃការបដិសេធយ៉ាងខ្លាំង។
- ការផ្គូផ្គងអង្គបដិប្រាណ leukocyte របស់មនុស្ស៖នៅក្នុងការប្តូរក្រលៀន ការផ្គូផ្គង HLA កាន់តែជិតធ្វើអោយប្រសើរឡើងនូវការទទួលយកប្រព័ន្ធភាពស៊ាំ។ ការផ្គូផ្គងកាន់តែប្រសើរ កាត់បន្ថយអត្រាបដិសេធ។
- ការធ្វើតេស្តផ្គូផ្គង៖វេជ្ជបណ្ឌិតធ្វើតេស្តឆ្លងកាត់មុនពេលវះកាត់។ ការធ្វើតេស្តនេះពិនិត្យមើលថាតើអ្នកទទួលមានអង្គបដិប្រាណប្រឆាំងនឹងអ្នកផ្តល់ជំនួយដែរឬទេ។ ការផ្គូផ្គងអវិជ្ជមានធ្វើអោយប្រសើរឡើងនូវសុវត្ថិភាព។
- រស់ Vs ម្ចាស់ជំនួយ៖សរីរាង្គម្ចាស់ជំនួយដែលនៅរស់ ជារឿយៗផ្តល់មុខងារភ្លាមៗកាន់តែប្រសើរ។ ការវះកាត់ដែលបានគ្រោងទុកអនុញ្ញាតឱ្យកំណត់ពេលវេលាគ្រប់គ្រង។ ការប្តូរអ្នកបរិច្ចាគដែលបានស្លាប់អាស្រ័យលើភាពអាចរកបាន និងការបែងចែកសរីរាង្គ។
ការផ្គូផ្គងមិនលុបបំបាត់ហានិភ័យទាំងស្រុងនោះទេ។ ទោះជាយ៉ាងណាក៏ដោយ ភាពឆបគ្នាខ្លាំងជាងនេះ ធ្វើអោយប្រសើរឡើងនូវការរស់រានមានជីវិតពីអំពើពុករលួយ និងកាត់បន្ថយផលវិបាក។
តើអ្នកជំងឺបរទេសគួរមានគម្រោងអ្វីខ្លះមុននឹងធ្វើដំណើរទៅប្តូរសរីរាង្គនៅប្រទេសឥណ្ឌា?
ការធ្វើផែនការគួរតែចាប់ផ្តើមជាច្រើនសប្តាហ៍មុនពេលធ្វើដំណើរ។ ការប្តូរសរីរាង្គតម្រូវឱ្យមានការបោសសំអាតផ្លូវច្បាប់ ការវាយតម្លៃផ្នែកវេជ្ជសាស្ត្រ និងការរៀបចំរចនាសម្ព័ន្ធ។
- ឯកសារច្បាប់ និងការអនុម័ត៖អ្នកជំងឺបរទេសត្រូវដាក់ឯកសារអត្តសញ្ញាណ ភស្តុតាងទំនាក់ទំនងម្ចាស់ជំនួយ និងកំណត់ត្រាវេជ្ជសាស្ត្រ។ គណៈកម្មាធិការអនុញ្ញាតពិនិត្យឯកសារទាំងនេះដោយប្រុងប្រយ័ត្ន។ ការដាក់ស្នើជាមុនការពារការពន្យារពេល។
- ការបង្កើនប្រសិទ្ធភាពវេជ្ជសាស្រ្តមុនពេលធ្វើដំណើរ៖វេជ្ជបណ្ឌិតអាចណែនាំឱ្យរក្សាលំនឹងសម្ពាធឈាម ជាតិស្ករក្នុងឈាម ឬស្ថានភាពនៃការឆ្លងមុនពេលវះកាត់។ សុខភាពមានស្ថេរភាពធ្វើអោយប្រសើរឡើងនូវសុវត្ថិភាពនៃការវះកាត់។ អ្នកជំងឺគួរតែធ្វើតាមការណែនាំវេជ្ជសាស្រ្តយ៉ាងតឹងរ៉ឹង។
- រយៈពេលស្នាក់នៅដែលរំពឹងទុក៖ការប្តូរសរីរាង្គត្រូវការការស្តារឡើងវិញជាច្រើនសប្តាហ៍។ អ្នកជំងឺគួរតែរៀបចំផែនការសម្រាប់ការស្នាក់នៅបន្តនៅក្នុងប្រទេសឥណ្ឌា។ ការបោសសំអាតការធ្វើដំណើរអាស្រ័យលើមុខងារសរីរាង្គមានស្ថេរភាព។
- ជំនួយអ្នកថែទាំ៖មជ្ឈមណ្ឌលប្តូរសរីរាង្គភាគច្រើនត្រូវការអ្នកថែទាំអំឡុងពេលជាសះស្បើយ។ ជំនួយខាងអារម្មណ៍ និងរាងកាយធ្វើអោយប្រសើរឡើងនូវការប្រកាន់ខ្ជាប់ថ្នាំ និងការតាមដាន។
- ការរៀបចំហិរញ្ញវត្ថុ៖អ្នកជំងឺគួរតែរៀបចំសម្រាប់ការស្នាក់នៅបន្ថែមដែលអាចកើតមាន ឬការត្រួតពិនិត្យបន្ថែម។ សតិបណ្ដោះអាសន្នផ្នែកហិរញ្ញវត្ថុកាត់បន្ថយភាពតានតឹងអំឡុងពេលងើបឡើងវិញ។
សង្ខេប
តើការប្តូរសរីរាង្គមានសុវត្ថិភាពសម្រាប់អ្នកជំងឺបរទេសដែរឬទេ? បាទ ពេលធ្វើបានត្រឹមត្រូវ។ ការត្រួតពិនិត្យយ៉ាងម៉ត់ចត់អាចមានអារម្មណ៍លើសលប់ ប៉ុន្តែវាជាហេតុផលដែលប្រទេសឥណ្ឌាបានក្លាយជាគោលដៅសកលដែលគួរឱ្យទុកចិត្តសម្រាប់ការថែទាំសង្គ្រោះជីវិត។ ដោយប្រកាន់ខ្ជាប់នូវច្បាប់ និងជ្រើសរើសមន្ទីរពេទ្យដែលទទួលស្គាល់ដោយ JCI អ្នកមិនត្រឹមតែទទួលបានសរីរាង្គថ្មីប៉ុណ្ណោះទេ។ អ្នកកំពុងទទួលបានឱកាសទីពីរប្រកបដោយសុវត្ថិភាព ស្របច្បាប់ និងសីលធម៌ក្នុងជីវិត។
នៅកូណាក់យើងយល់ថាសុវត្ថិភាពគឺលើសពីការវះកាត់ដែលទទួលបានជោគជ័យ។ វានិយាយអំពីដំណើរការផ្លូវច្បាប់ដែលគ្មានភាពតានតឹង។ យើងណែនាំអ្នកជំងឺរបស់យើងតាមរយៈការសម្ភាស "គណៈកម្មាធិការអនុញ្ញាត" ជួយរៀបចំឯកសារ HLA Typing និង DNA ភស្តុតាង និងធានាថារាល់ឯកសារទាំងអស់ស្ថិតក្នុងលំដាប់ល្អឥតខ្ចោះ មុនពេលអ្នកកក់ជើងហោះហើររបស់អ្នក។
មន្ទីរពេទ្យពាក់ព័ន្ធ
ស្វែងរកមន្ទីរពេទ្យនិងមណ្ឌលសុខភាពទាក់ទងនឹងប្រធានបទនេះសម្រាប់សេវាកម្មថែទាំសុខភាពដែលមានគុណភាព។

ឧទ្យានវេជ្ជសាស្ត្រ Bahcelievler មន្ទីរពេទ្យ
Medical Park Bahcelievler Hospital គឺជាមន្ទីរពេទ្យដែលមានការទទួលស្គាល់ពី JCI ដែលមានគ្រែ 242 នៅទីក្រុងអ៊ីស្តង់ប៊ុល ដែលបានបង្កើតឡើងក្នុងឆ្នាំ 2007។ លាតសន...
ការទទួលស្គាល់

មធ្យោបាយបរិក្ខារ

មន្ទីរពេទ្យឯកទេស BLK-Max ទីក្រុងញូវដេលី
មន្ទីរពេទ្យ BLK-Max Super Specialty Hospital នៅទីក្រុងញូវដេលី គឺជាស្ថាប័នថែទាំសុខភាពលំដាប់កំពូលមួយរបស់ប្រទេសឥណ្ឌា ដែលផ្តល់ជូននូវគ្រែចំនួន 650 រោងមហោស្...
ការទទួលស្គាល់


មធ្យោបាយបរិក្ខារ

វិទ្យាស្ថានស្រាវជ្រាវ Fortis Memorial (FMRI), Gurgaon
វិទ្យាស្ថានស្រាវជ្រាវ Fortis Memorial (FMRI) Gurgaon គឺជាមន្ទីរពេទ្យពហុឯកទេសលំដាប់ពិភពលោកដែលត្រូវបានបង្កើតឡើងក្នុងឆ្នាំ 2013។ មន្ទីរពេទ្យផ្តល់ជូនគ្រែច...
ការទទួលស្គាល់


មធ្យោបាយបរិក្ខារ

មន្ទីរពេទ្យ Artemis, Gurgaon
មន្ទីរពេទ្យ Artemis, Gurgaon គឺជាមន្ទីរពេទ្យពហុឯកទេសដែលត្រូវបានទទួលស្គាល់ដោយ JCI ដែលត្រូវបានបង្កើតឡើងក្នុងឆ្នាំ 2007 ។ វាផ្តល់ជូននូវគ្រែចំនួន 750+ និង...
ការទទួលស្គាល់



មធ្យោបាយបរិក្ខារ

មន្ទីរពេទ្យ Kokilaben Dhirubhai Ambani ទីក្រុងបុមបៃ
មន្ទីរពេទ្យ Kokilaben Dhirubhai Ambani ក្រុង Mumbai គឺជាមន្ទីរពេទ្យថែទាំសុខភាពប្រចាំត្រីមាសដែលត្រូវបានទទួលស្គាល់ដោយ JCI, NABH, NABL និង CAP ដែលបានបង្ក...
ការទទួលស្គាល់



មធ្យោបាយបរិក្ខារ

មន្ទីរពេទ្យ Medicover, Hitech City, Hyderabad
មន្ទីរពេទ្យ Medicover, Hitech City, Hyderabad គឺជាមន្ទីរពេទ្យទំនើបពិសេសដែលទទួលស្គាល់ដោយ NABH ដែលមានគ្រែចំនួន 400 ដែលបានបង្កើតឡើងក្នុងឆ្នាំ 2011។ វាគឺជ...
ការទទួលស្គាល់


មធ្យោបាយបរិក្ខារ
គ្រូពេទ្យដែលពាក់ព័ន្ធ
ភ្ជាប់ទំនាក់ទំនងជាមួយវេជ្ជបណ្ឌិតដែលមានបទពិសោធន៍និងអ្នកឯកទេសខាងវេជ្ជសាស្ត្រក្នុងវិស័យនេះ។

បណ្ឌិត Pradip Chakrabarti
Head of Department (HOD)

Dr. Mukul Rastogi
Director

Dr. Amit Rastogi
Chairman

Dr. Sushant Srivastava
Senior Consultant

Dr. Satyendra Katewa
Head of Department (HOD)

Prof. (Dr.) Subhash Gupta
Chairman
អត្ថបទពាក់ព័ន្ធ
ស្វែងរកអត្ថបទនិងការយល់ដឹងបន្ថែមលើប្រធានបទសុខភាពប្រហាក់ប្រហែល។
របៀបរៀបចំសម្រាប់ការប្តូរសរីរាង្គនៅក្រៅប្រទេស៖ បញ្ជីពិនិត្យសុខភាព ច្បាប់ និងការធ្វើដំណើរ
ប្រទេសល្អបំផុតសម្រាប់ការប្តូរសរីរាង្គ៖ មគ្គុទ្ទេសក៍ឆ្នាំ 2026 ចំពោះការចំណាយ ពេលវេលារង់ចាំ និងតម្រូវការផ្លូវច្បាប់

តើអ្នកអាចរស់បានរយៈពេលប៉ុន្មានបន្ទាប់ពីការប្តូរសរីរាង្គ?
តើអ្នកណាអាចទទួលការប្តូរសរីរាង្គនៅប្រទេសឥណ្ឌា? ច្បាប់ស្តីពីសិទ្ធិទទួលបានត្រូវបានពន្យល់
តើការប្តូរខួរឆ្អឹងមានតម្លៃទេ? មគ្គុទ្ទេសក៍ផ្នែកហិរញ្ញវត្ថុ និងវេជ្ជសាស្ត្រសម្រាប់អ្នកជំងឺអន្តរជាតិនៅប្រទេសឥណ្ឌា
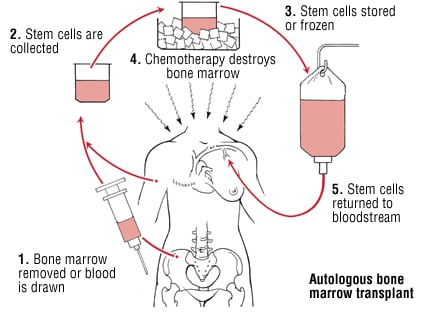
តើការប្តូរខួរឆ្អឹងខ្នងមានសុវត្ថិភាពសម្រាប់អ្នកជំងឺអន្តរជាតិដែរឬទេ?
អ្នកនិបន្ធ
មើលទាំងអស់វេជ្ជបណ្ឌិត Deepanshu Siwach គឺជាឱសថការីគ្លីនិកដែលមានបទពិសោធន៍ដែលមានសញ្ញាបត្របណ្ឌិតផ្នែកឱសថសាស្រ្ត។ គាត់មានបទពិសោធន៍ជាង 4 ឆ្នាំ និងបានធ្វើការជាមួយអ្នកជំងឺរាប់ពាន់នាក់។ គាត់ត្រូវបានផ្សារភ្ជាប់ជាមួយនឹ... អានបន្ថែម
គេហទំព័ររបស់យើងប្រើខូឃីស៍។ គោលការណ៍ភាពឯកជន.

